Professional Documents
Culture Documents
Askep Cabg
Uploaded by
Fitria WidyastutiOriginal Description:
Original Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Askep Cabg
Uploaded by
Fitria WidyastutiCopyright:
Available Formats
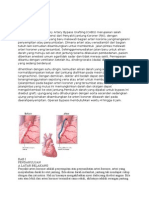
Operasi Bypass adalah penyambungan pembuluh darah baru dari pangkal aorta ke distal penyempitan sehingga darah tetap
mengalir melalui bypass. Tujuan operasi bypass adalah untuk meningkatkan suplai darah ke miokard sehingga dapat meredakan keluhan nyeri dada, menurunkan kejadian serangan jantung dan memperpanjang hidup pasien. Selama dilakukan pembedahan, pasien diberikan anestesi umum agar tidak sadar dan tidak merasa sakit. Pernapasan dibantu dengan ventilator. Setelah itu, dinding toraks (dada) dibuka, jantung yang sedang berdenyut dihentikan dengan suhu dingin, kemudian aliran darah yang secara normal dipompakan keluar dari jantung dialihkan pada mesin jantung (heart lung machine). Dengan demikian, dokter ahli bedah dapat dengan tenang menggunakan sepotong vena atau arteri untuk membuat bypass (jalan pintas) pada bagian arteri koroner yang tersumbat atau sakit. Jadi jalan pintas yang mulus ini memungkinkan darah dan oksigen dapat mengalir kembali ke otot jantung. Pembuluh darah yang dipakai untuk bypass ini disebut graft; ujung yang satu dihubungkan dengan aorta ascenden sedangkan ujung yang lain akan disambungkan ke arteri koroner dibawah dari pada daerah penyempitan. Operasi bypass membutuhkan waktu 4 hingga 6 jam. B.TUJUAN PEMASANGAN Pengobatan penyakit jantung adalah untuk memaksimalkan curah jantung. Melalui pembedahan, ini dapat dilakukan dengan memperbaiki fungsi otot miokordia dan aliran darah melalui tandur bypass arteri koroner (CABG) dan atau penggantian katup yang rusak. C.INDIKASI DAN KONTRAINDIKASI OPERASI BYPASS INDIKASI : Pasien penyakit jantung koroner (PJK) yang dianjurkan operasi bypass adalah mereka yang hasil katererisasi jantung ditemukan adanya: 1.Penyempitan >50% dari arteri koroner kiri utama (left main disease), atau left main equivalent yaitu penyempitan menyerupai left main artery misalnya ada penyempitan di bagian proximal dari arteri anterior desenden dan arteri circumflex. 2.Penderita dengan 3 vessel disease yaitu tiga arteri koroner semuanya mengalami penyempitan bermakna yang fungsi jantung mulai menurun (ejection fraction <50%). 3.Penderita yang gagal dilakukan balonisasi dan stent. 4.Penyempitan 1 atau 2 pembuluh namun pernah mengalami henti jantung. 5.Anatomi pembuluh darah suitable (sesuai) untuk operasi bypass. KONTRAINDIKASI : Pasien Penyakit Jantung Koroner (PJK) yang tidak dianjurkan untuk operasi bypass adalah: 1.Usia lanjut 2.Tidak ada gejala angina 3.Fungsi ventrikel kiri jelek (kurang dari 30%) 4.Struktur arteri koroner yang tidak memungkinkan untuk disambung. D.KOMPLIKASI Komplikasi operasi bypass yang sering terjadi adalah 1.Pendarahan 2.Infeksi 3.Serangan jantung atau gangguan irama sampai pasien meninggal 4.Gangguan pernapasan. E.TEKHNIK PEMASANGAN
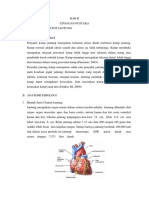
Adapun tekhnik pemasangan CABG yaitu: Vena safena, tersering dipilih untuk keperluan bypass koroner. Ujung cangkokan vena ini dianastomosiskan ke sisi desenden, dan ujung lainnya ke sisi arteri koroner di sebelah distal sumbatan aterom. Pada 1 dari 4 penderita penyakit koroner, biasanya dilakukan bypass. Pilihan lain, antara lain arteri mamaria Interna dan (jarang) vena sefena yang lebih kecil atau vena sefalika. Anastomosis langsung ujung distal arteri mamaria interna ke salah satu arteri koroner, mempunyai angka keberhasilan patensitas 95% (1 tahun) dibandingkan dengan menggunakan cangkokan vena safena, tetapi biasanya karena alasan-alasan praktis, lebih banyak dipilih vena safena.
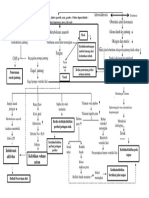
BAB III ASUHAN KEPERAWATAN KORONARI ARTERIO BYPASS DIAGNOSA KEPERAWATAN I : RESIKO TINGGI PENURUNAN CURAH JANTUNG. Faktor Resiko meliputi : Penurunan kontraktilitas miokard terhadap faktor sementara (contoh bedah dinding ventrikuler, adanya IM, respons terhadap interaksi obat). Penurunan preload (hipovolemia) Gangguan pada konduksi elektrikal (disritmia) Kemungkinan dibuktikan oleh : [tidak dapat diterapkan ; adanya tanda- tanda dan gejalagejala membuat diagnosa aktual] HASIL YANG DIHARAPKAN ATAU KRITERIA EVALUASI PASIEN AKAN Menunjukkan penurunan episode angina dan disritmia. Menunjukkan peningkatan toleransi aktivitas. Berpartisipasi dalam aktivitas yang memaksimalkan/ meningkatkan fungsi jantung. TINDAKAN / INTERVENSI : Mandiri 1.Pantau kecenderungan frekuensi jantung dan TD. Khususnya mencatat hipotensi. Waspada terhadap batas sistolik/diastolik khusus pada pasien RASIONAL : takikardi adalah respon umum untuk ketidaknyamanan dan cemas. Ketidakadekuatan penggantian darah/ cairan dan stress pembedahan. Takikardi terus menerus meningkatkan kerja jantung dan dapat menurunkan curah jantung. Hipotensi dapat terjadi akibat kekurangan cairan, disritmia, gagal jantung/syok. 2.Pantau disritmia jantung. Observasi respons pasien terhadap disritmia, contoh penurunan TD. RASIONAL :disritmia dapat terjadi sehubungan dengan ketidakseimbangan elektrolit. Iskemia miokardia atau gangguan pada konduksi elektrikal jantung. 3.Observasi perubahan status mental/ orientasi/ gerakan atau refleks tubuh, contoh timbulnya bingung, disorientasi, gelisah, penurunan respons terhadap rangsang, pingsan. RASIONAL : dapat mengindikasikan penurunan aliran darah atau oksigenisasi serebral akibat penurunan curah jantung. 4.Catat suhu kulit/ warna, dan kualitas / kesamaan nadi perifer. RASIONAL : kulit hangat, merah muda, dan nadi kuat adalah indikator umum curah jantung adekuat. 5.Ukur/catat pemasukan, pengeluaran, dan keseimbangan cairan. RASIONAL : untuk menentukan kebutuhan cairan atau mengidentifikasi kelebihan cairan yang dapat mempengaruhi curah jantung.
6.Jadwal istirahat/ periode tidur tanpa gangguan. Bantu aktivitas perawatan diri. RASIONAL : mencegah kelemahan/ kelelahan dan stress kardiovaskuler berlebihan. 7.Pantau program aktivitas. Catat respons pasien, tanda vital sebelum/ selama/ setelah aktivitas, terjadinya disritmia. RASIONAL : latihan teratur merangsang sirkulasi / tonus kardiovaskuler dan meningkatkan rasa sehat. Kemajuan aktivitas tergantung pada toleransi jantung. 8.Evaluasi adanya derajat cemas/emosi. Dorong penggunaan teknik relaksasi contoh napas dalam, aktivitas senggang. RASIONAL : reaksi emosi berlebihan dapat mempengaruhi tanda vital dan tahanan vaskuler sistemik, juga mempengaruhi fungsi jantung. 9.Lihat adanya DVJ, edema perifer, kongesti paru, napas pendek, berkeringat, perubahan EKG. RASIONAL : meskipun tidak umum komplikasi CABG, perioperasi atau pasca operasi dapat terjadi. 10.Laporkan adanya hipotensi (tidak responsif terhadap perubahan cairan, misalnya takikardi, bunyi jantung tambahan, pingsan/ koma). RASIONAL : terjadinya tamponade jantung dapat dengan cepat berlangsung menjadi henti jantung mengisi secara adekuat untuk curah jantung yang efektif. 11.Kaji ulang seri EKG RASIONAL : untuk mengikuti kemajuan normalisasi pola konduksi elektrikal/ fungsi ventrikel setelah pembedahan atau mengidentifikasi komplikasi. 12.Berikan cairan IV/ transfusi darah sesuai indikasi RASIONAL : cairan IV dipertahankan untuk penggantian cairan / obat jantung darurat. Penggantian sel darah merah mungkin diindikasikan kadang kadang untuk memperbaiki/ mempertahankan sirkulasi adekuat dan meningkatkan kapasitas pembawa oksigen. 13.Berikan oksigen tambahan sesuai indikasi RASIONAL : meningkatkan oksigenasi maksimal, yang menurunkan kerja jantung, alat dalam memperbaiki iskemia jantung dan disritmia. 14.Berikan elektrolit dan obat sesuai indikasi, contoh cairan elektrolit/ kalium, antidisritmia, penyekat beta, digitalis, diuretik antikoagulan. RASIONAL : elektrolit, obat antidisritmia, dan jantung lain diperlukan pada jangka pendek atau jangka panjang untuk memaksimalkan kontraktilitas/ curah jantung. 15.Pertahankan kabel pacu yang ditempatkan melalui pembedahan (atrial/ventrikel) dan melakukan pacu sesuai indikasi. RASIONAL : diperlukan untuk mendukung curah jantung pada adanya gangguan konduksi (disritmia berat) yang mempengaruhi fungsi jantung. DIAGNOSA KEPERAWATAN II : NYERI AKUT, KETIDAKNYAMANAN Dapat dihubungkan dengan : Sternotomi [ insisi mediastinal] Iskemi Miokard ( IM, Angina) Inflamasi jaringan / pembentukan edema Trauma saraf intraoperasi Kemungkinan dibuktikan oleh : Laporan nyeri / ketidaknyamanan insisi, parestesi,nyeri pada tangan, lengan, bahu. Ansietas, gelisah Mudah terangsang Perilaku distraksi Peningkatan frekuensi jantung HASIL YANG DIHARAPKAN / KRITERIA EVALUASI PASIEN AKAN : Menyatakan nyeri hilang / tak ada
Menunjukkan postur tubuh rileks, kemampuan istirahat /tidur dengan cukup. Membedakan ketidaknyamanan bedah dari angina / nyeri jantung praoperasi. TINDAKAN / INTERVENSI Mandiri 1.Dorong pasien untuk melaporkan tipe, lokasi, dan intensitas nyeri, rentang skala 0-10, tanyakan pasien bagaimana membandingkan dengan nyeri dada praoperasi. RASIONAL : penting untuk pasien membedakan nyeri insisi dari tipe lain nyeri dada, contoh angina.beberapa pasien CABG tidak mengalami ketidaknyamanan berat pada insisi dada dan mengeluh lebih sering pada sisi donor. Nyeri berat pada area ini harus diselidiki untuk kemungkinan komplikasi. 2.Observasi cemas, mudah terangsang, menangis, gelisah, gangguan tidur. Pantau tanda vital. RASIONAL : petunjuk nonverbal ini dapat mengindikasikan adanya derajat nyeri yang dialami. 3.Identifikasi / tingkatkan posisi nyaman menggunakan alat bantu bila perlu RASIONAL : bantal/ gulungan selimut berguna untuk menyokong ekstremitas, mempertahankan postur tubuh, dan penahan insisi untuk menurunkan tegangan otot/ meningkatkan kenyamanan. 4.Berikan tindakan nyaman ( contoh pijatan punggung, perubahan posisi), bantu aktivitas perawatan diri dan dorong aktivitas senggang sesuai indikasi. RASIONAL : dapat meningkatkan relaksasi / perhatian tak langsung dan menurunkan frekuensi / kebutuhan dosis analgesik. 5.Jadwalkan aktivitas perawatan untuk seimbang dengan peeriode tidur / istirahat adekuat. RASIONAL : untuk penyembuhan jantung dan daoat meningkatkan koping terhadap stress dan ketidaknyamanan. 6.Identifikasi / dorong penggunaan perilaku seperti bimbingan imajinasi,distraksi, visualisasi, napas dalam. RASIONAL : teknik relaksasi pada penanganan stress, meningkatkan rasa sehat, dapat menurunkan kebutuhan analgesik, dan meningkatkan penyembuhan. 7.Beritahu pasien bahwa wajar saja, meskipun lebih baik, untuk meminta analgesik segera setelah ketidaknyamanan menjadi dilaporkan. RASIONAL : adanya nyeri menyebabkan tegangan otot, yang mengganggu sirkulasi, memperlambat proses penyembuhan, dan memperberat nyeri. 8.Beri obat pada saat prosedur / aktivitas sesuai indikasi RASIONAL : kenyamanan/ kerjasama pasien pada pengobatan pernapasan, ambulasi, dan prosedur dipermudah oleh pemberian analgesik. 9.Selidiki laporan nyeri pada area tak biasanya ( contoh betis kaki, abdomen) atau keluhan tak jelas adanya ketidaknyamanan, khususnyabila disertai oleh perubahan mental, tanda vital, dan kecepatan pernafasan. RASIONAL : manifestasi dini terjadinya komplikasi, contoh tromboplebitis, infeksi, disfungsi gastrointestinal. 10.Catat laporan nyeri dan kebas pada area ulnar ( keempat dan kelima) tangan sering terjadi disertai nyeri / ketidak nyamanan pada tangan dan bahu. Beritahu pasien bahwa masalah biasanya teratasi sesuai waktu. RASIONAL : indikasi regangan cedera pleksus brakialis sebagai akibat posisi tangan selama pembedahan. DIAGNOSA KEPERAWATAN III : PERUBAHAN PENAMPILAN PERAN Dapat dihubungkan dengan : Krisis situasi ( peran tergantung ) / proses penyembuhan Ragu ragu akan masa depan
Kemungkinan dibuktikan oleh : Keterlambatan / gangguan kapasitas fisik untuk melakukan peran. Perubahan peran biasanya atau tanggung jawab Perubahan persepsi diri / orang lain terhadap peran HASIL YANG DIHARAPKAN /KRITERIA EVALUASI PASIEN AKAN : Menyatakan persepsi nyata dan penerimaan diri pada perubahan peran Bicara dengan orang terdekat tentang situasi dan perubahan yang telah terjadi Mengembangkan rencana nyata untuk adaptasi peneerimaan perubahan peran TINDAKAN /INTERVENSI 1.Kaji peran pasien dalam hubungan keluarga. Identifikasi masalah tentang disfungsi peran / gangguan, contoh penyembuhan, transisi sehat sakit RASIONAL : membantu mengetahui tanggung jawab pasien dan bagaimana efek penyakit terhadap peran ini. Peran tergantung klien menimbulkan cemas dan masalah tentang bagaimana pasien akan mampu menangani tanggung jawab peran biasanya. 2.Kaji tingkat cemas, persepsi pasien tentang derajat ancaman terhadap diri / hidup. RASIONAL : Informasi memberikan dasar untuk identifikasi / perencanaan perawatan individual. 3.Pertahankan perilaku positif terhadap pasien, berikan kesempatan untuk pasien melakukan latihan kontrol sebanyak mungkin. RASIONAL : membantu klien menerima perubahan yang terjadi dan mulai menyadari kontrol terhadap diri sendiri. 4.Bantu pasien / orang terdekat mengembangkan strategi untuk menerima perubahan, contoh pembagian tanggung jawab untuk anggota keluarga lain / teman atau tetangga ; menerima bantuan sementara ( perawatan rumah / petugas kebun ) ; selidiki adanya bantuan finansial. RASIONAL : perencanaan untuk perubahan yang dapat terjadi / diperlukan meningkatkan rasa kontrol dan menyelesaikan tanpa kehilangan harga diri. 5.Ketahui kenyataan proses kehilangan sehubungan dengan perubahan peran dan bantu pasien untuk menerima kenyataan rasa marah dan sedih. RASIONAL : bedah jantung merupakan titik dramatik pada hidup pasien, dan tak pernah sama lagi. Kebutuhan pasien untuk mengenal perasaan ini sehubungan dengan penerimaan terhadap hal tersebut dan terus memandang ke depan. DIAGNOSA KEPERAWATAN IV : RESIKO TINGGI INEFEKTIF POLA NAFAS Faktor resiko meliputi : Ketidakadekuatan ventilasi ( nyeri / kelemahan otot) Penurunan kapasitas pembawa oksigen ( kehilangan darah ) Penurunan ekspansi paru ( atelektasis, pneumotorak / hemotorak ) Kemungkinan dibuktikan oleh : [ Tidak dapat diterapkan ; adanya tanda-tanda dan gejala membuat diagnosa aktual ]. HASIL YANG DIHARAPKAN / KRITERIA EVALUASI-PASIEN AKAN : Mempertahankan pola nafas normal /efektif bebas sianosis dan tanda / gejala lain dari hipoksia dengan bunyi nafas sama secara bilateral, area paru bersih. Menunjukkan reakspansi lengkap dengan tak ada pneumotorak / hemotorak. TINDAKAN / INTERVENSI : 1.Evaluasi frekuensi pernapasan dan kedalaman. Catat upaya pernapasan, contoh adanya dispnea, penggunaan otot bantu napas, pelebaran nasal. RASIONAL : respon pasien bervariasi. Kecepatan dan upaya mungkin meningkat karena nyeri, takut, demam, penurunan volume sirkulasi (kehilangan darah atau cairan), akumulasi sekretm hipoksiam atau distensi gaster. Penekanan pernapasan (penurunan kecepatan) dapat terjadi dari penggunaan analgesik berlebihan. Pengenalan dini dan pengobatan ventilasi abnormal dapat mencegah komplikasi. 2.Auskultasi bunyi napas. Catat area yang menurun / taka da bunyi napas dan adanya bunyi
tambahan, contoh krekels atau ronki. RASIONAL : bunyi napas sering menurun pada dasar paru selama periode waktu setelah pembedahan sehubungan dengan terjadinya atelektasis. Kehilangan bunyi napas aktif pada area ventilasi sebelumnya dapat menunjukkan kolaps segmen paru. Khususnya bila selang dada telah dilepaskan. 3.Observasi penyimpangan dada. Selidiki penurunan ekspansi atau ketidaksimetrisan gerakan dada. RASIONAL : udara atau cairan pada area pleural mencegah ekspansi lengkap dan memerlukan pengkajian lanjut status ventilasi. 4.Observasi karakter batuk dan produksi sputum RASIONAL : batuk sering dapat mempengaruhi iritasi dari selang ET operasi atau dapat menunjukkan kongesti paru. Sputum pululen menunjukkan timbulnya infeksi paru. 5.Lihat kulit dan membran mucosa untuk adanya sianosis. RASIONAL : sianosis menunjukkan kondisi hipoksia sehubungan dengan gagal jantung atau komplikasi paru. Pucat umum dapat menunjukkan anemia karena kehilangan darah / kegagalan penggantian darah atau kerusakan sel darah merah dari pompa bypass kardiopulmonal. 6.Tinggikan kepala tempat tidur, letakkan pada posisi duduk tinggi atau semi fowler. Bantu ambulasi dini/ peningkatan waktu tidur. RASIONAL : merangsang fungsi pernapasan/ ekspansi paru. Efektif pada pencegahan dan perbaikan kongesti paru. 7.Dorong pasien berpartisipasi/ bertanggung jawab selama napas dalam, gunakan alat bantu dan batuk sesuai indikasi. RASIONAL : membantu reekspansi / mempertahankan patensi jalan napas kecil khususnya setelah melepaskan selang dada. Batuk tidak perlu kecuali ada mengi/ ronki, menunjukkan retensi sekret. 8.Tekankan menahan dada dengan bantal selama napas dalam / batuk. RASIONAL : menurunkan tegangan pada insisi, meningkatkan ekspansi paru. 9.Jelaskan bahwa batuk / pengobatan pernapasan tidak akan menghilangkan/ merusak penanaman atau terbukanya insisi dada. RASIONAL : berikan keyakinan bahwa cedera tidak akan terjadi dan dapat meningkatkan kerja sama dalam program terapeutik. 10.Dorong pemasukan cairan maksimal dalam perbaikan jantung RASIONAL : hidrasi adekuat membantu pengenceran sekret, memudahkan ekspektoran. 11.Beri obat analgesik sebelum pengobatan pernapasan sesuai indikasi. RASIONAL : memungkinkan kemudahan gerakan dada dan menurunkan ketidaknyamanan sehubungan dengan nyeri insisi, memudahkan kerja sama pasien dengan keefektifan pengobatan pernafasan. 12.Catat respon terhadap latihan napas dalam atau pengobatan pernapasan lain, catat bunyi napas (sebelum/ setelah pengobatan), batuk/ produksi sputum. RASIONAL : catat keefektifan terapi atau kebutuhan untuk intervensi lebih agresif. 13.Selidiki distress pernapasan, penurunan/ tak ada bunyi napas, takikardi, agitasi berat, penurunan TD. RASIONAL : hemotoraks/ pneumotoraks daoat terjadi setelah pelepasan selang dada dan memerlukan upaya intervensi untuk mempertahankan fungsi pernapasan. DIAGNOSA KEPERAWATAN V : KERUSAKAN INTEGRITAS KULIT Dapat dihubungan dengan : Insisi bedah , luka tusuk Kemungkinan dibuktikan oleh : Kerusakan permukaan kulit HASIL YANG DIHARAPKAN / KRITERIA EVALUASI PASIEN AKAN :
Menunjukkan perilaku/ teknik untuk meningkatkan penyembuhan, mencegah komplikasi. Menunjukkan penyembuhan luka tepat waktu. TINDAKAN / INTERVENSI : 1.Anjurkan menggunakan baju katun halus dan hindari baju ketat, tutup/ beri bantalan pada insisi sesuai indikasi, biarkan insisi terbuka terhadap udara sebanyak mungkin. RASIONAL : menurunkan orotasi garis jahitan dan tekanan dari baju. Membiarkan insisi terbuka terhadap udara meningkatkan proses penyembuhan dan menurunkan risiko infeksi. 2.Mandikan pasien dengan pancuran air hangat, cuci insisi dengan perlahan. Beri tahu pasien hindari mandi dalam bak sampai diizinkan oleh dokter. RASIONAL : mempertahankan insisi bersih, meningkatkan sirkulasi/ penyembuhan. 3.Sokong insisi dengan strip-Steri (sesuai kebutuhan) bila jahitan diangkat. RASIONAL : membantu mempertahankan penyatuan tepi luka untuk meningkatkan penyembuhan. 4.Dorong peningkatan kaki bila duduk di kursi RASIONAL : meningkatkan sirkulasi, menurunkan edema untuk memperbaiki penyembuhan luka. 5.Laporkan pada dokter : insisi yang tidak sembuh, pembukaan kembali insisi yang telah sembuh, adanya drainase ( berdarah atau purulen), area lokal yang bengkak dengan kemerahan, rasa nyeri meningkat, dan panas pada sentuhan. RASIONAL : tanda/ gejala yang menandakan kegagalan penyembuhan, terjadinya komplikasi yang memerlukan evaluasi / intervensi lanjut. 6.Tingkatkan nutrisi dan masukkan cairan adekuat RASIONAL : membantu untuk mempertahankan volume sirkulasi yang baik untuk perfusi jaringan dan memenuhi kebutuhan energi seluler untuk memudahkan proses regenerasi/ penyembuhan jaringan. DIAGNOSA KEPERAWATAN VI : KURANG PENGETAHUAN MENGENAI KONDISI, PERAWATAN PASCA OPERASI Dapat dihubungkan dengan : Kurang pemajanan Kesalahan interpretasi informasi Kurang mengingat Kemungkinan dibuktikan oleh : Pertanyaan / meminta informasi Pengungkapan masalah Pernyataan kesalahan konsep Ketidakakuratan mengikuti instruksi HASIL YANG DIHARAPKAN/ KRITERIA EVALUASI PASIEN AKAN : Berpartisipasi dalam proses belajar Melakukan tanggung jawab untuk pembelajaran sendiri Mulai mencari informasi / mengajukan pertanyaan Mengungkapkan pemahaman tentang kondisi, prognosis dan kebutuhan terapeutik. TINDAKAN / INTERVENSI : 1.Tegaskan penjelasan ahli bedah tentang prosedur pembedahan reguler, berikan diagram bila perlu. RASIONAL : memberikan informasi spesifik secara individual yang menciptakan dasar pengetahuan untuk pengetahuan selanjutnya mengenai manajemen rumah. 2.Gabungkan informasi ini ke dalam diskusi tentang harapan pemulihan jangka pendek/ panjang. RASIONAL : lama rehabilitasi dan prognosis tergantung.pada tipe prosedur pembedahan, kondisi fisik praoperasi dan durasi komplikasi.
3.Tinjau program latihan yang ditentukan dan tingkatkan bertahap. Bantu pasien/ orang terdekat untuk menyusun tujuan realistis. RASIONAL : kemampuan individu dan harapannya tergantung pada tipe prosedur pembedahan, fungsi jantung dasar, dan kondisi fisik sebelumnya 4.Dorong periode istirahat bergantian dengan aktivitas dan tugas-tugas ringan dengan tugas berat. Hindari mengangkat berat, latihan isometrik/ peregangan bagian atas tubuh. RASIONAL : mencegah kelelahan/ keletihan berlebihan. 5.Pecahkan masalah dengan pasien/ orang terdekat untuk melanjutkan program aktivitas progresif selama suhu ekstrem dan hari dimana polusi/ angin kencang, mis, berjalan dengan jarak yang ditentukan sebelumnya dalam rumah sendiri atau ruang tertutup/ pertokoan / pusat kebugaran. RASIONAL : Mempunyai rencana akan gagal dalam melakukan latihan karena pengaruhpengaruh seperti cuaca. 6.Jadwalkan periode istirahat dan instirahat sejenak beberapa kali dalam sehari. RASIONAL : istirahat dan tidur meningkatkan kemampuan koping, menurunkan kegugupan dan meningkatkan penyembuhan. 7.Kuatkan pembatasan dari dokter tentang mengangkat, mengemudi, kembali bekerja dan melakukan kembali aktivitas seksual RASIONAL : pembatasan ini ada sampai setelah kunjungan pasca operasi pertama untuk pengkajian terhadap penyembuhan sternum.
You might also like
- Laporan Pendahuluan CABGDocument13 pagesLaporan Pendahuluan CABGSeptAdyNo ratings yet
- Askep CABGDocument10 pagesAskep CABGMia Rachmawati PutriNo ratings yet
- Diseksi AortaDocument10 pagesDiseksi AortaAyu RahmatiaNo ratings yet
- CedocardDocument2 pagesCedocardNirwansNirwansNo ratings yet
- Manajemen Jalan Napas CPRDocument57 pagesManajemen Jalan Napas CPRAzizahNo ratings yet
- Ronde KeperawatanDocument14 pagesRonde Keperawatanatria geeanillaNo ratings yet
- Pemasangan Skin TraksiDocument7 pagesPemasangan Skin TraksiKristina Mensi EvaNo ratings yet
- Fix-Fix Prof NurDocument5 pagesFix-Fix Prof Nuresti ristantiNo ratings yet
- Manajemen Alat Pacu Jantung SementaraDocument3 pagesManajemen Alat Pacu Jantung SementaraAprilia Surya AnggraeniNo ratings yet
- Analisa RontgenDocument4 pagesAnalisa RontgenRizkaNo ratings yet
- KEGAWATDARURATAN CKBDocument54 pagesKEGAWATDARURATAN CKBtoniNo ratings yet
- Peran Perawat Dalam Tele-ICU Sebagai Upaya Meningkatkan Pelayanan Keperawatan Di ICUDocument11 pagesPeran Perawat Dalam Tele-ICU Sebagai Upaya Meningkatkan Pelayanan Keperawatan Di ICULiulin NuhaNo ratings yet
- SOP Membebaskan Jalan Nafas (Hemiclh ManuverDocument6 pagesSOP Membebaskan Jalan Nafas (Hemiclh Manuverdesta natalia100% (1)
- Asuhan Keperawatan Pada Penyakit Katup TrikuspidalisDocument7 pagesAsuhan Keperawatan Pada Penyakit Katup TrikuspidalissyafriNo ratings yet
- Leaflet Pasca Pci HusDocument2 pagesLeaflet Pasca Pci HusHusein Fatih ArafatNo ratings yet
- Askep Bedah JantungDocument16 pagesAskep Bedah JantungdianNo ratings yet
- Pengkajian JantungDocument6 pagesPengkajian JantungIezz IezNo ratings yet
- MVRDocument17 pagesMVRvaniNo ratings yet
- Askep Pada Pasien Pasca Bedah JantungDocument17 pagesAskep Pada Pasien Pasca Bedah JantungImsakul FatimahNo ratings yet
- Workshop Keperawatan - Ventilator - Puji - HiperccidkiDocument95 pagesWorkshop Keperawatan - Ventilator - Puji - HiperccidkiIrfan Fauzi RamadhanNo ratings yet
- Pathway IHDDocument1 pagePathway IHDEliya Vita AfiyantiNo ratings yet
- Perubahan Sistem Endokrin Pada Lansia (Vya, Ike, Chika)Document6 pagesPerubahan Sistem Endokrin Pada Lansia (Vya, Ike, Chika)Elvia FerlinaNo ratings yet
- Cara Kerja DC ShockDocument2 pagesCara Kerja DC ShockKartikaNo ratings yet
- Askep ArdsDocument42 pagesAskep ArdsHasim EfendiNo ratings yet
- A3 - Makalah Gangguan Citra TubuhDocument24 pagesA3 - Makalah Gangguan Citra TubuhSaiful Dani SetiawanNo ratings yet
- Keperawatan Gawat Darurat Ii Asidosis Metabolik & RespiratorikDocument13 pagesKeperawatan Gawat Darurat Ii Asidosis Metabolik & RespiratorikAlin melindaNo ratings yet
- Seminar Apendiks BLM FiksDocument56 pagesSeminar Apendiks BLM FiksDhienWhieNo ratings yet
- Askep TgaDocument13 pagesAskep Tgafitriyadi_dedyNo ratings yet
- Skripsi Layananspiritual Terhdap KecemasanDocument150 pagesSkripsi Layananspiritual Terhdap Kecemasansanjayahpai2010No ratings yet
- SOP Pemeriksaan MuskuloDocument2 pagesSOP Pemeriksaan MuskuloviestaNo ratings yet
- Progres Sistem Keanggotaan PPNI, PKB Online Dan STR Online Di Jawa BaratDocument47 pagesProgres Sistem Keanggotaan PPNI, PKB Online Dan STR Online Di Jawa Baratdwi haryanto100% (2)
- Sop Pengalihan NyeriDocument6 pagesSop Pengalihan NyeriYunitaNo ratings yet
- Pci Asuhan Keperawatan PasienDocument31 pagesPci Asuhan Keperawatan PasienbenypermadiNo ratings yet
- KMB PerioperatifDocument31 pagesKMB PerioperatifAyu BintangNo ratings yet
- ANSIN 3 IntubasiDocument4 pagesANSIN 3 IntubasiAnonymous vfqqsFC9No ratings yet
- Askep Gangguan Integritas Kulit Pada LansiaDocument13 pagesAskep Gangguan Integritas Kulit Pada LansiaFatonah Fi Sabilla Lindarto PutriNo ratings yet
- Mapping CHF Kongestive Heart FailureDocument1 pageMapping CHF Kongestive Heart FailureWidia YulianiNo ratings yet
- Leaflet PCIDocument2 pagesLeaflet PCIAnnisa FadhilaNo ratings yet
- Askep Keperawatan Kritis MCIDocument13 pagesAskep Keperawatan Kritis MCInursing liverupdateNo ratings yet
- Pathway Infark SerebriDocument2 pagesPathway Infark SerebriPreysi Gabriela DendangNo ratings yet
- Analisa Sintesa Dops Pemberian Makan Lewat NGTDocument3 pagesAnalisa Sintesa Dops Pemberian Makan Lewat NGTMuhammad Ihwan FerdaniNo ratings yet
- Soal BHDDocument10 pagesSoal BHDretnoNo ratings yet
- Askep ASD Atrium Septal Defect Pada AnakDocument17 pagesAskep ASD Atrium Septal Defect Pada AnakRuhil Iswara100% (1)
- Monitor Hemodinamik Invasive.Document6 pagesMonitor Hemodinamik Invasive.selfaNo ratings yet
- Askep KistektomiDocument15 pagesAskep KistektomimujipalhadadNo ratings yet
- ADLDocument48 pagesADLAdekz SantosNo ratings yet
- Pathway GlioblastomaDocument2 pagesPathway GlioblastomaSinthiaTaalunganSepangNo ratings yet
- Luka FISTULADocument11 pagesLuka FISTULAnovasanjayayaseNo ratings yet
- Terapi ZonaDocument5 pagesTerapi ZonaD14NmayangNo ratings yet
- Uts KritisDocument15 pagesUts KritisSiska AyuNo ratings yet
- Pengkajian Sistem MuskuloskeletalDocument26 pagesPengkajian Sistem MuskuloskeletalPianike WidiawatiNo ratings yet
- Laporan PendahuluanDocument9 pagesLaporan PendahuluanApriyatnaNo ratings yet
- Ebp Anisa FixDocument33 pagesEbp Anisa FixAnisa SafutriNo ratings yet
- Analisa Sintesa CHFDocument5 pagesAnalisa Sintesa CHFFakhrul AzizNo ratings yet
- D.0014 Risiko Perfusi Miokard Tidak Efektif. - SDKI - Standart Diagnosis Keperawatan IndonesiaDocument1 pageD.0014 Risiko Perfusi Miokard Tidak Efektif. - SDKI - Standart Diagnosis Keperawatan IndonesiaOlga MulyanesNo ratings yet
- Diseksi AortaDocument7 pagesDiseksi AortaEka RNo ratings yet
- Tugas Tanda Gejala, Perjalanan Penyakit, Asuhan Keperawatan Dan Komplikasi CHFDocument10 pagesTugas Tanda Gejala, Perjalanan Penyakit, Asuhan Keperawatan Dan Komplikasi CHFDika RealmeNo ratings yet
- ICU-CABG (Coronari Arteri Baypass Graft) LPDocument8 pagesICU-CABG (Coronari Arteri Baypass Graft) LPNurse Ve PambudiNo ratings yet
- NCP CHFDocument12 pagesNCP CHFervanervanNo ratings yet
- Kel 2 KDKV Cabg & Bedah KatupDocument15 pagesKel 2 KDKV Cabg & Bedah KatupIka Novita SariNo ratings yet