Professional Documents
Culture Documents
LP Gastroenteritis
Uploaded by
Michiru ChanOriginal Description:
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
LP Gastroenteritis
Uploaded by
Michiru ChanCopyright:
Available Formats
1
FAKULTAS ILMU KEPERAWATAN DAN ILMU KESEHATAN UNIVERSITAS PELITA HARAPAN Laporan Pendahuluan
Nama Mahasiswa Ruangan
: Friskilla Elvita Handayani : RSUS 2E [04] K3 Umum
A. TINJAUAN TEORITIS MEDIS A.1 Judul (nama penyakit/diagnosa medis)
Gastroenteritis
A.2 Definisi Penyakit
Gastroenteritis atau diare adalah peningkatan jumlah feses dan peningkatan pengeluaran feses yang cair dan tidak berbentuk. (Potter & Perry, 2005). Gastroenteritis atau diare adalah kondisi dimana terjadi periode defekasi yang abnormal (lebih dari 3 kali per hari), serta perubahan dalam isi lebih dari 200 g/hari dan konsistensi feses cair (Smeltzer & Bare, 2001). Gastroenteritis adalah buang air besar (defekasi) dengan tinja berbentuk cairan atau setengah cairan (setengah padat) dengan demikian kandungan air pada tinja lebih banyak dari biasanya (normal 100 200 ml/jam tinja) (Hendarwanto, 2006).
A.3 Etiologi
Etiologi dari diare adalah proses infeksi virus, bakteri (disentri, shigelosis, dan keracunan makanan), obat obatan tertentu misalnya pergantian hormone tiroid, pelunak feses, dan laksatif, antibiotik, kemoterapi, dan antasida), gangguan metabolik dan endokrin misalnya diabetes, Addison, tirotoksikosis, pemberian makanan per selang, gangguan nutrisi, dan malabsorpsi misalnya sindrom usus peka, colitis ulseratif, enteritis regional, dan penyakit seliaka. Defisit sfingeter anal, sindrom zollinger-ellison, paralitik ileus, dan obstruksi usus (Smeltzer & Bare, 2001). Penyebab dari diare ada beberapa faktor yaitu:
1. Faktor infeksi terdiri atas infeksi enternal pada pencernaan disebabkan oleh infeksi pada bakteri misalnya vibrio, E.coli, salmonella, shigella, campylobacter. Infeksi pada virus misalnya enterovirus, adeno-virus, rotavirus, astovirus. Infeksi pada parasit misalnya cacing (ascaris, trichuris, oxycuris), protozoa (entamoeba histolytica,giardia lambia), jamur (candidaalbicans). Infeksi parenteral diluar alat pencernaan makanan seperti otoitis media akut (OMA), tonsillitis,
bronkopneumonia, dan ensefalis. 2. Faktor malabsorpsi yaitu terdiri dari malabsorpsi karbohidrat, malabsorpsi lemak, dan malabsorpsi protein. 3. Faktor makanan yaitu makanan basi, beracun, dan alergi pada makanan. 4. Faktor psikologis (Ngastiah, 2005).
A.4 Manifestasi klinik
Manifestasi klinis pada gastroenteritis menurut Smeltzer & Bare, 2001 yaitu: a. Kram perut, distensi b. Kelemahan c. Gemuruh usus (borborigimus) d. Anoreksia dan e. Haus
Derajat sakit yang dinilai 1. Riwayat diare
2. Muntah 3. Rasa haus 4. Air kemih 1. Keadaan umum
A (Tanpa dehidrasi) 1. <4x /hari cair sedikit atau tidak 2. Minum biasa 3. Tidak haus 4. Normal 1. Sehat ,aktif
B (dehidrasi tak berat) 1. 4-10 x/hari cair beberapa kali 2. Haus sekali, rakus 3. Ingin minum banyak 4. Sedikit gelap 1. Tampak sakit, mengantuk, lesu, rewel, gelisah 2. Tidak ada 3. Cekung 4. Kering 5. Agak cepat
C (Dehidrasi berat) 1. >10 x/hari cair
2. Air mata 3. Mata 4. Mulut atau lidah 5. Nafas
2. Ada 3. Normal 4. Basah 5. Normal
2. Sangat sering 3. Tidak dapat minum 4. Tidak ada dalam 6 jam 1. Sangat mengantuk, lemah, letargi, tidak sadar atau koma 2. Tidak ada 3. Kering, sangat cekung 4. Sangat kering 5. Cepat dan dalam
1. Kulit (dicubit) 2. Denyut nadi 3. Ubun-ubun 1. Berat badan 2. Cairan
1. Kembali cepat 2. Normal 3. Normal 1. < 40 g/KgBB 2. < 5% BB
1. Kembali lambat 2. Agak cepat 3. Cekung 1. 40-100 g/KgBB 2. 5-10% BB
1. Kembali sangat lambat 2. Sangat cepat, lemah tidak teraba 3. Sangat cekung 1. > 100 g/KgBB 2. > 10% BB
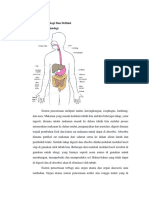
A.5 Anatomi dan Fisiologi
Saluran gastrointestinal berjalan dari mulut melalui esofagus, lambung, usus sampai anus. Esofagus terletak di mediastinum rongga torakal, anterior terhadap tulang punggung dan posterior terhadap trakea dan jantung. Selang yang dapat mengempis ini, yang panjangnya kira-kira 25 cm (10 inchi) menjadi distensi bila makanan melewatinya.Bagian sisa dari saluran gastrointestinal terletak di dalam rongga peritoneal. Lambung ditempatkan dibagian atas abdomen sebelah kiri dari garis tengah tubuh, tepat di bawah diafragma kiri. Lambung adalah suatu kantung yang dapat berdistensi dengan kapasitas kira-kira 1500 ml. Lambung dapat dibagi ke dalam empat bagian anatomis, kardia, fundus, korpus dan pilorus. Usus halus adalah segmen paling panjang dari saluran gastrointestinal, yang jumlah panjangnya kira-kira dua pertiga dari panjang total saluran. Untuk sekresi dan absorbsi, usus halus dibagi dalam 3 bagian yaitu bagian atas disebut duodenum, bagian tengah disebut yeyunum, bagian bawah disebut ileum. Pertemuan antara usus halus dan usus besar terletak dibagian bawah kanan duodenum. Ini disebut sekum pada pertemuan ini yaitu katup ileosekal yang berfungsi untuk mengontrol isi usus ke dalam usus besar dan mencegah refluks bakteri ke dalam usus halus. Pada tempat ini terdapat apendiks veriformis. Usus besar terdiri dari segmen asenden pada sisi kanan abdomen, segmen transversum yang memanjang dari abdomen atas kanan ke kiri dan segmen desenden pada sisi kiri abdomen. Yang mana fungsinya mengabsorbsi air dan elektrolit yang sudah hampir lengkap pada kolon. Bagian ujung dari usus besar terdiri dua bagian yaitu kolon sigmoid dan rektum kolon sigmoid berfungsi sebagai tempat menampung massa faeces yang sudah dehidrasi sampai defekasi berlangsung. Kolon mengabsorbsi sekitar 600 ml air perhari sedangkan usus halus mengabsorbsi sekitar 8000 ml kapasitas absorbsi usus besar adalah 2000 ml perhari. Bila jumlah ini dilampaui, misalnya adalah karena adanya kiriman yang berlebihan dari ileum
maka akan terjadi diare. Rektum berlanjut pada anus, jalan keluar anal diatur oleh jaringan otot lurik yang membentuk baik sfingter internal dan eksternal (Smeltzer & Bare, 2001).
A.6 Penatalaksanaan dan Pengobatan Medis
Penatalaksanaan
pada
pasien
gastroenteritis
dengan
cara
sebagai
berikut:
Penatalaksanaan medis utama diarahkan pada pengendalian atau pengobatan penyakit dasar, obat obatan tertentu misalnya prednison dapat mengurangi beratnya diare dan penyakit. Untuk diare ringan, cairan oral berupa glukosa oral serta larutan elektrolit, untuk diare sedang akibat sumber non-infeksisus diberikan obat obatan tidak spesifkasi seperti difenoksilat (lomotil), dan loperamid (imodium), preparat antimkrobial dan terapi cairan intravena diberikan juga bila preparat infeksius telah teridentifikasi atau bila diare sangat berat. (Smeltzer & Bare, 2001). Penatalaksanaan pada pasien gastroenteritis adalah dengan cara pemberian cairan dan obat obatan misalnya obat anti sektesi yaitu asetosal dan klorpromazin, obat spasmolitik misalnya papaverin, ekstrak beladona, opium loperamid, dan antibiotik (Ngastiah, 2005).
A.7 Pemeriksaan Penunjang (Laboratorium & Diagnostik) 1. Feses 2. Darah 3. Cairan duadenum Biakan: Siggela, salmonella, E. coli, V. cholarae Virus: Mikroskop elektron, elisa Parasit : Pemeriksaan mikroskopika PH dan uji reduksi Lemak (pewarna sudam III) Elektrolit dan osmolalitas Darah tepi lengkap Asam folat serum dan eritrosit Mikroskopik: glordia dorstring dan loides. Biakan: kuman aerob dan anaerob
A.8 Komplikasi Komplikasi gastroenteritis menurut Ngastiah, 2005 yaitu: a. Dehidrasi (ringan, sedang, berat, hipotonik, isotonik, atau hipertonik) b. Renjatan hipovolemik c. Hipokalemia (dengan gejala lemah, bradikardi, dan perubahan
elektrokardiogram) d. Intoleransi sekunder akibat kerusakan villi mukosa usus dan defisiensi enzim lactase e. Kejang terjadi pada dehidrasi hipertonik f. Malnutrisi energi protein (akibat muntah dan diare, jika lama atau kronik)
A.9 Prognosis
Dengan penggantian cairan yang adekuat, perawatan yang mendukung, dan terapi antimikrobial jika diindikasikan, prognosis diare infeksius hasilnya sangat baik dengan morbiditas dan mortalitas yang minimal. Seperti kebanyakan penyakit, morbiditas, dan mortalitas ditujukan pada anak - anak dan pada lanjut usia. Di Amerika Serikat, mortalitas berhubungan dengan diare infeksius < 1,0 % pengecualiannya pada infeksi EHEC dengan mortalitas 1,2 % yang berhubungan dengan sindrom uremik hemolitik (Zein, U, et al, 2004)
6 A.10 Patofisiologi
Bakteri, virus, parasit Masuk dalam saluran cerna Berkembang biak di usus Reaksi pertahanan E.Coli Pertahanan tubuh Inflamasi usus
Zat makanan tidak dapat diserap Tekanan osmatik dalam rongga usus Pergeseran air & elektrolit dalam rongga usus Isi rongga usus berlebihan Merangsang usus mengeluarkannya Resiko kekurangan volume cairan Gangguan cairan dan elektrolit
sekresi air & elektrolit Penurunan absorpsi usus Diare Kurang pemasukan makanan Perubahan nutrisi kurang dari kebutuhan tubuh Pertanyaan tentang penyakit Kurang pengetahuan Syok hipovolemik
Hiperperistaltik usus Penurunan fungsi usus dalam mengabsorpsi makanan Diare Pola defekasi terganggu Resiko gangguan integritas kulit anus Kembung Nyeri Kematian
(Smeltzer & Bare, 2001; Ngastiah, 2005)
B. TINJAUAN TEORITIS KEPERAWATAN B.1 Identitas Klien dan Penanggung Jawab
Sebelum dilakukannya pengkajian fisik maupun asuhan keperawatan terhadap klien, diperlukannya data data yang cukup dan akurat mengenai klien maupun penanggung jawab klien. Adapun informasi yang perlu diketahui dari klien meliputi nama lengkap klien (inisial), jenis kelamin, umur (tanggal lahir), status perkawinan, agama, suku atau bangsa, pendidikan, pekerjaan, alamat, kamar rawat, nomor register, tanggal masuk rumah sakit, dan diagnosa medis. Sedangkan informasi yang perlu diketahui dari penanggung jawab klien meliputi nama lengkap penanggung jawab (inisial), jenis kelamin, pekerjaan, hubungan dengan klien, dan alamat.. Pengumpulan data yang akurat dan sistematis akan membantu dalam menentukan status kesehatan dan pola pertahanan penderita, mengidentifikasikan, kekuatan dan kebutuhan penderita yang dapat diperoleh melalui anamnesa, pemeriksaan fisik, pemerikasaan laboratorium, serta pemeriksaan penunjang lainnya.
B.2 Riwayat Kesehatan
Faktor resiko terjadinya gastroenteritis yang dapat meningkatkan transmisi enteropatogen adalah:
1. Faktor Lingkungan a. Air yang tidak memadai b. Sarana sanitasi yang kurang baik c. Kebersihan perorangan dan pemukiman yang kurang baik d. Penyiapan dan penyimpanan makanan yang kurangbaik 2. Faktor Pejamu a. Malnutrisi b. Defek imun c. Penurunan asam lambung
d. Penurunan motilitas usus
B.3 Riwayat Penyakit 1. Keluhan utama : Muntah, diare, kembung, demam
2. Riwayat kesehatan sekarang : Riwayat penyakit yang diderita pasien saat masuk rumah sakit 3. Riwayat kesehatan yang lalu : Riwayat penyakit yang sama atau penyakit lain yang pernah diderita oleh pasien seperti diare, alergi makanan, intoleransi, riwayat operasi 4. Riwayat kesehatan keluarga : Riwayat penyakit yang sama atau penyakit lain yang pernah diderita oleh anggota keluarga yang lain baik bersifat genetik atau tidak
B.4 Pemeriksaan Fisik 1. Keadaan umum : Tingkat kesadaran, vital sign, dan keadaan pasien tergantung dari derajat sakit yang diderita oleh pasien 2. System persepsi sensori a. Penglihatan b. Pengecapan : : Air mata ada atau tidak, cekung atau normal : Rasa haus meningkat atau tidak, lidah lembab atau kering 3. Sistem persyarafan : Tergantung pada derajat sakitnya. 12 saraf kranial bisa dalam keadaan normal hingga terjadi penurunan kesadaran dan kejang 4. Sistem pernapasan 5. Sistem kardiovaskuler : Kusmaul, sianosis, cuping hidung : Takikardi, nadi lemah dan cepat atau tidak teraba, CRT lambat, akral hangat atau dingin, sianosis perifer 6. Sistem pencernaan a. Mulut : : Membran mukosa lembab atau kering, bibir lembab atau kering b. Perut : Turgor, kembung atau meteorismus, distensi,
peristaltik meningkat, nyeri 7. System integumentari : Kulit kering atau lembab, ubun ubun cekung atau tidak, turgor, bibir kering atau tidak, diaper rash atau iritasi di daerah perineal, ada lipatan kulit atau keriput
8. Pola fungsi kesehatan a. Pola persepsi dan pemeliharaan kesehatan kebiasaan buang air besar di wc, jamban, sungai, kebun, personal hygiene, sanitasi, sumber air minum 9. Pola nutrisi dan metabolism Anoreksia, mual, muntah, makanan atau minuman terakhir yang dimakan, makan makanan yang tidak biasa atau belum pernah dimakan, alergi, minum ASI atau susu formula, baru saja ganti susu, salah makan, makan berlebihan, efek samping obat, jumlah cairan yang masuk selama diare, makan atau minum di warung 10. Pola eleminasi a. Bab: Frekuensi, warna, konsistensi, bau, lendir, darah, warna, volume, bau b. Bak: Frekuensi, warna, bak 6 jam terakhir, oliguria, anuria 11. Aktivitas atau istirahat : Kelemahan, kelelahan, malaise, cepat lelah, gelisah, ansietas, dan insomnia. 12. Integritas ego : Faktor stress akut atau kronik, menolak, perhatian menyempit, depresi 13. Interaksi sosial : Masalah berhubungan atau peran sehubungan dengan kondisi, ketidakmampuan aktif secara sosial
10
B.5 Data Fokus (Kemungkinan ditemukan DO & DS) No Data Subjektif (DS) (Keluhan Klien + laporan keluarga) 1. 2. Data Objektif (DO) (hasil observasi, pemeriksaan fisik, laboratorium, diagnostik) Pasien mengeluh haus 1. Turgor kulit menurun Pasien mengeluh lemas 2. Membran mukosa atau kulit tampak kering 3. Peningkatan atau penurunan TTV 4. Perubahan status mental hingga hilang kesadaran 5. Konsentrasi urine meningkat 6. Kehilangan berat badan Pasien mengeluh adanya 1. Pasien tampak menahan nyeri kesakitan Pasien mengeluh badan 2. Peningkatan TTV terasa lemas 1. Berat badan turun 2. BAB>10x/hari 3. Tonus otot buruk Masalah Keperawatan (Kesimpulan DS dan DO) Defisit volume cairan
1. 2.
Nyeri
1. Pasien mengatakan tidak nafsu makan 2. Pasien merasa mual dan ingin muntah 3. Pasien merasa lelah
Perubahan nutrisi kurang dari kebutuhan tubuh
1. Pasien mengatakan adanya 1. Adanya luka atau lecet Resiko kerusakan luka didaerah anus pada anus integritas kulit 2. Pasien mengeluh perih 2. Adanya kemerahan pada dan sakit pada daerah kulit lukanya 3. Adanya pembengkakan atau darah 1. Pasien mengakui bahwa tidak mengerti mengenai sakit diare atau gastroenteritis 1. Pola hidup yang salah, 2. Pola makan yang salah dan kurang bersih 3. Ketika ditanya tentang penyakit diare dan cara penanganannya pasien mengatakan tidak tahu Defisit Perawatan diri
11
Diagnosa Keperawatan/ DK (Sesuai prioritas dan kondisi klien): minimal 3 1. Defisit volume cairan berhubungan dengan kehilangan cairan aktif ditandai dengan DS: Pasien mengeluh haus, pasien mengeluh lemas DO: Turgor kulit menurun, membrane mukosa atau kulit tampak kering, peningkatan atau penurunan TTV, perubahan status mental hingga hilang kesadaran, konsentrasi urine meningkat, kehilangan berat badan
2. Nyeri akut berhubungan dengan peradangan mukosa lambung ditandai dengan DS: Pasien mengeluh adanya nyeri, pasien mengeluh badan terasa lemas DO: Pasien tampak menahan kesakitan, peningkatan TTV
3. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan penurunan intake makanan, adanya mual, dan muntah ditandai dengan DS: Pasien mengatakan tidak nafsu makan, pasien merasa mual dan ingin muntah, pasien merasa lelah DO: Berat badan turun, BAB>10x/hari, tonus otot buruk
4. Resiko kerusakan integritas kulit berhubungan dengan ekskresi atau buang air besar sering
5. Kurang pengetahuan berhubungan dengan kurang informasi ditandai dengan DS: Pasien mengakui bahwa tidak mengerti mengenai sakit diare atau gastroenteritis DO: Pola hidup yang salah, pola makan yang salah dan kurang bersih, ketika ditanya tentang penyakit diare dan cara penanganannya pasien mengatakan tidak tahu
12
C. ASUHAN KEPERAWATAN
No. DK 1
Rencana Asuhan Keperawatan Tujuan Kriteria Hasil Agar terjadi 1. Mendemonstrasikan keseimbangan hidrasi adekuat cairan dibuktikan oleh: a. Tanda - tanda vital stabil b. Nadi perifer dapat diraba c. Turgor kulit elastis d. Pengisian kapiler baik e. Pengeluaran BAB tepat secara individu f. Kadar elektrolit dalam batas normal
Intervensi Rasional a. Dapatkan riwayat pasien 1. Membantu dalam sehubungan dengan memperkirakan BAB yang berlebihan kekurangan volume total. Tanda dan gejala mungkin sudah ada pada beberapa waktu sebelumnya (beberapa jam sampai beberapa hari). b. Pantau tanda-tanda vital, 2. Hipovolemia dapat catat adanya perubahan dimanifestasikan oleh TD ortostatik. hipotensi dan takikardia.. c. Pantau adanya pola 3. Kekurangan cairan bisa napas seperti kussmaul mengakibatkan pola napas tidak efektif hingga kussmaul
d. Pantau frekuensi, kualitas pernapasan, otot bantu napas,dan adanya periode apnea, serta munculnya sianosis. e. Pantau suhu, warna kulit, dan kelembabannya.
f. Kaji nadi perifer, pengisian kapiler, turgor kulit, dan membran mukosa. g. Pantau masukan dan pengeluaran
h. Berikan cairan dalam batas yang dapat ditoleransi jantung (kira kira 2000 ml/hari) .
4. Adanya perubahan frekuensi maupun kualitas pernapasan dalam keadaan kekurangan cairan 5. Meskipun demam, menggigil, dan diaforesis merupakan hal umum terjadi pada proses infeksi, demam dengan kulit yang kemerahan, kering mungkin sebagai cerminan dari dehidrasi. 6. Merupakan indikator dari tingkat dehidrasi atau volume sirkulasi yang adekuat. 7. Memberikan perkiraan kebutuhan akan cairan pengganti dan kefektifan dari terapi yang diberikan. 8. Mempertahankan hidrasi atau volume sirkulasi.
13
i. Tingkatkan lingkungan yang dapat menimbulkan rasa nyaman, seperti selimuti pasien dengan selimut tipis. j. Kaji adanya perubahan mental atau sensori
9. Menghindari pemanasan yang berlebihan terhadap pasien lebih lanjut akan dapat menimbulkan kehilangan cairan. 10. Perubahan mental dapat berhubungan dengan kurangnya cairan elektrolit dalam tubuh 11. Kekurangan cairan dan elektrolit mengubah motilitas lambung, yang sering kali akan menimbulkan muntah 12. Pemberian cairan unruk perbaikan yang cepat mungkin sangat berpotensi menimbulkan kelebihan beban cairan dan gagal jantung kronik. 13. Tipe dan jumlah dari cairan tergantung pada derajat kekuranan cairan dan respon pasien secara individual. 14. Mengkaji tingkat hidrasi dan seringkali Ht meningkat akibat hemokonsentrasi, osmolalitas darah meningkat sehubungan dengan adanya dehidrasi, Natrium mungkin menurun yang dapat mencerminkan perpindahan cairan dari intrasel (diuresis osmotik) dan kadar natrium yang tinggi mencerminkan kehilangan cairan atau dehidrasi berat. 15. Untuk mempercepat pemulihan dehidrasi
k. Catat hal-hal yang dilaporkan seperti mual, nyeri abdomen, muntah distensi lambung. l. Observasi adanya perasaan kelelahan yang meningkat, edema, peningkatan berat badan, nadi tidak teratur, dan adanya distensi pada vaskuler. m. Berikan terapi cairan sesuai dengan indikasi
n. Pantau pemeriksaan laboratorium seperti : Hematokrit (Ht), BUN atau Kreatinin, Osmolalitas darah, Natrium, dan Kalium
2.
o. Berikan cairan elektrolit melalui IV dan atau melalui oral sesuai indikasi. Nyeri berkurang 1. Skala nyeri skala 6 a. Kaji tingkat nyeri yang sampai dengan berkurang menjadi di alami pasien dengan
1. Untuk mengetahui berapa berat nyeri yang
14
hilang
2 (dari skala 10) 2. Mimik wajah pasien tampak relaks 3. Rasa nyaman pasien terpenuhi
memberi rentang nyeri (0-10), biarkan pasien menentukan tingkat nyeri yang di alaminya, tetapkan tipe nyeri yang dialami pasien, respon pasien terhadap nyeri yang dialami. b. Kaji faktor faktor yang mempengaruhi reaksi pasien terhadap nyeri (budaya, pendidikan, dll).
dialami pasien.
c. Berikan posisi yang nyaman, usahakan situasi ruangan yang tenang. d. Ajarkan teknik relaksasi seperti tarik napas dalam e. Anjurkan pasien untuk membaca buku, mendengar musik, nonton TV (mengalihkan perhatian). f. Berikan kesempatan pada pasien untuk berkomunikasi dengan teman-temannya atau orang terdekat.
2. Reaksi pasien terhadap nyeri dapat dipengaruhi oleh berbagai faktor, dengan mengetahui faktor faktor tersebut maka perawat dapat melakukan intervensi yang sesuai dengan masalah pasien. 3. Untuk mengurangi rasa nyeri
4. Untuk mengurangi rasa nyeri 5. Dengan melakukan aktivitas lain, pasien dapat sedikit melupakan perhatiannya terhadap nyeri yang dialami. 6. Tetap berhubungan dengan orang orang terdekat atau teman membuat pasien gembira atau bahagia & dapat mengalihkan perhatiannya terhadap nyeri. 7. Obat obatan analgetik dapat menekan atau mengurangi nyeri pasien. 1. Mengkaji pemasukan makanan yang adekuat 2. Mengidentifikasi kekurangan dan penyimpangan dari kebutuhan teraupetik. 3. Gangguan keseimbangan cairan dan elektrolit dapat menurunkan motilitas dan fungsi lambung (distensi
g. Berikan obat obat analgetik 3. Setelah 1. Menunjukan tingkat 1. Timbang berat badan dilakukan energi yang adekuat setiap hari. asuhan 2. Mendemonstrasikan 2. Tentukan program diet keperawatan berat badan yang dan pola makan pasien kebutuhan stabil (normal) nutrisi terpenuhi 3. Tidak ada tanda tanda mal nutrisi 3. Auskultasi bising usus, catat adanya nyeri abdomen atau perut kembung, mual,
15
muntahan 4. Berikan makanan cair yang mengandung zat makanan (nutrien) dan elektrolit dengan segera. 5. Identifikasi makanan yang disukai atau dikehendaki termasuk kebutuhan etnik atau kultural. 6. Libatkan keluarga pasien pada perencanaan makan ini sesuai dengan indikasi. 7. Observasi tanda tanda perubahan tingkat kesadaran, kulit lembab atau dingin, denyut nadi cepat, peka rangsang, cemas, sakit kepala, pusing, sempoyongan. 8. Lakukan konsultasi dengan ahli diet.
atau ileus paralitik) 4. Pemberian makan melalui oral lebih baik jika pasien sadar dan fungsi gastrointestinal baik. 5. Makanan yang disukai pasien dapat dimasukan dalam perencanaan makan
6. Memberikan informasi pada keluarga untuk memahami kebutuhan nutrisi pasien. 7. Merupakan tanda tanda dari kekurangan cairan
8. Sangat bermanfaat dalam perhitungan dan penyesuain diet untuk memenuhi kebutuhan nutrisi pasien. 1. Memberikan sirkulasi yang baik bagi kulit 2. Mencegah timbulnya luka akibat permukaan tempat tidur yang tidak rata 3. Menjaga kelembaban dan infeksi bakteri yang dapat menyebabkan luka 4. Mencegah timbulnya luka tekan 5. Mengidentifikasi dengan segera timbulnya luka 6. Menjaga hidrasi dan kelembaban kulit agar mencegah luka 7. Mencegah timbulnya luka tekan akibat kurangnya aktivitas atau mobilisasi 8. Berhubungan dengan
4.
Setelah dilakukan tindakan keperawatan selama 3x24 jam diharapkan kerusakan integritas kulit tidak terjadi
1. Integritas kulit yang baik bisa dipertahankan (sensasi, elastisitas, temperature, hidrasi, pigmentasi) 2. Tidak ada luka atau lesi pada kulit 3. Perfusi jaringan baik 4. melindungi kulit dan mempertahankan kelembaban kulit dan perawatan alami
1. Anjurkan pasien untuk menggunakan pakaian yang longgar 2. Hindari kerutan pada tempat tidur 3. Jaga kebersihan kulit agar tetap bersih dan kering 4. Mobilisasi pasien (ubah posisi pasien) setiap dua jam sekali 5. Monitor kulit akan adanya kemerahan 6. Oleskan lotion atau minyak baby oil pada daerah yang tertekan 7. Monitor aktivitas dan mobilisasi pasien 8. Monitor status nutrisi
16
pasien
9. Memandikan pasien dengan sabun dan air hangat
5.
Klien akan melakukan perubahan gaya hidup dan berpartisipasi dalam program pengobatan
1. Klien mampu mengungkapkan pemahaman tentang kondisi dan proses penyakit serta pengobatannya 2. Klien mau melakukan perubahan gaya hidup untuk tujuan kesembuhan sakitnya
1. Ciptakan lingkungan saling percaya dengan mendengarkan penuh perhatian dan selalu ada untuk pasien. 2. Bekerja dengan pasien dalam menata tujuan belajar yang diharapkan. Diskusikan topik topik utama, seperti: Apakah diare itu dan bagaimana cara menanganinya dengan tepat 3. Jelaskan mengenai komplikasi penyakit akut dan kronis yang mungkin dialami oleh pasien 4. Diskusikan tentang cara rencana diet, penggunaan makanan rendah serat, dan cara untuk menjaga makan diluar rumah. 5. Tinjau ulang program pengobatan. Tinjau kembali pemberian insulin oleh pasien sendiri dan perawatan terhadap peralatan yang digunakan. 6. Tekankan pentingnya menjaga pola makan, aktivitas, dan gaya hidup
kualitas kulit untuk sembuh atau pulih dari luka 9. Kebersihan tubuh akan mencegah timbulnya infeksi pada luka, air hangat meningkatkan kenyamanan 1. Menanggapi dan memperhatikan perlu diciptakan sebelum pasien bersedia mengambil bagian dalam proses belajar. 2. Partisipasi dalam perencanaan meningkatkan antusias dan kerja sama pasien dengan prinsip prinsip yang dipelajari.
3. Memberikan pengetahuan dasar dimana pasien dapat membuat pertimbangan dalam memilih gaya hidup. 4. Kesadaran tentang pentingnya kontrol diet akan membantu klien dalam merencanakan makan 5. Pemahaman tentang semua aspek akan meningkatkan penggunaan obat secara tepat
6. Mengidentifikasi pemahaman dan kebenaran dan prosedur atau masalah yang potensial terjadi sehingga solusi alternatif dapat ditentukan
17
C. DAFTAR PUSTAKA
Carpenito, L, J. (2000). Buku Saku Diagnosa Keperawatan ed 8. Jakarta: EGC Hendarwanto. (2006). Buku Ajar Ilmu Penyakit Dalam ed 3. Jakarta: Balai Penerbit FKUI Ngastiah. (2005). Perawatan Anak Sakit. Jakarta: EGC Potter, P, A., Perry, A, G. (2005). Buku Ajar Fundamental Keperawatan Konsep, Proses, dan Praktik ed 4 vol 2. Jakarta: EGC Smeltzer, S, C., Bare, B, G. (2001). Buku Ajar Keperawatan Medikal-Bedah ed 8 vol 2. Jakarta: EGC Zein, U., Sagala, K, H., et al. (2004). Diare Akut Disebabkan Diare. Di akses pada tanggal 10 September 2012 pukul 11.10 dari website: http://repository.usu.ac.id/bitstream/123456789/3371/1/penydalam-umar5.pdf
You might also like
- LP GastroenteritisDocument9 pagesLP GastroenteritisFitri AnaNo ratings yet
- Laporan Resume Ruang Gawat DaruratDocument11 pagesLaporan Resume Ruang Gawat DaruratMichiru Chan56% (9)
- Askep Gastroenteritis 1Document28 pagesAskep Gastroenteritis 1Yosi Tiarasari100% (1)
- DEMAM HIPERTERMIADocument28 pagesDEMAM HIPERTERMIAZidna IlmaNo ratings yet
- Askep Gea Pada DewasaDocument31 pagesAskep Gea Pada DewasaHERNINo ratings yet
- LP GastroenteritisDocument21 pagesLP GastroenteritisTheoNo ratings yet
- LP FaringitisDocument8 pagesLP FaringitisSobihat RasyidNo ratings yet
- LP GedsDocument14 pagesLP Gedsfitria100% (1)
- GEA-Volume CairanDocument37 pagesGEA-Volume CairandaxclinNo ratings yet
- Konsep Keperawatan GEADocument12 pagesKonsep Keperawatan GEARezki WahyuniNo ratings yet
- Gastroenteritis Akut: Anatomi, Definisi, Etiologi, Klasifikasi, Patofisologi, Gejala Klinis, Pemeriksaan Fisik dan PenunjangDocument14 pagesGastroenteritis Akut: Anatomi, Definisi, Etiologi, Klasifikasi, Patofisologi, Gejala Klinis, Pemeriksaan Fisik dan PenunjangSatriadi KertiasaNo ratings yet
- LK Anak Diare MarisaDocument23 pagesLK Anak Diare MarisaNorma YuliastutyNo ratings yet
- DEMAM TYPHUSDocument25 pagesDEMAM TYPHUSfebrina pitasariNo ratings yet
- Laporan Pendahuluan Gastroenteritis AkutDocument17 pagesLaporan Pendahuluan Gastroenteritis AkutSitti Aisyah PunagiNo ratings yet
- Askep ISK JadiDocument8 pagesAskep ISK JadideviNo ratings yet
- GEA DAN PENANGANANNYA DI RUMAHDocument2 pagesGEA DAN PENANGANANNYA DI RUMAHana frozenNo ratings yet
- DEMAM AFIDocument11 pagesDEMAM AFIadibdaudiNo ratings yet
- LP GeaDocument9 pagesLP GeaLediya Slarmanat01No ratings yet
- LK FebrisDocument28 pagesLK FebrisFaraa Dila SantiNo ratings yet
- Latihan Soal KDM Kls 12Document5 pagesLatihan Soal KDM Kls 12Dyah Ayu CahyaningrumNo ratings yet
- LAPORAN DISPEPSIADocument17 pagesLAPORAN DISPEPSIARahmat RasyidNo ratings yet
- LP Askep Gangguan CairanDocument36 pagesLP Askep Gangguan CairanLintang PermataNo ratings yet
- Resume Bersihan Jalan Nafas Tidak EfektifDocument2 pagesResume Bersihan Jalan Nafas Tidak EfektifLilis Dwi CahyantiNo ratings yet
- Format LP, Resume, Dan Askep-2Document14 pagesFormat LP, Resume, Dan Askep-2Dwi HamalNo ratings yet
- KEJANG DEMAMDocument6 pagesKEJANG DEMAMPutu Bagus GenjingNo ratings yet
- AskepDocument11 pagesAskepsigit priasmoroNo ratings yet
- Asuhan Keperawatan Pada An.d Dengan DadrsDocument13 pagesAsuhan Keperawatan Pada An.d Dengan DadrsdinaNo ratings yet
- Askep DiareDocument27 pagesAskep DiarePPI RSUD MUNTILANNo ratings yet
- LP Thypus Abdominalis.Document13 pagesLP Thypus Abdominalis.dianNo ratings yet
- Gastroenteritis Akut LP ULFADocument15 pagesGastroenteritis Akut LP ULFAUlfa muntaha MuntahaNo ratings yet
- LP DispepsiaDocument18 pagesLP DispepsiaWiwin SuwartiniNo ratings yet
- Laporan Pendahuluan Gangguan Pemenuhan Kebutuhan Cairan Elektrolit Pada Pasien DHFDocument11 pagesLaporan Pendahuluan Gangguan Pemenuhan Kebutuhan Cairan Elektrolit Pada Pasien DHFWidia PangestikaNo ratings yet
- JUDULDocument10 pagesJUDULlestariNo ratings yet
- LP GastoenteritisDocument24 pagesLP GastoenteritisMuhammad JihantNo ratings yet
- TEORI PENYAKIT LAMBUNGDocument16 pagesTEORI PENYAKIT LAMBUNGmeryNo ratings yet
- LP GastroenteritisDocument23 pagesLP GastroenteritisSyamsiah AnwarNo ratings yet
- KDM HipertermiDocument5 pagesKDM HipertermiHidayah Auliyatur rohmaNo ratings yet
- LP HepatitisDocument12 pagesLP HepatitisboboyNo ratings yet
- LP Gastroenteritis AkutDocument7 pagesLP Gastroenteritis AkutYusin WabulaNo ratings yet
- Laporan Pendahuluan ISKDocument18 pagesLaporan Pendahuluan ISKReska SusandraNo ratings yet
- Askep Gastroenteritis (GE)Document5 pagesAskep Gastroenteritis (GE)Ayudya FadillaNo ratings yet
- Askep Gastritis AnakDocument10 pagesAskep Gastritis Anakrizkiemil_No ratings yet
- LAPORAN DIAREDocument58 pagesLAPORAN DIAREmitaNo ratings yet
- Laporan Pendahuluan DiareDocument16 pagesLaporan Pendahuluan DiareArifUdinNo ratings yet
- Askep Gea FixDocument37 pagesAskep Gea FixAnjar rinataNo ratings yet
- Laporan PendahuluanDocument34 pagesLaporan PendahuluanMADEDESIMARIANINo ratings yet
- LP Defisit Perawatan Diri KhairaDocument5 pagesLP Defisit Perawatan Diri Khairakhaira ummahNo ratings yet
- Asuhan Keperawatan Gangguan Pola TidurDocument5 pagesAsuhan Keperawatan Gangguan Pola TidurAngelina WijayaNo ratings yet
- DEMAM TYFOID (TFDocument17 pagesDEMAM TYFOID (TFFanni Kurniawan0% (1)
- OPTIMASI NUTRISI DAN CAIRANDocument5 pagesOPTIMASI NUTRISI DAN CAIRANAditya Saputra100% (1)
- Makalah PelaporanDocument19 pagesMakalah PelaporanMutiah Zain HanifahNo ratings yet
- Satuan Acara PenyuluhanDocument4 pagesSatuan Acara PenyuluhanMega Sonia VeraNo ratings yet
- Laporan Pendahuluan FebrisDocument16 pagesLaporan Pendahuluan FebrisHastariSetiawanNo ratings yet
- RIWAYAT KESEHATANDocument15 pagesRIWAYAT KESEHATANSalsa BilNo ratings yet
- Dispepsia LPDocument23 pagesDispepsia LPyulika sari07No ratings yet
- Gastroenteritis Laporan PendahuluanDocument19 pagesGastroenteritis Laporan Pendahuluansindi ayu atikaNo ratings yet
- LP Typus AbdominalisDocument56 pagesLP Typus AbdominalisNovi Hardi IsmailNo ratings yet
- LP DiareDocument16 pagesLP DiareWindy SyaNo ratings yet
- GEA-LPDocument13 pagesGEA-LPMega FatmawatiNo ratings yet
- GEA_LAPORANDocument24 pagesGEA_LAPORANCherlly Febian NandaNo ratings yet
- Laporan Pendahuluan GeaDocument17 pagesLaporan Pendahuluan GeaHartina50% (2)
- Laporan Kasus CABG ICCUDocument20 pagesLaporan Kasus CABG ICCUMichiru ChanNo ratings yet
- Laporan Kasus CABG ICCUDocument20 pagesLaporan Kasus CABG ICCUMichiru ChanNo ratings yet
- Laporan Kasus CABG ICCUDocument20 pagesLaporan Kasus CABG ICCUMichiru ChanNo ratings yet
- LP CholelithiasisDocument13 pagesLP CholelithiasisMichiru ChanNo ratings yet
- Buku Ajar Ilmu Penyakit Dalam Aru W SudoyoDocument12 pagesBuku Ajar Ilmu Penyakit Dalam Aru W SudoyoSifa Siti100% (1)