Professional Documents
Culture Documents
Hemorragias Gestacionales
Uploaded by
Ingrid Cano SantosOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Hemorragias Gestacionales
Uploaded by
Ingrid Cano SantosCopyright:
Available Formats
HEMORRAGIAS GESTACIONALES
Existen numerosas y diversas razones por las cuales una mujer podra padecer de sangrados o hemorragias vaginales durante el transcurso de su embarazo. Algunas mujeres pueden tener perodos continuos o prdidas de sangre leves durante sus embarazos; especialmente durante los primeros meses. Ninguna mujer embarazada debe restar importancia a cualquier hemorragia genital que sufra, por mnima que sta sea, debiendo ponerse en contacto inmediatamente con su mdico para que evale la situacin.
No todas las hemorragias van a tener una consecuencia trgica para el feto o la mujer; as por ejemplo, existen sangrados escasos provocados por la excesiva sensibilidad al roce que presenta el cuello de la matriz al contactar con el pene en una relacin sexual.
Otro caso de hemorragia genital que entra dentro de la normalidad es el sangrado mnimo que se suele observar cuando la mujer comienza el parto, como consecuencia de haberse iniciado la modificacin del cuello uterino. Sin embargo, en cualquier caso, conviene que la causa sea diagnosticada correctamente para prevenir posibles situaciones de riesgo.
Las dos causas ms importantes de la hemorragia genital en la ltima fase del embarazo son el desprendimiento prematuro de placenta y la placenta previa (situacin en la que la placenta se sita anmalamente en el suelo del tero).
SANGRADO FISIOLGICO NORMAL
PRIMERAS ETAPAS DEL EMBARAZO Y SANGRADO CAUSADO POR LA IMPLANTACIN Hemorragias o sangrado vaginal durante el primer trimestre del embarazo? Se estima que el 25% de todas las mujeres experimentan hemorragias durante las primeras etapas de sus embarazos. Una de las posibles causas es el sangrado causado por la implantacin. Qu es el Sangrado por Implantacin? El sangrado por implantacin es ms leve que el sangrado propio de los perodos menstruales y est compuesto por sangre color rojo - amarronada. El sangrado por implantacin ocurre cuando el trofoblasto, o el tejido que rodea al vulo ataca al endometrio y lentamente va introducindose en la membrana del mismo. A medida que esto sucede, el mismo se va alimentando mediante los vasos sanguneos de la futura mam, formando cogulos de sangre dentro de s mismo. Cuando estos cogulos se forman cerca de la superficie del trofoblasto usualmente causan sangrado por implantacin. La diferencia entre el perodo y el sangrado por implantacin se puede detectar segn la cantidad de sangre; el sangrado por implantacin es considerablemente ms leve que el sangrado menstrual. La menstruacin y el sangrado por implantacin deberan ser lo suficientemente diferentes como para que se pueda saber cul es uno y cul es el otro. Cundo Ocurre el Sangrado por Implantacin? Usualmente 5 a 12 das despus de la ovulacin, justo en el momento en el que debera estar teniendo su perodo. El sangrado durante la ovulacin es algo totalmente diferente. HEMORRAGIA GENITAL DEL TERCER TRIMESTRE DEL EMBARAZO Y TRABAJO DE PARTO Durante las ltimas etapas del embarazo, el sangrado vaginal podra llegar a ser un signo de trabajo de parto. Un tapn encargado de cubrir la apertura del tero durante todo el transcurso del embarazo se desprender justo en el momento
previo al trabajo de parto o cuando comience el mismo; y una pequea cantidad de moco y de sangre pasar a travs del cuello uterino. A esto se lo conoce como "prdida del tapn mucoso". Es por ello que la gestante no debera preocuparse, ya que es algo completamente natural. El mismo no es considerado un problema si ocurre unas pocas semanas antes de la fecha del parto, o cuando haya llegado la fecha de dar a luz a su beb. Cuando se empieza a dilatar el cuello del tero, ya sea en el trabajo de parto o previamente (prdromos del trabajo de parto), puede producirse un sangrado.
HEMORRAGIAS: COMPLICACIONES DEL EMBARAZO
HEMORRAGIAS DURANTE LA PRIMERA MITAD DEL EMBARAZO Prdida hemtica por genitales en el curso de las primeras 20 semanas de gestacin. ABORTO
ABORTO ESPONTNEO El aborto se define como la terminacin de la gestacin antes de 20 semanas de embarazo. Unas tres cuartas partes de los abortos espontneos ocurren antes de las 16 semanas de gestacin, casi 20% de los embarazos identificados clnicamente terminan en aborto espontneo. Ms del 60% de los abortos espontneos es el resultado de defectos cromosmicos por factores maternos o paternos, cerca de 15% parece relacionarse con traumatismos, infecciones, deficiencias dietticas, diabetes sacarina, hipotiroidismo o malformaciones anatmicas.
CUADRO CLNICO
Sntomas y signos 1. Amenaza de aborto: Existe hemorragia o clicos, pero continua el embarazo. El cuello uterino est dilatado. 2. Aborto inevitable: El cuello uterino est dilatado, pero no se ha producido paso de los productos de la concepcin. Persiste la hemorragia y los clicos y se considera inevitable la salida del producto al exterior. 3. Aborto completo: Se expulsan por completo el feto y la placenta. Cesa el dolor pero puede persistir el manchado. 4. Aborto incompleto: Parte del producto de la concepcin de ordinario placentarios permanecen en el tero, slo hay clicos leves pero la hemorragia es persistente y con frecuencia excesiva. 5. Aborto fallido: El embarazo ha dejado de desarrollarse pero el producto de la concepcin no se ha expulsado. Desaparecen los sntomas del embarazo. Existe flujo vaginal pardusco pero sin hemorragia libre. No se presenta dolor. El cuello est duro y est ligeramente abierto.
TRATAMIENTO 1. Medidas generales Amenaza de aborto: Colocar a la paciente en reposo en cama durante 48 horas, continuar con el establecimiento de actividades en forma gradual, abstinencia al coito. Se contraindica el tratamiento hormonal, slo en caso de infeccin se usan antibiticos. 2. Medidas quirrgicas Aborto incompleto: Se requiere la extraccin pronta de cualquier producto de la concepcin que permanezca en el tero, para detener la hemorragia y evitar la infeccin.
EMBARAZO ECTPICO
En un embarazo normal, un vulo liberado por el ovario es fertilizado en una de las trompas de falopio y avanza hacia el tero en cuyo revestimiento se implanta. En un embarazo ectpico, el vulo fertilizado se ha implantado en un lugar diferente al tero. Lo ms probable es que ocurra en una de las trompas de falopio (llamado embarazo tubrico). Sin embargo, el vulo fertilizado tambin se puede implantar: En el lugar donde la trompa de falopio se une al tero En uno de los ovarios En el cuello del tero (cerviz) En el abdomen
El embarazo ectpico se presenta en aproximadamente uno de cada 100 embarazos.
SNTOMAS DEL EMBARAZO ECTPICO Los sntomas del embarazo ectpico son diferentes en todas las mujeres. No obstante, entre los sntomas ms comunes se incluyen los siguientes.
Dolor abdominal, generalmente en un lado. Este puede ser ligero o extremadamente agudo. Puede progresar en unos das o surgir de repente sin ninguna advertencia. Sangrado inusual de la vagina. Este podra ser ms abundante o ms ligero que el perodo mensual habitual, y podra ser de un color diferente. No presentarse el perodo mensual. Sin embargo, es posible que la gestante no lo haya notado si el embarazo tiene lugar muy temprano en el ciclo menstrual, o si se ha presentado otro sangrado que pudo haber confundido con su perodo. Dolor en el extremo del hombro. Si la trompa de falopio se desgarra (presenta una ruptura), puede sangrar hacia el abdomen, lo que puede irritar el diafragma (lmina de msculo que se extiende entre el abdomen y el pecho). El diafragma comparte nervios con aquellos que se extienden hasta el hombro, de modo que se podra sentir en el hombro un dolor que proviene del diafragma. Sentir como si se fuera a desmayar. Si la trompa de falopio presenta una ruptura, podra tener un sangrado interno grave que ocasione un colapso sbito, sentirse mareada o como si se fuera a desmayar. Dolor al defecar o al orinar.
CAUSAS DEL EMBARAZO ECTPICO El embarazo ectpico generalmente se presenta porque las trompas de falopio se han daado. Esto pudo haber ocurrido durante una operacin previa en el abdomen o si ha sufrido una enfermedad inflamatoria plvica, generalmente causada por una infeccin de transmisin sexual, como clamidia o gonorrea. Si las trompas de falopio han sido daadas, pudieran estar inflamadas, estrechadas o cicatrizadas, lo que dificulta ms al vulo fertilizado descender hasta el tero. Otros factores que propician un embarazo ectpico son: Fumar Someterse a tratamiento de infertilidad Embarazo ectpico previo
DIAGNSTICO DEL EMBARAZO ECTPICO La prueba de embarazo implica examinar una muestra de orina en busca de una hormona llamada gonadotropina corinica humana (GCH). Esta hormona es producida por las clulas que forman la placenta. Si el resultado de la prueba es positivo, se hara un anlisis de sangre para confirmar la presencia de gonadotropina corinica humana y un ultrasonido. El ultrasonido usa ondas sonoras que producen una imagen del interior de una parte de su cuerpo. Si el ultrasonido muestra que el tero est vaco pero el anlisis de sangre revela altos niveles de gonadotropina corinica humana, es muy probable que tenga un embarazo ectpico. Si el mdico an est inseguro, podra necesitar someterse a un procedimiento llamado laparoscopia. El mdico usar una cmara telescpica tubular estrecha (llamada laparoscopio) para observar el interior de las trompas de falopio. El laparoscopio se inserta en el abdomen a travs de un pequeo corte quirrgico. Generalmente la paciente se someter a anestesia general, lo que significa que estar dormida durante el procedimiento y no sentir dolor.
TRATAMIENTO DEL EMBARAZO ECTPICO El tratamiento para el embarazo ectpico depende de la gravedad de sus sntomas, de cun avanzado est el embarazo y si la trompa de falopio presenta una ruptura o no. OBSERVAR Y ESPERAR Algunos embarazos ectpicos no necesitan tratamiento porque el embarazo se interrumpe por s mismo. Si la paciente no presenta ningn sntoma, o sus sntomas son slo leves, se le podra dar la opcin de no someterse a tratamiento. En cambio, el mdico insistir en vigilarla de cerca con anlisis de sangre y ms ultrasonidos.
MEDICAMENTOS Si se confirma la presencia de embarazo ectpico en una de las trompas de falopio y an est comenzando el embarazo, el mdico podra recomendar la inyeccin de un medicamento llamado metotrexato. Este interrumpe el embarazo y le pone fin. Es posible que necesite tomar ms de una dosis. No obstante, el medicamento no siempre es eficaz para evitar la ruptura de la trompa de falopio. De ocurrir, la paciente tendr que someterse a una ciruga.
CIRUGA Podra necesitar someterse a ciruga para extirpar un embarazo ectpico si: El tratamiento mdico no ha funcionado. El embarazo est demasiado avanzado o localizado fuera de la trompa de Falopio. La trompa de falopio presenta una ruptura y hay sangrado abundante. Para el embarazo ectpico la paciente podra someterse a una ciruga con cicatriz mnima (laparoscopa) o una ciruga abierta (laparotoma). Sin embargo, la ciruga abierta es ms probable si la trompa de falopio presenta una ruptura. En dependencia de dnde se encuentre el embarazo y cun avanzado est, el cirujano podra extirpar el embarazo usando un dispositivo para succionarlo (aspirarlo) de la trompa de falopio, o extirpando parte o la totalidad de la trompa de falopio. Podra necesitar una transfusin de sangre si se presenta un sangrado interno abundante o la someten a una ciruga abierta.
PREVENCIN DEL EMBARAZO ECTPICO No es posible evitar un embarazo ectpico pues este puede afectar a cualquier mujer. No obstante, se puede reducir el riesgo de presentar un
embarazo ectpico si se toman medidas para protegerse a s misma contra las infecciones de transmisin sexual, que pueden daar las trompas de falopio, y si deja de fumar. Es normal experimentar reacciones emocionales, incluyendo sentimientos de tristeza y sensacin de prdida, despus de un embarazo ectpico, por lo que es importante que trate de hablar con alguien cercano sobre tales sentimientos.
EMBARAZO MOLAR DEFINICIN En un embarazo molar, la placenta crece de forma anormal durante los primeros meses y se convierte en una masa de quistes (llamada mola hidatidiforme). El beb (embrin) no se forma en absoluto o se forma mal y no puede sobrevivir. Aproximadamente 1 de cada 1.000 embarazos es molar. Las mujeres de ms de 40 aos o que han tenido dos o ms abortos espontneos tienen un riesgo mayor de tener un embarazo molar.
CAUSAS La causa de este trastorno en el desarrollo no se ha comprendido completamente, pero existen algunas causas potenciales como defectos en el vulo, anomalas dentro del tero o deficiencias nutricionales. Las mujeres
menores de 20 aos y mayores de 40 tienen un riesgo mayor. Entre otros factores de riesgo se pueden mencionar las dietas bajas en protena, cido flico y caroteno.
DIAGNSTICO Los embarazos molares se diagnostican mediante ultrasonido. El tejido molar debe extirparse del tero y debe realizarse un seguimiento de la mujer para asegurarse de que no queden restos de tejido. Esto es importante ya que el tejido molar puede convertirse en coriocarcinoma, una forma poco comn de cncer. Afortunadamente, este cncer es fcil de detectar y tiene un alto ndice de curacin. El doctor tambin medir los niveles de hCG (hormona gonadotropina corinica) en sangre, que a menudo son ms elevados en el caso de un embarazo molar completo, y ms bajos cuando se trata de un embarazo molar parcial. TIPOS DE EMBARAZO MOLAR En realidad, existen dos tipos de embarazo molar: Completo: En el caso de embarazos molares completos, no hay embrin alguno ni tampoco tejido normal de placenta parcial. Parcial: En los embarazos molares parciales puede haber una porcin de placenta normal y el embrin adems del tejido qustico caracterstico. Ambos tipos de embarazo molar son el resultado de un vulo fertilizado de manera anormal. En un embarazo molar completo, todos los cromosomas del vulo fertilizado (las estructuras que acarrean nuestros genes) provienen del padre. Lo normal es que la mitad de los cromosomas provengan del padre y la otra mitad de la madre. Poco tiempo despus de la fertilizacin, los cromosomas del vulo de la madre se pierden o desactivan y los del padre se duplican. En la mayora de los casos de embarazo molar parcial, los 23 cromosomas de la madre estn presentes, pero existen dos grupos de cromosomas del padre (por lo que el embrin tiene 69 cromosomas en lugar de los 46 normales). Una de las maneras en que esto sucede es cuando un vulo es fecundado por dos espermatozoides. El embarazo molar supone un riesgo para la mujer embarazada cuando la masa penetra profundamente en la pared uterina, lo que puede provocar una
hemorragia importante. Ocasionalmente, la masa puede convertirse en un coriocarcinoma, una forma de cncer poco frecuente que se relaciona con el embarazo.
SIGNOS Y SNTOMAS Un embarazo molar puede iniciarse de igual manera que un embarazo normal. Luego, alrededor de la semana 10 de embarazo, aparece: Un sangrado vaginal, generalmente de color marrn oscuro. Fuertes nuseas y vmitos. Dolores abdominales (debido a un tero demasiado grande por la creciente cantidad de quistes). Alta presin sangunea.
DIAGNSTICO El diagnstico se hace por ecosonograma donde se puede ver una imagen caracterstica llamada en base a su forma como copos de nieves. Y por la dosificacin en sangre de la gonadotropina corinica, una hormona que se produce en el embarazo y en casos de mola sus valores pueden llegar hasta a triplicarse. TRATAMIENTO Un embarazo molar es una experiencia muy aterradora. No slo pierde la mujer su embarazo, sino que corre un ligero riesgo de desarrollar cncer. Para proteger a la mujer, debe extraerse todo el tejido molar del tero. Por lo general, esto se realiza mediante un procedimiento llamado curetaje de succin, bajo anestesia total. Ocasionalmente, cuando la masa de quistes es grande y la mujer ha decidido que no desea tener ms embarazos, puede practicarse una histerectoma. Despus de realizar el procedimiento, el doctor medir nuevamente el nivel de hCG. Si ha disminuido a cero, por lo general ya no necesita recibir ms tratamiento. Sin embargo, el doctor continuar monitoreando los niveles de hCG de la mujer durante un ao para asegurarse de que no ha quedado tejido molar en su cuerpo. Una mujer que ha tenido un embarazo molar no debe quedar embarazada durante un ao, porque dificultara el monitoreo de los niveles de hCG.
PRONSTICO Ms del 80% de las molas hidatidiformes son benignas y los resultados despus del tratamiento son por lo general excelentes. Se recomienda hacer controles exhaustivos y adoptar mtodos anticonceptivos altamente eficientes para evitar embarazos durante por lo menos 6 a 12 meses. Del 10 al 15% de las molas hidatidiformes se pueden convertir en molas invasivas las cuales pueden llegar a penetrar hasta un nivel tan profundo de la pared uterina que provocan hemorragias u otro tipo de complicaciones. Del 2 al 3% de las molas hidatidiformes pueden convertirse en coriocarcinoma, una forma de cncer maligno, metastsico (diseminado) y de rpido desarrollo. A pesar de todos estos factores que normalmente indican un mal pronstico, la tasa de curacin despus del tratamiento con quimioterapia es alta.
PREVENCIN Se puede disminuir el riesgo con una nutricin adecuada. Cules son las probabilidades de tener embarazos en el futuro despus de tener un embarazo molar? Cuando una mujer ha tenido un embarazo molar, sus probabilidades de quedar nuevamente embarazada son buenas. El riesgo de que se produzca un nuevo embarazo molar en el futuro es slo de entre uno y dos por ciento. Tanto los embarazos ectpicos como los molares constituyen emergencias mdicas. Se debe llame al mdico de inmediato si hay algn sntoma de embarazo molar: Sangrado vaginal una semana o ms despus de la primera falta menstrual, por lo general de color marrn oscuro. Nuseas y vmitos severos. Dolores abdominales. Alta presin arterial.
HEMORRAGIAS DURANTE LA SEGUNDA MITAD DEL EMBARAZO
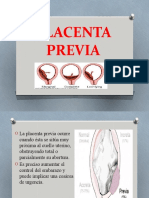
PLACENTA PREVIA
La placenta se adhiere a la pared del tero (matriz) y suministra alimentos y oxgeno al beb a travs del cordn umbilical. La placenta previa es una condicin en la que la placenta yace en la parte inferior del tero y cubre todo o parte del cuello uterino. El cuello uterino es la abertura hacia el tero que est en la parte superior de la vagina. La placenta previa sucede en alrededor de 1 de cada 200 embarazos. Si tiene placenta previa a principios del embarazo, no suele ser un problema. Sin embargo, puede causar sangrado grave y otras complicaciones ms adelante en el embarazo. Normalmente, la placenta crece en la parte superior de la pared uterina, lejos del cuello uterino. Ah se queda hasta que nace su beb. Durante la ltima etapa del parto, la placenta se separa de la pared del tero, y sus contracciones ayudan a empujarla hacia la vagina (canal de parto). A esto se lo llama tambin expulsin o alumbramiento de la placenta. Durante el parto, su beb pasa por el cuello uterino hacia el canal de parto. Si tiene placenta previa, cuando el cuello uterino comienza a ablandarse (borrarse) y a dilatarse (abrirse) para el parto, los vasos sanguneos que conectan la placenta con el tero pueden desgarrarse. Esto puede causar sangrado grave durante el parto, y poner en peligro a usted y a su beb.
http://www.nacersano.org/centro/9254_9672.asp
Evolucin en el embarazo en casos de placenta previa El embarazo puede llegar a trmino, la mayora de los casos con fetos pequeos. En muchas ocasiones se interrumpe artificialmente por indicacin materna o por parto prematuro. La rotura prematura de la membrana es una complicacin frecuente siempre que la placenta previa no sea central, es favorecida porque no hay una presentacin fija.
Diagnstico diferencial de la placenta previa en el embarazo Principalmente con desprendimiento prematuro de la placenta. Tambin debe descartarse lesiones hemorrgicas de la vagina o del crvix, y rotura uterina (complicacin excepcional que se asocia con rpido deterioro materno y fetal):
Clnica en el parto Durante el parto aumentan las hemorragias. Cuando la placenta previa es oclusiva hay hemorragia permanente, si es no oclusiva puede disminuir al romperse la bolsa y desaparecer durante el parto. En general la hemorragia aumenta con las contracciones porque con cada una de ellas aumenta el grado de despegamiento. Cuando el parto evoluciona por va vaginal hay reaparicin de hemorragias en el alumbramiento. Est contraindicado el tacto vaginal por riesgo de infeccin. Puede resultar imprescindible para la evaluacin del cuello uterino, siempre es mejor recurrir a exploracin con valvas (en quirfano por si se desencadena hemorragia grave que haga necesaria intervenir de urgencia).
Evolucin en el parto con placenta previa Si la placenta es oclusiva total el parto por va vaginal es imposible, y se har cesrea.
En casos de placenta previa oclusiva parcial a veces es posible pero hay ms riesgo. En la placenta previa lateral o marginal el parto es factible. En general son partos rpidos por el edema del cuello que acelera la dilatacin, la placenta posterior dificulta el encajamiento.
Diagnstico diferencial de la placenta previa en el parto Debe diferenciarse de: - Desprendimiento prematuro de placenta. - Rotura del tero: Cursa con grave afectacin, dolor, sufrimiento fetal grave. - Hemorragia Intraparto Idioptica: De escasa importancia y parto normal.
Pronstico - Materno: Se considera grave, aunque la mortalidad ha disminuido mucho. Depende de la gravedad del cuadro clnico, de la intensidad de las hemorragias producidas en el embarazo, parto o alumbramiento. Las hemorragias producen una anemia aguda que aumenta el riesgo de infecciones. - Fetal: Tambin corre muchos riesgos. En muchos casos el feto sufre un retraso del crecimiento intrauterino por afectarse el funcionamiento de la placenta, adems hay prematuridad. Aunque la sangre suele ser materna, a veces tambin hay prdidas fetales y provocan anemia fetal. El despegamiento de la placenta y su compresin junto con la posibilidad de prolapso del cordn aumenta el riesgo de anoxia (sufrimiento fetal). Tambin hay posibilidades de traumatismos.
Se habla de placenta compleja de Stallworthy en los casos de placenta posterior, en los que se dificulta el encajamiento y sufre mayor compresin.
Tratamiento - Conducta en el embarazo: Ante cualquier hemorragia debe guardarse reposo absoluto, si son muy repetidas debe hacerse un ingreso. Debe vigilarse el estado general materno mediante determinacin peridica del hematocrito, se puede considerar la administracin preventiva de hierro y cido flico. Estn contraindicados en general los uteroinhibidores ya que favorecen la hipotensin y el shock. El estado fetal tambin debe vigilarse. Cuando las hemorragias sean alarmantes debe realizarse una cesrea si la madurez fetal lo permite. Si no se darn corticoides para acelerar la maduracin y transfusiones para el mantenimiento materno. - Conducta en parto: Si las hemorragias aumentan mucho, y la placenta es oclusiva se realizar cesrea. Cuando no hay hemorragia grave, el estado materno y fetal es bueno, la placenta es marginal o lateral, y la presentacin es de vrtice se realizar un parto vaginal acelerado con oxitocina. En cuanto la cabeza est encajada se suele recurrir a frceps o ventosa.
-Conducta en alumbramiento y puerperio: Despus de la expulsin vaginal debe vigilarse cuidadosamente e alumbramiento. Si contina la hemorragia y no se expulsa la placenta se extrae sta manualmente. Posteriormente se administrar oxitocina o ergotamina. Se deben vigilar las constantes maternas durante el puerperio en las cesreas y parto vaginal. En las cesreas por placenta previa se suele administrar profilaxis de antibiticos en el momento de la induccin
anestsica, ya que las infecciones son una complicacin frecuente de los partos hemorrgicos.
Cules son los sntomas de la placenta previa? El sntoma ms comn de la placenta previa es el sangrado indoloro de la vagina durante la segunda mitad del embarazo. Llame a su profesional de la salud de inmediato si tiene sangrado vaginal en cualquier momento durante el embarazo. Si sangra en grandes cantidades, acuda al hospital. No todas las mujeres con placenta previa tienen sangrado vaginal. De hecho, alrededor de un tercio de mujeres con placenta previa no tienen este sntoma.
Cmo se diagnostica la placenta previa? Por lo general se puede detectar y ubicar la placenta previa con un ultrasonido. En algunos casos, su profesional puede usar en cambio un ultrasonido transvaginal. Aunque no tenga sangrado vaginal, el ultrasonido de rutina del segundo trimestre puede mostrar que usted tiene placenta previa. No se preocupe demasiado si esto sucede. La placenta previa que se encuentra en el segundo trimestre suele arreglarse sola en la mayora de los casos.
Cmo se trata la placenta previa? El tratamiento depende de cun avanzado est su embarazo, la gravedad del sangrado y la salud de usted y su beb. La meta es mantener el embarazo la mayor cantidad de tiempo posible. Los profesionales recomiendan la cesrea para casi todas las mujeres con placenta previa para prevenir el sangrado serio.
Si sangra como resultado de la placenta previa, se la deber controlar estrechamente en el hospital. Si las pruebas demuestran que usted y su beb estn bien, es posible que su profesional le d un tratamiento para tratar de mantener el embarazo lo ms posible. Si tiene mucho sangrado, se la podr tratar con transfusiones de sangre. La transfusin de sangre significa que le ponen sangre nueva en el cuerpo. Su profesional tambin podr darle medicamentos llamados corticoesteroides. Estos medicamentos ayudan a acelerar el desarrollo de los pulmones y otros rganos de su beb. Tambin es posible que desee que usted se quede en el hospital hasta el momento del parto. Si el sangrado se detiene, quizs pueda regresar a su casa. Si tiene sangrado grave debido a placenta previa en alrededor de las 34 a 36 semanas de embarazo, su profesional puede recomendar una cesrea inmediata. Entre las 36 y 37 semanas, su profesional podr sugerirle una amniocentesis para verificar el lquido amnitico alrededor de su beb y ver si tiene los pulmones totalmente desarrollados. Si estn desarrollados, el profesional podr recomendar una cesrea inmediata para evitar riesgos de sangrado en el futuro. En cualquier etapa del embarazo, podr ser necesario la cesrea si usted tiene sangrado peligrosamente fuerte o si usted y su beb estn teniendo problemas.
Qu causa la placenta previa? No sabemos qu causa la placenta previa. Sin embargo, quizs corra un riesgo ms alto de tener placenta previa si:
Fuma cigarrillos. Consume cocana.
Tiene ms de 35 aos. Estuvo embarazada antes. Est embarazada de mellizos, trillizos o ms. Ha tenido una ciruga en el tero, incluyendo una cesrea o un D&C (dilatacin y raspado). En el procedimiento D&C un mdico saca tejido del revestimiento del tero de la mujer. Algunas mujeres tienen D&C despus de un aborto espontneo.
Si tuvo placenta previa antes, Qu probabilidades hay de que la tenga otra vez? Si ha tenido placenta previa en un embarazo anterior, las probabilidades de que le suceda otra vez son de 2 a 3 de cada 100 (2 a 3 por ciento). Cmo puede reducir su riesgo de tener placenta previa? No sabemos cmo prevenir la placenta previa. Pero quizs pueda reducir el riesgo al no fumar ni usar cocana. Tambin es posible que pueda reducir las probabilidades de la placenta previa en embarazos futuros si se hace una cesrea slo por motivos mdicos. Si su embarazo es sano y no hay motivos mdicos para que tenga una cesrea, es mejor esperar a que el parto comience por s solo. Cuantas ms cesreas tenga, mayor ser su riesgo de placenta previa.
DESPRENDIMIENTO PREMATURO DE PLACENTA
Qu es el desprendimiento prematuro de placenta?
El desprendimiento prematuro de placenta (DPP) consiste en la separacin de la placenta de su zona de insercin, de manera total o parcial, despus de la semana 20 de gestacin y antes del nacimiento, siempre que la insercin placentaria sea
2
http://www.fertilab.net/ginecopedia/embarazo/problemas_del_embarazo/hemorragias_de_la_segunda_mi tad_del_embarazo_1
normal.
Al desprenderse la placenta se produce una hemorragia en su interior que lleva a la formacin de un hematoma que la separa del sistema vascular materno, lo cual impide la correcta oxigenacin y nutricin del feto. El DPP ocurre en aproximadamente 1 de cada 100 embarazadas, pero es una enfermedad muy seria porque de 15% a 35% de los fetos no sobreviven.
Generalmente, aparece en la segunda mitad de la gestacin, a partir de la semana 28, y en el transcurso del parto, sobre todo cuando el beb est saliendo. Es ms frecuente cuando se ha tenido un DPP anterior y todava ms cuando se han tenido 2.
Se desconoce la causa primaria del DPP; sin embargo, se han sugerido numerosos factores que pueden desempear un papel importante. En la actualidad se piensa que el DPP no es un accidente en el embarazo sino la expresin de una enfermedad de los vasos sanguneos de la madre debido a que se ha asociado a alteraciones como las que se enumeran a continuacin.
Hipertensin crnica e inducida por el embarazo. Restriccin del crecimiento intrauterino severo. Ruptura prematura de membranas mayor de 24h. Infeccin de las membranas amniticas. Edad materna mayor o igual a 35 aos. Hbitos tabquicos y consumo de cocana. Traumatismos externos. Antecedente de DPP. Fetos masculinos. Multiparidad.
Deficiencias alimentarias (especialmente cido flico). Descompresin aguda en pacientes con mucho lquido amnitico. Ruptura del cordn umbilical.
Qu se siente cuando ocurre un DPP? Lo ms frecuente es la hemorragia externa, que suele ser de color oscuro y no coagula; aunque su magnitud no es reflejo de la severidad ni gua para la reposicin de sangre. Tambin pueden presentar contracciones uterinas, aunque puede ser difcil apreciarlas.
En DPP moderados y leves las contracciones pueden tener una de frecuencia, duracin, intensidad y tono normal, pero en DPP graves o severos el tero generalmente est todo duro sin periodos de relajacin. La mujer presenta dolor cuando se toca el abdomen e incluso en la espalda, sobre todo cuando la localizacin de la placenta es en la pared posterior. Esta sensibilidad puede ser generalizada o localizada en el sitio de desprendimiento. Cuando se evala la frecuencia cardaca del feto se puede apreciar una disminucin, que se significa que existe sufrimiento fetal y por lo tanto hay que extraerlo lo ms rpido posible.
Cuando se realiza un ultrasonido se confirma el diagnstico tan solo en la cuarta parte de las pacientes, por lo que su utilidad es ms para evaluar en donde est localizada la placenta y ver el bienestar del feto.
Cmo se trata un DPP? Si existe hemorragia severa, con palidez y debilidad generalizada se deben administrar derivados de la sangre y soluciones e interrumpir el embarazo para cohibir el sangrado. Si la prdida es leve y no existe deterioro de la madre se toma en cuenta el estado del feto. Si est vivo y no hay signos de sufrimiento fetal se puede tomar una conducta expectante con observacin, evaluacin del bienestar fetal y preparacin para una cesrea inmediata. Esta conducta suele rendir grandes beneficios si el feto tiene menos de 37 semanas.
La comprobacin de que el feto esta vivo es de particular importancia porque proporciona un ndice de la gravedad. Cuando se produce la muerte fetal, el DPP suele ser mayor del 50% y el 30% de las pacientes desarrollan problemas de coagulacin de la sangre, que pueden ser muy graves.
Si el feto est vivo y el tero est muy duro y doloroso, puede que el desprendimiento sea extenso y ocurra sufrimiento fetal por lo que se debe practicar una cesrea, previa evaluacin y correccin de cualquier alteracin de la coagulacin.
Cuando el tero se encuentra relajado y se sospecha de DPP leve o moderado, se puede inducir el parto con oxitocina y evaluacin del feto. Si el tero se vuelve hipertnico durante el parto o aparece sufrimiento fetal, habr que realizar una cesrea. En los casos de feto antes de las 36 semanas y DPP leve se puede seguir una conducta expectante con vigilancia estrecha y administracin de
medicamentos para favorecer la maduracin pulmonar.
ROTURA UTERINA
Qu es? En algunas raras ocasiones, el tero se rompe o desgarra durante el embarazo o la dilatacin (ms frecuentemente durante la dilatacin). La nica causa de rotura uterina es la existencia de una cicatriz en la pared del tero. Dicha cicatriz puede ser el resultado de una cesrea anterior con la clsica incisin vertical; una rotura uterina reparada; ciruga uterina (para corregir la forma o extirpar fibroides); o una perforacin uterina anterior. Las contracciones extremadamente violentas (espontneas o inducidas) tambin pueden producir la rotura; pero ello es raro, particularmente durante el primer embarazo, sin la existencia de una cicatriz que predisponga a ello. La rotura es ms comn en las mujeres que ya han tenido cinco o ms hijos, que tienen el tero muy distendido (debido a mltiples fetos o a una cantidad excesiva de lquido amnitico), han tenido una dilatacin difcil anteriormente, o estn pasando dificultades en el parto presente (particularmente distocia debida a los hombros del beb). Las anormalidades relacionadas con la placenta (tales como una placenta que se separa prematuramente o que se halla implantada muy profundamente en la pared uterina) o con la posicin fetal (tales como un feto atravesado en el tero), as como un severo trauma del abdomen (como el producido por un cuchillo o una bala), pueden aumentar el riesgo de rotura uterina.
Signos y Sntomas. La rotura uterina no es una complicacin que puedan esperar las embarazadas normales. Pero las mujeres que tienen un mayor riesgo de rotura, debido a que su tero presenta una cicatriz o por cualquiera de los factores mencionados ms arriba, deberan conocer los posibles signos de advertencia, por
http://www.minene.com/minene/embarazo/emb0030.html
si acaso: fuerte dolor abdominal, desvanecimiento, hiperventilacin (respiracin rpida y profunda), taquicardia, inquietud y agitacin. Si la embarazada experimenta dichos sntomas, que son ms fuertes cuando la rotura se produce en la mitad superior del tero, deber buscar atencin mdica de emergencia de inmediato. El primer signo de que se ha producido la rotura suele ser un dolor como una quemazn en el abdomen, acompaado por la sensacin de que algo se est "desgarrando" en el interior. Ello suele seguirse de un breve perodo de alivio y luego aparece un dolor y sensibilidad abdominales difusos. A menos que la rotura se produzca en la mitad inferior del tero, generalmente cesan las contracciones. Puede darse un sangrado vaginal o no. El feto podr ser palpado con mayor facilidad a travs del abdomen y puede que muestre signos de sufrimiento. Tratamiento. Es necesario un parto quirrgico inmediato, seguido de la reparacin del tero, si ello fuera posible. Si el dao es extenso, podra requerirse una histeroctoma. Algunas veces la rotura no se reconoce hasta que se da una hemorragia despus del parto. Tambin en este caso el tero ser reparado o extirpado. Despus de una rotura, la madre es estrechamente controlada para asegurarse de que no se dan complicaciones, y puede que se le administren antibiticos para prevenir una infeccin. Dependiendo de la situacin, se le permitir que se levante de la cama en slo seis horas o quizs deba esperar varios das.
HEMORRAGIAS DEL ALUMBRAMIENTO
Aparecen sobre todo en las 2 primeras horas despus de la expulsin fetal, pero pueden hacerlo durante las primeras 24 horas, despus se consideran hemorragias del puerperio. Son la causa ms importante de mortalidad materna y la patologa ms importante del alumbramiento. En Espaa son la 2 causa de muerte materna (20%). En trminos generales se admite que una hemorragia inferior a 500 ml en el alumbramiento es normal y que superiores a 1 L se consideran definitivamente patolgicas (lo que ocurre en 5% partos). Hemorragias de 500 ml 1 L. se presentan en una cuarta parte de los partos. (En la mayor parte de las cesreas se pierde ms de 1 L). Se ha intentado cuantificar la hemorragia por diferentes mtodos: Recoger la sangre en bolsas, pesar las compresas empapadas, pero son mtodos muy engorrosos; se admite que ha habido hemorragia del alumbramiento cuando el hematocrito desciende 10 ms puntos, o cuando es necesaria la transfusin. Las prdidas sanguneas de ms de 1 L. pueden ser bien toleradas, no producen cambios de la presin arterial o gasto cardaco debido a la hemodilucin de la sangre de las embarazadas. Causas de hemorragia del alumbramiento: Antes de la expulsin de la placenta - Desgarros - Rotura - Desprendimiento parcial de placenta Despus de expulsin de placenta - Causas locales - Funcionales: Atona uterina - Orgnicas: Retencin de restos ovulares, desgarros, rotura uterina. - Causas generales: Trastornos de la coagulacin
You might also like
- Amenaza de AbortoDocument3 pagesAmenaza de AbortoAna maria maduroNo ratings yet
- Embarazo Ectopico Ydesprendimiento de PlacentaDocument11 pagesEmbarazo Ectopico Ydesprendimiento de PlacentaKATIUSKA CANTILLONo ratings yet
- Hemorragia ObstetricaDocument8 pagesHemorragia ObstetricaRodrigo NavarroNo ratings yet
- CASO CLÍNICO GyO HEMORRAGIA 1ERA MITAD MARIANA SÁNCHEZ NAVADocument2 pagesCASO CLÍNICO GyO HEMORRAGIA 1ERA MITAD MARIANA SÁNCHEZ NAVApedroNo ratings yet
- Tareas de Comunitaria 1Document17 pagesTareas de Comunitaria 1Fernanda CastilloNo ratings yet
- Unidad IiiDocument39 pagesUnidad IiiMarleny GallardoNo ratings yet
- Placenta PreviaDocument16 pagesPlacenta PreviaMónica Conde QuispeNo ratings yet
- Embarazo EctopicoDocument9 pagesEmbarazo EctopicoSheyla QuispeNo ratings yet
- Las Pérdidas de Sangre en El Primer Trimestre de EmbarazoDocument11 pagesLas Pérdidas de Sangre en El Primer Trimestre de EmbarazoAdam GonzalezNo ratings yet
- Hemorragia en El Embarazo AvanzadoDocument22 pagesHemorragia en El Embarazo AvanzadoAna Gabriel Martínez ChávezNo ratings yet
- EMBARAZO ECTOPICO YeimyDocument36 pagesEMBARAZO ECTOPICO YeimyPaolita SaavedraNo ratings yet
- Hemorragias de La Segunda Mitad Del Embarazo - DocumentoDocument11 pagesHemorragias de La Segunda Mitad Del Embarazo - DocumentoMiguelina TejadaNo ratings yet
- Embarazo Ectopico DDocument17 pagesEmbarazo Ectopico DWillyFelixAsenciosCastillo75% (4)
- Protocolo Placenta PreviaDocument10 pagesProtocolo Placenta PreviaKarla Vidal PinoNo ratings yet
- Hemorragias VirtualDocument4 pagesHemorragias VirtualMaryNo ratings yet
- Embarazo EptonicoDocument3 pagesEmbarazo EptonicoMaría SolaresNo ratings yet
- Qué Es Un Embarazo EctópicoDocument3 pagesQué Es Un Embarazo EctópicoMelvin Estrada LeivaNo ratings yet
- Placenta PreviaDocument10 pagesPlacenta PreviaClauMcClauNo ratings yet
- Temas Sobre El EmbarazoDocument12 pagesTemas Sobre El EmbarazoEmelyNo ratings yet
- Primeros Auxilios InformeDocument7 pagesPrimeros Auxilios InformeYuliana Calderón CalleNo ratings yet
- Placenta PreviaDocument18 pagesPlacenta PreviaAliana Sal Y Rosas YauriNo ratings yet
- 6 Placenta PreviaDocument29 pages6 Placenta PreviaGeorginaFloresNo ratings yet
- Complicaciones Del Embarazo Despues de Las 20 SemanasDocument7 pagesComplicaciones Del Embarazo Despues de Las 20 SemanasMarisol Rosario Caballero GarciaNo ratings yet
- Una Hemorragia en El Embarazo Se Entiende Por Todo Sangrado Vaginal Que Eventualmente Se Produzca Mientras Se Está EmbarazadaDocument2 pagesUna Hemorragia en El Embarazo Se Entiende Por Todo Sangrado Vaginal Que Eventualmente Se Produzca Mientras Se Está EmbarazadaflorjasminNo ratings yet
- Embarazo EctópicoDocument13 pagesEmbarazo Ectópicodiana carolina gomez sanchezNo ratings yet
- Embarazo EctópicoDocument4 pagesEmbarazo EctópicoSebas CevallosNo ratings yet
- Embarazo EctópicoDocument14 pagesEmbarazo EctópicoCristhian MendezNo ratings yet
- Desprendimiento de Placenta WordDocument8 pagesDesprendimiento de Placenta WordAccessory ParadiseNo ratings yet
- Documento 6Document11 pagesDocumento 6Cindy FonsecaNo ratings yet
- Hemorragias de La Segunda Mitad Del EmbarazoDocument7 pagesHemorragias de La Segunda Mitad Del EmbarazoRosariio SgNo ratings yet
- Embarazo EctopicoDocument3 pagesEmbarazo EctopicoLisette carolina Gonzalez PelaezNo ratings yet
- Embarazo EctópicoDocument7 pagesEmbarazo EctópicoRosa HernandezNo ratings yet
- Capitulo 15 - Embarazo EctopicoDocument9 pagesCapitulo 15 - Embarazo Ectopicomalaverry100% (3)
- Placenta Previa SeminarioDocument7 pagesPlacenta Previa SeminarioWendy AvilezNo ratings yet
- Patologias de EmbarazoDocument147 pagesPatologias de EmbarazoAlejandra AndradeNo ratings yet
- PP y DPPDocument15 pagesPP y DPPNoriko EsquivelNo ratings yet
- AbortoDocument21 pagesAbortoAlvaro Andres Flores JimenezNo ratings yet
- Also ResumenDocument109 pagesAlso ResumenIsrael Armando100% (1)
- 1 Pac. GinecologiaDocument16 pages1 Pac. GinecologiaJimmy RivasNo ratings yet
- Yuli TrabajoDocument6 pagesYuli TrabajoAnonymous USXIzGNo ratings yet
- Desprendimiento de Placenta NormoinsertaDocument20 pagesDesprendimiento de Placenta NormoinsertaeduarjfrankNo ratings yet
- Hemorragias de La 2da Mitad Del EmbarazoDocument6 pagesHemorragias de La 2da Mitad Del EmbarazoRafael BriceñoNo ratings yet
- Desprendimiento Prematuro de PlacentaDocument5 pagesDesprendimiento Prematuro de PlacentaKenia Pazce LazoNo ratings yet
- Placenta Previa ImagenDocument28 pagesPlacenta Previa ImagenArí Chiriboga DoradoNo ratings yet
- Placenta PreviaDocument35 pagesPlacenta PreviaMejia Vilchez LennanNo ratings yet
- Placenta PreviaDocument2 pagesPlacenta PreviaLIZ DEYANEIRANo ratings yet
- Placenta PreviaDocument6 pagesPlacenta PreviaMiriamJimenezAbadNo ratings yet
- Amenaza de AbortoDocument4 pagesAmenaza de AbortoXime Garay RodriguezNo ratings yet
- Embarazo EctópicoDocument8 pagesEmbarazo EctópicoCarlos TeñoNo ratings yet
- EXPO4Document18 pagesEXPO4Leyva Zamudio AnniNo ratings yet
- Aborto, Emb. Ectocico y Mola HidatidicaDocument8 pagesAborto, Emb. Ectocico y Mola HidatidicaMarlen Silva FloresNo ratings yet
- Embarazo EctópicoDocument31 pagesEmbarazo EctópicoGabriela SalinasNo ratings yet
- Placenta AccretaDocument13 pagesPlacenta AccretaResidente meditotalNo ratings yet
- Placenta PreviaDocument11 pagesPlacenta PreviaShedenka ReyesNo ratings yet
- Embarazo Ectopico y Enfermedad Trofoblastica Del EmbarzoDocument24 pagesEmbarazo Ectopico y Enfermedad Trofoblastica Del EmbarzoBerenice V. C.No ratings yet
- Embarazo EctopicoDocument3 pagesEmbarazo EctopicoDylan RuedaNo ratings yet
- Glosario de Enfermeria de EmbarazoDocument7 pagesGlosario de Enfermeria de Embarazog7009No ratings yet
- Resumen Embarazo EctopicoDocument6 pagesResumen Embarazo EctopicoPamela Mikami R HiiragiNo ratings yet
- Segundo Trimestre Del EmbarazoDocument4 pagesSegundo Trimestre Del EmbarazoJunior VegaNo ratings yet
- Embarazarse Rápidamente: Guía Paso a Paso Para Alcanzar el EmbarazoFrom EverandEmbarazarse Rápidamente: Guía Paso a Paso Para Alcanzar el EmbarazoRating: 5 out of 5 stars5/5 (2)
- Prueba de Matemátic1Document1 pagePrueba de Matemátic1Ingrid Cano SantosNo ratings yet
- El Día Del No FumadorDocument2 pagesEl Día Del No FumadorIngrid Cano SantosNo ratings yet
- Farmacocinetica y Farmacodinamia MarihuanaDocument7 pagesFarmacocinetica y Farmacodinamia MarihuanaIngrid Cano Santos50% (4)
- Manejo de InsulinaDocument3 pagesManejo de InsulinaIngrid Cano SantosNo ratings yet
- Trastornos de La Identidad SexualDocument10 pagesTrastornos de La Identidad SexualIngrid Cano SantosNo ratings yet
- Fechas CivicasDocument6 pagesFechas CivicasIngrid Cano SantosNo ratings yet
- MapasDocument3 pagesMapasIngrid Cano SantosNo ratings yet
- 9 Trauma MaxiloDocument26 pages9 Trauma MaxilogiorellarevierNo ratings yet
- La Enseñanza de LicurgoDocument2 pagesLa Enseñanza de LicurgoIngrid Cano SantosNo ratings yet
- Toxinas BacterianasDocument5 pagesToxinas BacterianasLu Carrillo0% (2)
- Pruebas de Funcionamiento PulmonarDocument2 pagesPruebas de Funcionamiento PulmonarIngrid Cano SantosNo ratings yet
- Oracion Pidiendo ValoresDocument1 pageOracion Pidiendo ValoresIngrid Cano Santos50% (2)
- Gases en Sangre ArterialDocument2 pagesGases en Sangre ArterialIngrid Cano SantosNo ratings yet
- Nombres Porpios AnatomíaDocument2 pagesNombres Porpios AnatomíaIngrid Cano SantosNo ratings yet
- Staphylococcus AureusDocument5 pagesStaphylococcus AureusIngrid Cano SantosNo ratings yet
- Anatomía de PáncreasDocument11 pagesAnatomía de PáncreasIngrid Cano SantosNo ratings yet
- Anatomía de PáncreasDocument11 pagesAnatomía de PáncreasIngrid Cano SantosNo ratings yet
- MicosisDocument8 pagesMicosisIngrid Cano SantosNo ratings yet
- Estimación de ParámetrosDocument27 pagesEstimación de ParámetrosIngrid Cano SantosNo ratings yet
- Trabajo de AlcoloidesDocument20 pagesTrabajo de AlcoloidesIngrid Cano SantosNo ratings yet
- Metodo de EstudioDocument1 pageMetodo de EstudioIngrid Cano SantosNo ratings yet
- Traduccion Del 4to VideODocument2 pagesTraduccion Del 4to VideOIngrid Cano SantosNo ratings yet
- Abp Psicoprofilaxis 4 Sem 2 IntentoDocument139 pagesAbp Psicoprofilaxis 4 Sem 2 IntentoAngie LevoNo ratings yet
- Informe de Adjuntia N 001 2017 DP ADM - Derecho A La Salud Materna PDFDocument186 pagesInforme de Adjuntia N 001 2017 DP ADM - Derecho A La Salud Materna PDFSamNo ratings yet
- Cervicometria y Estudios AleatoriosDocument13 pagesCervicometria y Estudios AleatoriosMarian MejiaNo ratings yet
- Proyecto Integrador Equipo 3 - 3°1Document30 pagesProyecto Integrador Equipo 3 - 3°1Jose Navarro100% (1)
- Trabajofinalredacción BalarezoDocument15 pagesTrabajofinalredacción BalarezoJean Paul BalarezoNo ratings yet
- CC Hidropesia Fetal PDFDocument8 pagesCC Hidropesia Fetal PDFjamelcitaNo ratings yet
- Wilhelm KatherineDocument114 pagesWilhelm Katherinepaulina muñoz rojasNo ratings yet
- Proyecto de InvestigacionDocument13 pagesProyecto de Investigaciondaniel rodriguezNo ratings yet
- Causas de La Muerte en La Adolescencia-Rodrigo Lozano PerezDocument18 pagesCausas de La Muerte en La Adolescencia-Rodrigo Lozano Perezrodrigox24.2006No ratings yet
- Instructivo Tarjeta Embarazada Sinba-Sis-38-P 2017Document37 pagesInstructivo Tarjeta Embarazada Sinba-Sis-38-P 2017hector_bartolo3127No ratings yet
- Guia Vih 2014-2016Document164 pagesGuia Vih 2014-2016Rossy PazNo ratings yet
- Cartilla As 50 FaaDocument61 pagesCartilla As 50 FaaEmi OrlandoNo ratings yet
- Proyecto de HiperbilirubinemiaDocument47 pagesProyecto de HiperbilirubinemiaJorgeLuisPortugalNo ratings yet
- Planificacion DidacticaDocument5 pagesPlanificacion DidacticaLitzy AliendreNo ratings yet
- Farmacologia MedicamentosDocument15 pagesFarmacologia MedicamentosDayana Mora MellizoNo ratings yet
- ABORTODocument2 pagesABORTOJosh Fabian MoralesgNo ratings yet
- TITULO-Breña Malvaceda Indira CarolinaDocument52 pagesTITULO-Breña Malvaceda Indira CarolinacamilaNo ratings yet
- Actividad 3Document3 pagesActividad 3Maira MajjulNo ratings yet
- Código de Deontología Médica Aprobado Durante La LXXVI Reunión Extraordinaria de La Asamblea de La Federación Médica VenezolanaDocument31 pagesCódigo de Deontología Médica Aprobado Durante La LXXVI Reunión Extraordinaria de La Asamblea de La Federación Médica VenezolanaAlex GomezNo ratings yet
- Analisis Situacional Del Distrito de Andahuaylas FinalDocument116 pagesAnalisis Situacional Del Distrito de Andahuaylas FinalAlisson Gnzls GnzlsNo ratings yet
- Diabetes Gestacional Tamizaje y DiagnosticoDocument19 pagesDiabetes Gestacional Tamizaje y DiagnosticoLaura Diaz GrisolleNo ratings yet
- Lectura No. 5 VibracinesDocument21 pagesLectura No. 5 VibracinesYurely PinedaNo ratings yet
- Silabu de EnfermeriaDocument9 pagesSilabu de EnfermeriaMario SaicoNo ratings yet
- Genética 2do Parcial RepasoDocument24 pagesGenética 2do Parcial RepasoleonardoNo ratings yet
- Hipoglicemia e Hipocalcemia en El RN 2019Document31 pagesHipoglicemia e Hipocalcemia en El RN 2019Sigrid Fuentealba SaldíasNo ratings yet
- Control PrenatalDocument4 pagesControl PrenatalJessica HuenNo ratings yet
- $RE2TFIMDocument26 pages$RE2TFIMLysset LandinNo ratings yet
- Sentencia ABORTODocument354 pagesSentencia ABORTOJuan Esteban OrtegaNo ratings yet
- Diabetes Gestacional PowerDocument37 pagesDiabetes Gestacional PowerlauracallejaiglesiasNo ratings yet
- Problemas GinecológicosDocument40 pagesProblemas GinecológicosYare VillanuevaNo ratings yet