Professional Documents
Culture Documents
2 Fund Enf II
Uploaded by
lucianoraimundoCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
2 Fund Enf II
Uploaded by
lucianoraimundoCopyright:
Available Formats
Técnico de
Enfermagem
Módulo II
Fundamentos de Enfermagem II
Produzido por:
Depto. Pedagógico - Escola Info Jardins
www.escolainfojardins.com.br
Copyright © 2014 - Escola Info Jardins - Todos os Direitos Reservados.
Nenhuma parte desta publicação poderá ser reproduzida ou transmitida.
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
SUMÁRIO
Introdução............................................................................................................................................ 3
Fisiologia renal.................................................................................................................................... 3
Farmacologia do Sistema renal........................................................................................................ 4
Diuréticos/ Classificação.................................................................................................................... 4
Farmacologia das drogas vasoativas............................................................................................... 6
Vasodilatadores.................................................................................................................................. 9
Drogas vasoativas usadas um Unidade de Terapia Intensiva............................................................ 7
Classificação das Catecolaminas....................................................................................................... 8
Fisiologia do Sistema sanguineo.......................................................................................................10
Composição do sangue..................................................................................................................... 10
Farmacologia do Sistema sanguineo............................................................................................. 11
Anticoagulantes orais....................................................................................................................... 12
Anticoagulantes injetáveis............................................................................................................... 13
Fármacos anti-plaquetários ..............................................................................................................13
Fármacos Fibrinolíticos ...................................................................................................................14
Fisiologia do Sistema digestório ...................................................................................................15
Fármacos que aumentam a motilidade gastrintestinal .....................................................................16
Bloqueadores dos receptores de Histamina .....................................................................................17
Inibidores da bomba de prótons .......................................................................................................18
Antiácidos ........................................................................................................................................18
Catárticos ( laxantes) .......................................................................................................................19
Fisiologia do metabolismo energético .............................................................................................20
Farmacologia do metabolismo energérico ...................................................................................21
Insulina ............................................................................................................................................22
Hipoglicemiantes orais ....................................................................................................................24
Aspectos gerais em Oncologia ........................................................................................................25
Farmacologia dos anti-neoplásicos ..............................................................................................26
Farmacologia dos antimicrobianos .............................................................................................28
Vias de administração de drogas .................................................................................................30
Via bucal, oral e gátrica ..................................................................................................................31
Via retal e vaginal ...........................................................................................................................32
Vias Parenterais, materiais e técnicas .............................................................................................33
Cuidados de Enfermagem no preparo e administração de drogas ...........................................36
Administração Intra-dérmica.......................................................................................................... 37
Administração Sub-cutânea ............................................................................................................38
Administração Intramuscular .........................................................................................................39
Administração Dorsoglútea ............................................................................................................40
Administração Ventroglútea, Deltóide e Vasto-lateral ...................................................................41
Administração Intravenosa .............................................................................................................42
Reações adversas e erros de medicações ........................................................................................43
Cálculos e administração de drogas / Conceitos ........................................................................45
Gotejamento de soluções ................................................................................................................47
Cálculo de diluição (regra de três) ..................................................................................................49
Cálculo de rediluição ......................................................................................................................50
Transformação de soluções ............................................................................................................51
Cálculo da dosagem de insulina..................................................................................................... 53
Cálculo da Penicilina Cristalina .....................................................................................................55
Exercícios .......................................................................................................................................56
Bibliobrafia ....................................................................................................................................58
Escola Info Jardins 2
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Introdução
A farmacologia é sem dúvida umas das principais ferramentas para profissionais da Enfermagem , ou em
sentido mais amplo, para todos os profissionais que necessitam ou lidam diretamente e indiretamente com
fármacos e medicamentos. A compreensão do modo com o qual os fármacos agem no organismo é de
fundamental importância para o melhor emprego dos medicamentos.
Em sua fundamentação, a farmacologia compreende o entendimento histórico, propriedades físico-
químicas, composição, bioquímica, efeitos fisiológicos, mecanismo de ação, absorção, distribuição,
transformação , excreção e terapêutica, relacionados a substâncias químicas que conseguem alterar
a função normal do organismo humano.
Sendo a Farmacologia uma ciência vasta e complexa, já na década de 50 e 70 progrediu ao seu auge
como instrumento terapêutico em medicina, odontologia e medicina veterinária. Ao final do século
XX, especialmente na América do Norte e na Europa, todos os profissionais de saúde tornaram-se
peças chaves responsáveis pelo cuidado dos medicamentos e pelas suas aplicabilidades aos
pacientes em diversos estados patológicos.
Fisiologia do sistema renal
O sistema renal tem como função filtrar o sangue que chega bombeado pelo coração, regulando o
volume intravascular. A estrutura renal é constituída de dois rins, dois ureteres, bexiga e uretra.
O sangue chega ao rim pela artéria renal e no interior de cada rim, essa artéria se ramifica em
numerosas arteríolas aferentes presentes na região do córtex. Cada uma destas arteríolas se ramifica
em pequenos capilares denominados, glomérulos.
Os glomérulos presentes aos milhares em cada rim são constituídos por pequenos enovelados de
capilares. O sangue flui no interior dos capilares onde é filtrado através da parede destes.
A capacidade de cada glomérulo em filtrar o sangue por volume compreende 125 ml por minuto.
Este filtrado se acumula no interior da cápsula de Bownmann, formado por uma membrana interna
que envolve intimamente os capilares glomerulares e uma externa que separa a interna, na cavidade
formada o filtrado glomerular é acumulado.
O filtrado glomerular passa pela parede dos capilares, a qual retém um grande número de proteínas,
por meio de um sistema coletor formado pelos segmentos do túbulo contornado proximal, alça de
Henle, túbulo contornado distal e ducto coletor. Ao passar por este sistema diversas substâncias são
reabsorvidas através da parede tubular, e ao mesmo tempo, outras são excretadas para o interior dos
mesmos.
Escola Info Jardins 3
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Farmacologia do sistema renal
Diuréticos
Substâncias químicas que aumentam o volume urinário, os diuréticos são fármacos que atuam
primariamente estimulando a excreção de íons Sódio, Cloreto e bicarbonato , principais eletrólitos
do fluído extracelular. Eles também diminuem a reabsorção tubular, processo que compreende o
transporte ativo de eletrólitos e outros solutos da urina tubular para as células tubulares, e a seguir,
para o fluído extracelular.
São utilizados principalmente no alívio de edemas e como coadjuvantes no tratamento da
hipertensão, Insuficiência Cardíaca Congestiva, insuficiência renal crônica, oligúria aguda,
glaucoma, hipercalcemia e cálculos renais.
Visa eliminar principalmente íons sódio (água), às vezes íons cálcio e potássio.
Classificação
Os diuréticos podem ser classificados em seis grupos:
Inibidores da enzima anidrase carbônica
Saluréticos moderados
Saluréticos potentes
Poupadores de potássio
Osmóticos
Mercuriais (sempre associado com a teofilina) s/ fins terapêuticos
Inibidores da Enzima Anidrase Carbônica
A anidrase carbônica é uma enzima presente em quase toda a extensão do néfron, responsável por
catalizar a reação de formação de H+ e HCO3.
Os diuréticos desta classe inibem esta enzima, diminuindo a geração de H+ HCO3, com isso estas
drogas retardam a troca de íons Na (há sempre uma grande tendência da reabsorção de Na) e H+ ,
através do néfron e inibem a reabsorção de HCO3, ocasionando a sua eliminação na urina (alcalina)
com quantidade aumentada de NaHCO3.
Saluréticos Moderados
Inibição da reabsorção de sódio nos túbulos proximais. Seu mecanismo de ação ainda é
desconhecido. Sabe-se também que estes aumentam a excreção de Na e Cl-.
Saluréticos Potentes (diuréticos de alça)
Os diuréticos de alça são os mais poderosos de todos os diuréticos e têm a capacidade de provocar a
excreção de 15% - 25% do Na+ existente no filtrado.
Promovem grande aumento da excreção de sódio pela urina, por inibir a reabsorção deste ao longo
de toda a alça de Henle. Age especificamente na alça de Henle.
Escola Info Jardins 4
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Poupadores de Potássio
A aldosterona secretada pela glândulas adrenais, ao ligar-se aos receptores específicos presentes
nos túbulos distais, promove a formação e liberação de uma enzima que inicia os mecanismos do
sistema de troca dos íons Sódio e Potássio.
Existem aqueles que competem com a aldosterona por receptores específicos localizados nos
túbulos distais: Espironolactona, impedindo a formação da enzima e o sistema de troca iônica.
Existem aqueles que agem por inibição direta da enzima em questão: Triantereno e Amilorida
(Moduretic). Estes apresentam ação mais rápida do que a Espironolactona.
Em caso de aldosteronismo , os demais diuréticos podem causar a eliminação elevada de potássio,
por esta razão se associa diuréticos, pois os diuréticos poupadores de potássio, potencializam a
capacidade dos demais diuréticos de eliminar apenas do Na, desta forma poupa-se K.
Osmóticos
Atuam diminuindo a reabsorção de água e sódio nos túbulos distais e coletor.
Mercuriais (sempre associado com a teofilina) s/ fins terapêuticos
Atuam inibindo a reabsorção de sódio e água agindo em toda a extensão dos túbulos, com ação
predominante na Alça de Henle.
Principais Drogas Utilizadas
Inibidores da Anidrase Carbônica
Acetazolamida – Diamox
Diclorfenamida e a Sulfanilamida
Saluréticos Moderados
Hidroclortiazida-Clorana
Clortalidona-Higroton
Saluréticos Potentes
Furosemida – Lasix
Poupadores de Potássio
Espironolactona-Aldactone
Amilorida-Moduretic
Osmóticos
Solução de manitol 20%
Solução de glicose
Solução de uréia
Mercuriais
Meralurida
Mersalil
Mercurofilina
Escola Info Jardins 5
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Farmacologia das drogas vasoativas
Agentes vasodilatadores
São substâncias que atuam produzindo relaxamento do músculo liso vascular, no sentido de
aumentar o fluxo sangüíneo tecidual; reduzir a pressão arterial; e reduzir a pressão venosa central.
O efeito consiste na redução da pré-carga cardíaca (redução da pressão de enchimento) e da pós-
carga (redução da resistência vascular), com conseqüente redução do trabalho cardíaco.
Os principais usos incluem:
- Terapia anti-hipertensiva (por exemplo, inibidores da enzima conversora de angiotensina (ACEI),
antagonistas α1);
- Tratamento da angina (por exemplo, antagonistas de cálcio, as diidropiridinas – por exemplo,
nifedipina).
- Tratamento da insuficiência cardíaca (por exemplo, ACEI).
Agentes que ativam os canais de potássio
Algumas substâncias, como a cromacalina e minoxidil, relaxam o músculo liso ao produzirem
aumento seletivo da permeabilidade da membrana ao K+. Isso hiperpolariza as células, desligando
os canais de cálcio .
O minoxidil é um vasodilatador muito potente e de ação longa, que é utilizado como fármaco de
última escolha no tratamento da hipertensão grave que não responde a outras substâncias.
Hidralazina: agente vasodilatador
A hidralazina é utilizada para o tratamento em curto prazo da hipertensão grave durante a gravidez.
Atuando sobre as artérias e arteríolas, causando queda da pressão arterial.
Agentes que atuam no Sistema renina-angiotensina-aldosterona
O sistema de renina-angiotensina atua de modo sinérgico com o sistema nervoso simpático.
Estimula também a secreção de aldosterona e desempenha um papel central no controle da excreção
de Na+ e volume de líquido, bem como tônus vascular.
Exemplos: Captopril, Enalapril, Lisiopril, Ramipril, Perindopril e Trandolapril.
Estas substâncias inibem a enzima ACE (enzima conversora de angiotensinogênio), impedindo a
conversão da angiotensina I em angiotensina II.
Os ACEI afetam os vasos de capacitância e de resistência e diminuem a carga cardíaca, bem como a
pressão arterial.
A tosse seca persistente afeta 15% das pessoas que fazem uso de ACEI. Esta tosse se dá devido ao
acúmulo excessivo de bradicinina no sangue, o qual estimularia a via respiratória a ficar hiperativa.
Antagonistas do receptor de angiotensina II do subtipo I (AT1)
São antagonistas farmacológicos competitivos dos receptores AT1 presentes nos vasos sangüíneos e
córtex da supra-renal, impedindo o acesso da angiotensina II endógena sobre este receptor.
Exemplo: Saralasina, Losartan.
O losartan não provoca tosse seca.
Escola Info Jardins 6
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Drogas vasoativas usadas em Unidade de Terapia Intensiva (UTI)
Administradas aos pacientes críticos, as drogas vasoativas compreendem em sua maioria os
inotrópicos, os vasoconstrictores e os vasodilatadores.
Estas drogas são utilizadas principalmente com o objetivo de manter a homeostase orgânica e
tissular durante as mais diversas condições clínicas, evitando assim que os pacientes evoluam para
uma disfunção de múltiplos órgãos.
O conhecimento sobre as indicações, limitações e efeitos hemodinâmicos das drogas vasoativas é
essencial para uma utilização consciente e crítica desses potentes medicamentos, pois estes podem
se tornar uma importante causa de iatrogenia, caso utilizados de maneira inadequada.
Os critérios de indicação e o modo de uso devem ser precisos e a dose ideal titulada de acordo com
a resposta clínica, hemodinâmica e metabólica desejada. Portanto, faz-se necessário compreender os
determinantes da oferta de oxigênio aos tecidos e do débito cardíaco para que possa ser entendida a
finalidade da utilização dessas drogas.
A perfusão tecidual e a oxigenação celular representam o mais importante objetivo da circulação,
que é o suprimento do metabolismo corporal mesmo em condições não ideais.
A oferta de oxigênio aos tecidos depende diretamente do débito cardíaco e do conteúdo arterial de
oxigênio. Por outro lado, o consumo de oxigênio varia de acordo com necessidades metabólicas,
sendo estas extremamente mutáveis e dependentes dos mecanismos envolvidos na agressão e
integridade teciduais.
As drogas vasoativas têm ação, principalmente, sobre os parâmetros que regulam o débito cardíaco,
o qual é determinado pelo produto do volume sistólico e frequência cardíaca.
O volume sistólico depende das pressões e dos volumes de enchimento ventricular (pré-carga), da
contratilidade do miocárdio e da resistência ao esvaziamento ventricular (pós-carga).
As drogas vasoativas mais empregadas são as catecolaminas, e dentre elas destacam-se a
noradrenalina, a adrenalina, a dopamina, a dopexamina, a dobutamina e o isoproterenol.
Dispõem-se, também dos vasodilatadores, como o nitroprussiato de sódio.
As catecolaminas são os agentes simpatomiméticos mais utilizados em Terapia Intensiva e as suas
ações são determinadas pelas ligações dessas drogas às três classes principais de receptores: alfa,
beta e dopa. Esses receptores são apresentados na Tabela abaixo.
Diferentes tipos de receptores, sua localização e efeitos.
Receptor Localização Efeito
DA 1 CoraçãoVasos Vasodilatação
(dopaminérgico Rins coronarianaVasodilatação
tipo 1) Diurese e excreção de sódio
DA 2 VasosRins e VasodilataçãoDiminui a
(dopaminérgico supra-renais liberação de renina e
tipo 2) aldosterona
b1 (beta 1) Coração Aumento da contratilidade
cardíaca, frequência e
velocidade de condução
b2 (beta 2). VasosCoração DilataçãoAumento da
freqüência e contratilidade
Escola Info Jardins 7
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
cardíacas
a1 (alfa 1) Vasos Vasoconstrição e aumento da
pressão arterial
a2 (alfa 2) VasosCoração Inibição da liberação de
Vasos noradrenalina (“feed-
back”)Vasoconstrição e
aumento da pressão arterial
Classificação das catecolaminas
Dopamina: é o precursor imediato da noradrenalina. Possui inúmeros efeitos, pois estimula todos
os tipos de receptores.
Em baixas doses, possui efeito dopaminérgico predominante, causando aumento do débito cardíaco;
diminuição da resistência vascular sistêmica e vasodilatação renal e mesentérica.
Em doses médias, possui um efeito beta predominante, aumentando o débito cardíaco; a pressão
arterial e a diurese.
Em doses elevadas, o efeito predominante é o alfa, causando aumento da resistência vascular
sistêmica e da pressão arterial e diminuição do fluxo sanguíneo renal.
Assim, as indicações principais da dopamina estão relacionadas aos estados de baixo débito com
volemia controlada ou aumentada (efeito beta adrenérgico). Pelo fato de essa droga vasoativa
possuir, em baixas doses, um efeito vasodilatador renal, é também indicada em situações nas quais
os parâmetros hemodinâmicos estejam estáveis, porém com oligúria persistente (efeito
dopaminérgico). Ela pode, também, ser utilizada em condições de choque com resistência periférica
diminuída (efeito alfa adrenérgico).
Dobutamina: é uma droga simpatomimética sintética, com ação predominantemente beta 1
agonista. Esta droga possui baixa afinidade por receptores beta 2 e é quase desprovida de efeitos
alfa adrenérgicos.
A dobutamina apresenta poucos efeitos sobre a frequência cardíaca, aumenta a contratilidade
miocárdica e o índice cardíaco, não agindo sobre a resistência vascular periférica.
A droga é utilizada para melhorar a função ventricular e o desempenho cardíaco, em pacientes nos
quais a disfunção ventricular acarreta diminuição no volume sistólico e no débito cardíaco como por
exemplo, choque cardiogênico e insuficiência cardíaca congestiva.
O consumo de oxigênio do miocárdio, sob o uso da dobutamina, é menor do que sob a ação de
outras catecolaminas.
Noradrenalina: é o neurotransmissor do sistema nervoso simpático e precursor da adrenalina. A
noradrenalina possui atividade tanto no receptor alfa, como beta 1 adrenérgico, com pouca ação
sobre receptores beta 2.
Dependendo da dose utilizada, obtém-se aumento do volume sistólico, diminuição reflexa da
frequência cardíaca e importante vasoconstrição periférica, com aumento da pressão arterial.
A noradrenalina é também um potente vasoconstritor visceral e renal, o que limita sua utilização
clínica. É também vasoconstritora sobre a rede vascular, sistêmica e pulmonar, e deve ser usada
com prudência, em pacientes com hipertensão pulmonar.
Por outro lado, é uma droga de eleição no choque séptico, cuja finalidade é elevar a PA em
pacientes hipotensos, que não responderam à ressuscitação por volume e a outros inotrópicos menos
potentes.
Adrenalina: é um potente estimulador alfa e beta adrenérgico, cujo efeito vasopressor é muito
conhecido.
Escola Info Jardins 8
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
O mecanismo da elevação da pressão arterial causado pela adrenalina, é devido a uma ação direta
no miocárdio, com aumento da contração ventricular, um aumento da freqüência cardíaca e uma
vasoconstrição em muitos leitos vasculares (arteríolas da pele, rins e vênulas).
Na musculatura lisa, sua ação predominante é de relaxamento através da ativação de receptores alfa
e beta adrenérgicos. A droga exerce também broncodilatação, pela interação com receptores beta 2
do músculo liso bronquial.
A adrenalina também eleva as concentrações de glicose (aumento da neoglicogênese e inibição da
secreção de insulina) e do lactato sérico.
As principais indicações da adrenalina incluem estados de choque circulatório que não respondem
às outras catecolaminas menos potentes, em particular no choque cardiogênico, quando de uso
combinado com agentes redutores da pós-carga.
Recomenda-se esta droga no tratamento de brocoespamos severos. É também indicada no
tratamento da anafilaxia e, durante as manobras de ressuscitação cardiopulmonar, é o agente
farmacológico de efeito vasoconstritor mais eficaz.
Isoproterenol: é uma catecolamina sintética, de estrutura semelhante à adrenalina. É um potente
agonista beta adrenérgico, com afinidade muito baixa pelos receptores alfa. Portanto, exerce efeitos
potentes no sistema cardiovascular, como aumento da contratilidade, freqüência e velocidade de
condução do estímulo elétrico cardíaco.
Observa-se um aumento no débito cardíaco e no consumo de oxigênio do miocárdio. A estimulação
dos receptores beta adrenérgicos resulta num relaxamento da musculatura lisa vascular ao mesmo
tempo em que a resistência vascular sistêmica e a pressão diastólica caem.
O músculo liso da via aérea brônquica e vascular pulmonar também são relaxados pelo
isoproterenol, ocasionando uma diminuição da resistência vascular pulmonar e reversão de
broncoespamos.
Está indicado principalmente nas síndromes de baixo débito com pressões de enchimento elevadas e
resistência periférica e pulmonar também elevadas (choque cardiogênico). É também indicado para
tratar os casos de bradicardia com repercussão hemodinâmica até que uma terapia definitiva
(marcapasso) seja utilizada.
Vasodilatadores
A falência circulatória aguda possui muitas etiologias, porém os mecanismos determinantes são: a
diminuição do volume circulante, a diminuição do débito cardíaco e a diminuição da resistência
vascular periférica. O uso de drogas com ação vasodilatadora é útil nos casos em que a reposição
volêmica adequada e a otimização do débito cardíaco com os agentes inotrópicos, já mencionados,
não reverteram a condição de baixo débito persistente.
O uso de vasodilatadores não altera significativamente a frequência cardíaca e, particularmente, o
vasodilatador mais utilizado em terapia intensiva é o nitroprussiato de sódio.
Nitroprussiato de sódio: é um vasodilatador misto, com efeitos sobre os territórios arterial e
venoso. Age diretamente na musculatura lisa vascular. Não apresenta efeito direto sobre as fibras
musculares cardíacas.
A droga promove então, diminuição da resistência periférica total, da pressão arterial e do consumo
de oxigênio do miocárdio, pouca alteração da frequência cardíaca e diminuição da resistência
vascular pulmonar.
O metabólito ativo da droga é o óxido nítrico, que parece ser o responsável pela ação
vasodilatadora. O nitroprussiato de sódio sofre decomposição em condições quando exposto à luz.
Escola Info Jardins 9
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
É indicado no tratamento das emergências hipertensivas e como droga auxiliar nos estados de
choque circulatório, com pressões de enchimento ventricular e resistência periférica aumentadas.
Os estados de baixo débito, associados à disfunção celular grave são de ocorrência relativamente
comum nas Unidades de Terapia Intensiva.
O emprego das drogas vasoativas é de importância vital para a reversão desta situação, melhorando
o prognóstico e a sobrevida dos pacientes.
Essas drogas possuem, em geral, ação rápida e potente, porém seu índice terapêutico é baixo,
devendo ser administradas mediante adequada monitorização hemodinâmica e laboratorial.
Fisiologia do sistema sanguineo
O sangue é um tecido conjuntivo líquido que circula pelo sistema vascular em animais com
sistemas circulatórios fechados; formado por uma porção celular de natureza diversificada - pelos
"elementos figurados" do sangue - que circula em suspensão em meio fluido, o plasma.
Em animais vertebrados o sangue, tipicamente vermelho, é geralmente produzido na medula óssea.
O sangue tem como função a manutenção da vida do organismo no que tange ao transporte
de nutrientes, excretas (metabólitos), oxigênio e gás carbônico, hormônios, anticorpos, e demais
substâncias.
O sangue é formado por diversos tipos de células, que constituem a parte "sólida" do sangue, cada
tipo com anatomia e funções próprias; essas imersas em uma parte líquida chamada plasma. As
células sanguíneas são classificadas em três grupos básicos: os leucócitos ou glóbulos brancos, que
são células de defesa integrantes do sistema imunitário; os eritrócitos, glóbulos vermelhos ou
hemácias, responsáveis pelo transporte de oxigênio; e plaquetas, responsáveis pela coagulação
sanguínea.
Composição do sangue
O sangue é composto basicamente por células:
34% de elementos figurados (células): Hemácias, leucócitos e plaquetas.
66% de plasma (Matriz extracelular).
Série vermelha (Hemácias)
Função: realizar a respiração celular, ao transportar oxigênio e parte de gás
carbônico pela hemoglobina. São estocadas no baço, que por sua vez tem duas funções: liberar
hemácias sadias (por ex., ao se fazer esforço físico) e destruir hemácias velhas, reciclando a
hemoglobina .
Em mamíferos são anucleadas (sem núcleo), o que reduz sua meia-vida para 120 dias.
Série branca ( Leucócitos)
Os leucócitos formam verdadeiros exércitos contra os micro-organismos causadores de doenças e
qualquer partícula estranha que penetre no organismo: vírus, bactérias, parasitas ou proteínas
diferentes das do corpo. Eles também destrói células mortas e restos de tecidos.
Função: imunológica ou de defesa do organismo .
Escola Info Jardins 10
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
São classificados em neutrófilos, monócitos, basófilos, eosinófilos , linfócitos. Cada qual tem uma
função específica e um mecanismo diferente de combater um agente patogênico (bactérias, vírus
etc)
Trombócitos ( Plaquetas)
São fragmentos de células da medula óssea chamadas megacariócitos.
Função: realizar a coagulação sanguínea
Plasma
Função: transporte de hemácias, leucócitos, plaquetas e outras substâncias dissolvidas, como
proteínas (albumina, responsável pela manutenção da pressão osmótica sanguínea;
anticorpos; fibrinogênio); nutrientes (glicose, aminoácidos, ácidos graxos); excretas (uréia, ácidos
úricos, amônia); hormônios (testosterona, adrenalina); imunoglobulinas (ou anticorpos); sais/íons
(sódio, potássio); gases (na forma de ácido carbônico ou H2CO3).
O plasma transporta essas substâncias por todo organismo, permitindo às células a receber
nutrientes e excretar e/ou secretar substâncias geradas no metabolismo .
Composição: cerca de 90% de água; 10% outras substâncias
Farmacologia do sistema Sanguineo
Hemostasia é definida como interrupção da perda de sangue de vasos lesados, é essencial à vida. Os
distúrbios da hemostasia são a hipercoagulabilidade e a hemorragia.
Estados de hipercoagulabilidade: didaticamente, podemos classificar os fatores envolvidos na
hipercoagulabilidade em dois grupos principais: condições que aumentam a função plaquetária e
condições que causam aceleração na atividade do sistema de coagulação.
a) condições que aumentam a função plaquetária:
- distúrbios do fluxo sanguíneo (aterosclerose, diabetes, tabagismo, dislipidemia e trombocitose);
- lesão endotelial; - aumento da sensibilidade das plaquetas aos fatores que causam adesão e
agregação;
b) condições que causam aceleração na atividade do sistema de coagulação:
- gravidez e puerpério;
- anticoncepcionais orais;
- estado pós-cirúrgico;
- imobilidade;
- ICC;
- doenças malignas; e
- diminuição da síntese dos fatores anticoagulantes.
Distúrbios hemorrágicos: Os distúrbios hemorrágicos são causados por defeitos associados às
plaquetas, aos fatores da coagulação e à integridade vascular.
Os distúrbios na formação do tampão plaquetário consistem na redução do número de plaquetas
devido à sua produção inadequada (disfunção medular), na destruição excessiva das plaquetas
(tombocitopenia), nas anormalidades da função plaquetária (trombocitopatia).
Escola Info Jardins 11
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
O comprometimento na etapa da coagulação é causado por deficiência de um ou mais fatores da
coagulação, principalmente, pela falta de vitamina K, hepatopatia, distúrbios hereditários (hemofilia
A, hemofilia B e doença de von Willhebrand).
Os distúrbios da integridade dos vasos sanguíneos resultam de fraqueza estrutural dos vasos ou
lesão vascular devido á inflamação e mecanismos imunes.
Os principais fenômenos envolvidos na hemostasia são:
- Adesão e ativação das plaquetas; e
- Coagulação sanguínea (formação de fibrina).
O processo de coagulação sanguínea exige a presença de plaquetas produzidas na medula óssea e
dos fatores de coagulação sintetizados no fígado a partir da vitamina K.
Já a trombose é uma condição patológica decorrente da ativação inapropriada dos mecanismos
homeostáticos.
A trombose venosa geralmente está associada com estase do sangue.
O trombo venoso possui um pequeno componente plaquetário e um grande componente de fibrina.
A trombose arterial está associada com aterosclerose, é composto do denominado trombo branco,
que consiste principalmente em plaquetas e leucócitos no interior de uma rede de fibrina.
O trombo pode desprender-se, seguir seu trajeto como êmbolo e alojar-se mais adiante, causando
isquemia e infarto.
As drogas afetam a hemostasia e a trombose de três maneiras distintas:
1) ao modificar a coagulação sanguínea (formação de fibrina) – anticoagulantes tais como heparina,
warfarina e dicumarol;
2) ao modificar a função das plaquetas – antiplaquetários tais como AAS, dipiridamol,
sulfimpirazona e ticlopidina; e
3) ao afetar a remoção da fibrina (fibrinólise) – ateplase, anistreplase e estreptoquinase.
Anticoagulantes orais
A doença trombótica e tromboembólica é comum e possui graves conseqüências, incluindo infarto
do miocárdio, acidente vascular cerebral, trombose venosa profunda e embolia pulmonar.
As principais drogas utilizadas para os trombos brancos ricos em plaquetas são os agentes
antiplaquetários (principalmente o ácido acetil-salicílico) e os agentes fibrinolíticos (ateplase,
estreptoquinase e anistreplase).
Os principais fármacos utilizados na prevenção ou tratamento dos trombos vermelhos são:
- anticoagulantes orais (varfarina e compostos relacionados);
- anticoagulantes injetáveis (heparina e inibidores mais novos da trombina).
Varfarina ( Marevan)
A varfarina é a mais importante droga anticoagulante oral. Seu mecanismo de ação baseia-se em
impedir a redução da viatmina K e consequentemente inibem os fatores da coagulação II, VII, IX e
X.
São necessários vários dias para o aparecimento de seus efeitos.
Os anticoagulantes orais atravessam a placenta e não devem ser administrados nos primeiros meses
de gravidez, uma vez que são teratogênicos.
Escola Info Jardins 12
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
A terapia é complicada não apenas devido ao fato de que o efeito de uma determinada dose só é
observado dois dias após a sua administração, mas também em virtude da existência de numerosas
condições que modificam a sensibilidade à varfarina (hepatopatia que diminui a síntese dos fatores
de coagulação, febre e tireotoxicose que aumentam a degradação dos fatores de coagulação), além
de interações com outras drogas.
Os principais efeitos indesejáveis da varfarina são as hemorragias (particularmente a intestinal ou
cerebral) e a teratogenicidade. Os efeitos dos anticoagulantes orais podem ser revertidos com
administração de fitomenadiona (vitamina K1).
Anticoagulantes injetáveis
Heparina e heparina de baixo peso molecular
A heparina inibe a coagulação ao ativar a antitrombina III, um inibidor natural que inativa o fator
Xa e também a trombina (fator IIa).
A heparina não é absorvida pelo intestino em virtude de sua carga e de suas grandes dimensões; por
conseguinte, é administrada por via intravenosa ou subcutânea.
O efeito da heparina é monitorizado por exames laboratoriais .
O principal efeito indesejável é a hemorragia, que é resolvida interrompendo-se o tratamento e, se
necessário, administrando-se o sulfato de protamina. Este antagonista da heparina, que é
administrado por via intravenosa, é uma proteína fortemente básica que forma um complexo inativo
com a heparina.
No uso clínico dos anticoagulantes orais, a heparina é utilizada de forma aguda para ação em curto
prazo, enquanto a varfarina é utilizada para terapia prolongada.
Nome genérico Nome comercial Efeitos colaterais Cuidados
Enoxaparina Clexane Erupções cutâneas, Recomenda-se a
alopecia, diarréia, suspensão do
sangramentos anticoagulante 12h
Heparina Liquemine e principalmente em antes da
Fraxiparina pós- cirurgia.Atenção
operatórios.Quando às
Varfarina Marevan
administrados por incompatibilidades
via SC: dor, e interação com
hematoma e outros
irritação local. medicamentos.
Fármacos antiplaquetários (aspirina, clopidogrel, ticlopidina )
O endotélio vascular sadio impede a adesão das plaquetas. As plaquetas aderem a áreas enfermas ou
lesadas ou tornam-se ativadas, constituindo o foco de localização para a formação de fibrina.
Quando ativadas, as plaquetas sofrem uma complexa seqüência de reações essenciais para a
hemostasia e importantes para cicatrização de vasos sanguíneos lesados (além de desempenharem
atividade na inflamação), tais como adesão através do fator de von Willebrand; alteração em sua
forma que passa a apresentar pseudópodes; secreção do conteúdo de grânulos; biossíntese de
mediadores lábeis; agregação das plaquetas entre si através das pontes de fibrinogênio; e exposição
de fosfolipídeos ácidos promovendo a formação de trombina.
Escola Info Jardins 13
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Devido à atividade essencial das plaquetas na doença tromboembólica, as drogas antiplaquetárias
possuem imenso valor terapêutico potencial.
Ácido acetilsalcílico (Aspirina)
A aspirina altera o equilíbrio entre o TXA2, que promove agregação, e a prostaciclina (PGI2), que a
inibe. A aspirina inativa a ciclooxigenase (age, sobretudo sobre a COX-1).
Entretanto, as células endoteliais vasculares são capazes de sintetizar nova enzima, ao passo que as
plaquetas são incapazes de fazê-lo.
Portanto, a aspirina reduz a síntese do tromboxano A2 nas plaquetas, que é o responsável pela
agregação plaquetária.
Clopidogrel e ticlopidina
O clopidogrel e a ticlopidina reduzem a agreção plaquetária ao inibir a via do ADP das plaquetas.
Essas drogas derivam da tienopiridina, que exercem seus efeitos antiplaquetários ao bloquear
irreversivelmente o receptor de ADP nas plaquetas.
Hoje em dia, o uso do clopidogrel ou da triclopidina na prevenção da trombose é considerado
prática padrão em pacientes submetidos à colocação de uma endoprótese coronária.
A principal vantagem do clopidogrel em relação à ticlopidina é sua maior tolerabilidade
gastrintestinal e menor risco de neutropenia.
Fármacos fibrinolíticos (estreptoquinase, anistreplase, ateplase, duteplase, uroquinase)
Uma cascata fibrinolítica é iniciada concomitantemente com a cascata da coagulação, resultando na
formação, dentro do coágulo, de plasmina, que digere a fibrina.
Diversos agentes promovem a formação da plasmina a partir de seu precursor plasminogênio
(estreptoquinase e APSAC), ou agem através da ativação do plasminogênio tecidual (alteplase,
reteplase, duteplase).
Vários agentes fibrinolíticos (trombolíticos) são utilizados clinicamente, sobretudo para desobstruir
a artéria coronária ocluída em pacientes com infarto agudo do miocárdio.
Estreptoquinase
A estreptoquinase, que é uma droga originada da bactéria Estreptococus beta-hemolítico, liga-se ao
plasminogênio, expondo o sítio ativo de serina e resultando em atividade da plasmina.
Quando infundida por via intravenosa, reduz a taxa de mortalidade no infarto agudo do miocárdio,
sendo esse efeito benéfico aditivo com o da aspirina.
É necessário um intervalo de pelo menos um ano para que possa ser novamente utilizada, devido à
produção de anticorpos.
O principal risco de todos os agentes fibrinolíticos consiste em sangramento, incluindo hemorragia
gastrintestinal e acidente vascular cerebral.
Escola Info Jardins 14
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Fisiologia do sistema digestório
O aparelho digestivo, é composto de uma série de órgãos em forma de tubo que são interligados da
boca até o ânus. Há dois órgãos sólidos, o fígado e o pâncreas, que produzem líquidos que auxiliam
a digestão.
Na boca , no estômago e no intestino existem pequenas glândulas que também produzem líquidos
que auxiliam na digestão dos alimentos.
O aparelho digestivo é regulado por hormônios e pelo sistema nervoso e tem grande influência do
sistema circulatório (sangüíneo).
A digestão é o conjunto das transformações que os alimentos sofrem ao longo do aparelho
digestivo. O objetivo deste processo é transformar os alimentos para que sejam absorvidos. Assim,
durante a passagem pelos órgãos do aparelho digestivo, os alimentos são transformados em
pequenas porções de nutrientes antes de serem absorvidos no sangue e levados às todo o organismo.
O caminho dos alimentos pelo aparelho digestivo se inicia com a entrada na boca, com a ação
mecânica dos dentes (mastigação) e da ptialina (enzima contida na saliva), o alimento transforma-se
em bolo alimentar. A seguir ocorre passagem do alimento da faringe para o estômago, através dos
movimentos peristálticos (tecido muscular liso) no esôfago, continuando a sofrer a ação da saliva.
Ao chegar ao estômago, o bolo alimentar passará a sofrer a acção química do suco gástrico (que
contém pepsina), transformando-se em quimo.
Depois de passar pela piloro, o quimo segue então para o duodeno onde recebe bile, sucos entéricos
e o suco pancreático que, através de diversas enzimas, decomporão ainda mais a massa alimentar,
transformando-a em quilo, que entra no intestino delgado.
A absorção dos nutrientes ocorre nas vilosidades intestinais. Por efeito dos movimentos peristálticos
do intestino, o quimo vai sendo empurrado em direção ao intestino grosso, onde água e absorvida e
a parte que não é aproveitada será finalmente evacuada pelo ânus sob a forma de fezes.
Escola Info Jardins 15
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Farmacologia do sistema digestório
As principais funções do sistema gastrointestinal importantes do ponto de vista farmacológico
envolvem: secreção gástrica; vômito (êmese); motilidade do intestino e expulsão das fezes; e
formação e excreção de bile.
Fármacos que aumentam a motilidade gastrintestinal
Estes fármacos também reforçam a pressão do esfíncter esofagiano inferior, sendo úteis na
restauração da harmonia rítmica motora do esôfago, estômago, e, duodeno, sendo os mais
utilizados: Metoclopramida, domperidona, cisaprida, bromoprida, granisetrona, dimenidrato.
Metoclopramida (Plasil®)
A metoclopramida é um antagonista dos receptores D2. Além de possuir ações periféricas
aumentando a motilidade do estômago e do intestino, contribuindo para o efeito antiemético.
Seus efeitos sobre o trato gastrintestinal incluem: 1) aumento da pressão do esfíncter esofágico
inferior; 2) aumento do tônus gástrico e estimulação da peristalse; 3) relaxamento do esfíncter
pilórico; 4) aumento da peristalse duodenal.
A combinação desses efeitos acelera o esvaziamento gástrico e reduz o tempo de trânsito no
intestino delgado. O mecanismo envolvido neste processo parece estar relacionado com a liberação
de acetilcolina no plexo mesentérico, resultando na contração da musculatura lisa.
Dessa forma, previne o vômito, agindo sobre o centro emético e diminuindo a sensibilidade dos
nervos viscerais que transmitem os impulsos gastrintestinais.
Além disso, minimiza a estase que precede o vômito, ao facilitar o esvaziamento gástrico.
As indicações inerentes a este fármaco envolvem disfunções decorrentes da diminuição da
motilidade gastrintestinal tais como: gastroparesia (estase gástrica), esofagite de refluxo e dispepsia,
náuseas e vômitos induzidos por intoxicação alimentar, uso de hipnoanalgésicos, toxinas, radiação e
quimioterapia, sendo útil no tratamento do refluxo gastroesofágico, sem provocar estimulação
simultânea da secreção ácida gástrica.
É indicada no preparo de pacientes que serão submetidos a exames radiológicos na prevenção de
vômito induzido por intubação e procedimentos de aspiração, como adjuvante no tratamento da
enxaqueca, estimulação da lactação por aumentar os níveis séricos de prolactina, tratamento de
varizes esofágicas em combinação com nitroglicerina por reduzir a pressão venosa na região do
esôfago, também tem sido usada em associação com analgésicos como a aspirina ou o paracetamol
no tratamento da enxaqueca.
A metoclopramida pode ser administrada por via oral e parenteral.
Domperidona (Motilium®)
A domperidona também consiste em um antagonista dos receptores da dopamina, sendo utilizado
como fármaco antiemético, aumenta a pressão do esfíncter esofágico inferior, portanto, inibindo o
refluxo gastroesofágico, além de aumentar a motilidade gastrintestinal, sendo utilizada no
tratamento de distúrbios do esvaziamento gástrico e no refluxo gástrico crônico.
A via de administração é oral.
O principal efeito adverso é o aumento da prolactina levando a galactorréia e ginecomastia.
Escola Info Jardins 16
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Cisaprida: (Prepulsid®) (Cisapan®)
A principal ação da cisaprida consiste no estímulo da liberação de acetilcolina no plexo mioentérico
do trato gastrintestinal superior, o que aumenta a pressão do esfíncter esofágico inferior e aumenta a
motilidade intestinal, embora não tenha ação antiemética central.
A via de administração é oral.
Dimenidrato: (Dramin®)
Consiste em um fármaco anti-histamínico , possuindo ação antiemética e utilizado para alívio da
cinetose, principalmente se utilizado meia hora antes da viagem terrestre ou aérea, sendo também
indicado para o controle da náusea, vômitos e vertigens associadas a outras doenças.
De acordo com a apresentação pode ser administrado por via oral, intramuscular e endovenoso.
A duração da ação varia entre 3 a 6 horas, e, os efeitos adversos incluem a sonolência, pode levar a
retenção urinária.
Fármacos usados no tratamento da úlcera péptica
No tratamento da úlcera péptica são usados os seguintes grupos de fármacos:
Agentes antimicrobianos
Exemplos: Amoxicilina, claritromicina, compostos de bismuto,Metronidazol, tetraciclina.
Bloqueadores de receptor histaminérgico H2
Exemplos: Cimetidina, famotidin, ranitidina.
Os bloqueadores de receptor histaminérgico H2 agem como antagonistas reversíveis de receptores
H2 situados no estômago, vasos sangüíneos e em outros locais.Possuem a ação de inibir totalmente
a secreção de ácido clorídrico induzido por histamina ou gastrina.
Estes fármacos são utilizados no tratamento da úlcera péptica, da úlcera produzida por estresse
agudo (em traumas físicos agudos principalmente em pacientes de alto risco em unidades de terapia
intensiva), do refluxo gastroesofágico, e, da Síndrome de Zollinger- Ellison, que consiste em um
tumor (raro) produtor de gastrina o que provoca a hipersecreção de ácido clorídrico.
Todos estes fármacos bloqueadores de receptor histaminérgico H2, são administrados por via oral,
sendo que a ranitidina tem ação mais prolongada do que a cimetidina, e, cinco a dez vezes mais
potente.
Somente a famotidina é administrada apenas por via oral, enquanto a cimetidina e a ranitidina são
também administradas por parenteral (IM e EV), com soro glicosado 5% ou Soro fisiológico 0,9%.
A famotidina é três a dez vezes mais potente do que a ranitidina, e, também tem a ação prolongada.
Os efeitos adversos mais freqüentes deste grupo de fármacos são: constipação, cefaléia e tonturas.
Em pacientes idosos e em uso prolongado de cimetidina pode provocar confusão e alucinações
devido a ação no SNC. E, como a cimetidina atua também como antiandrógeno não-esteroidal, pode
causar efeitos endócrinos como a ginecomastia, galactorréia, impotência sexual, perda da libido, e,
diminuição da contagem de espermatozóides.
Escola Info Jardins 17
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Prostaglandinas
Exemplo: Misoprostol.
Inibidores da bomba de prótons
Exemplo: Lansoprazol, omeprazol.
Estes fármacos se ligam ao sistema enzimático H+/K+-ATPase (bomba de prótons) da célula
parietal gástrica , suprimindo a secreção de íons hidrogênio para a luz do estômago.
São utilizados no tratamento da esofagite erosiva, da úlcera duodenal ativa, e, a também em longo
prazo para tratamento de condições patológicas hipersecretantes como a Síndrome de Zollinger-
Ellison. Tem sido também utilizado como componente da terapia para a infecção por Helicobacter.
Tanto o omeprazol quanto o lansoprazol são mais eficazes em esquemas de tratamento curto do que
a ranitidina.
Os fármacos inibidores da bomba de prótons devem ser administrados antes das refeições, de
preferência, trinta minutos antes.
Agentes antimuscarínicos
Exemplos: Hiosciamina, pirenzepina.
A pirenzepina é um fármaco anticolinérgico que inibe principalmente os receptores muscarínicos na
mucosa gástrica, com ação sobre as células ganglionares, e, possui pouco efeito sobre a musculatura
lisa ou o SNC, entretanto, encontra-se em desuso desde a introdução dos antagonistas H2
histamínicos, e, dos inibidores da bomba de prótons.
Antiácidos
Exemplos: Bicarbonato de sódio, carbonato de cálcio, hidróxido de alumínio, hidróxido de
magnésio.
Consistem em bases fracas que reagem com o ácido gástrico formando sal e água diminuindo a
acidez do estômago, sendo usados no tratamento da dispepsia, e, alivio sintomático da úlcera
péptica. São menos eficazes nas úlceras gástricas do que nas úlceras duodenais.
Agentes protetores da mucosa
Exemplo: Hidróxido de alumínio + sacarose sulfatada (Sucralfato®),Bismuto coloidal
(Peptulan®).
Os agentes protetores da mucosa, também denominados citoprotetores, aumentam os mecanismos
de proteção da mucosa, prevenindo a agressão, além de reduzir a inflamação, o que contribui para a
cicatrização de úlceras.
A associação de hidróxido de alumínio com sacarose sulfatada, a qual é pouco absorvida pela
mucosa do tubo digestivo, reage com o muco e forma um gel protetor, o qual dificulta a difusão de
ácido clorídrico; prevenindo a degradação do muco pela pepsina, além de estimular a liberação de
prostaglandina, a secreção de muco e bicarbonato.
O efeito colateral é baixo e consiste na constipação intestinal.
As preparações de bismuto coloidal também formam uma película protetora da base da úlcera,
devido à ligação com as glicoproteínas, e, estimula a síntese da prostaglandina endógena, inibe a
atividade da pepsina, além de ligar-se aos sais biliares.
O bismuto também é um bactericida que sobre a membrana celular do Helicobacter pylori.
Os efeitos adversos do bismuto são: escurecimento dos dentes, língua, e, fezes.
Escola Info Jardins 18
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Catárticos (laxantes)
Os fármacos catárticos são também chamados laxantes, purgantes ou purgativos, e, possuem ação
de facilitar a eliminação de fezes. Os catárticos, geralmente são administrados por via oral, e,
podem ser classificados nos seguintes grupos: formadores de massa; laxantes de contato ou
estimulantes; salinos, lubrificantes ,associações e outros laxantes.
Formadores de massa
Os laxantes formadores de massa disponíveis, geralmente são comercializados em associações,
como:
Ágar – que consiste em uma substância mucilaginosa. Não é degradado no intestino onde se
expande devido a incorporação de água, o que aumenta a massa fecal e estimula os movimentos
peristálticos.
Farelo e fibras dietéticas – O farelo de trigo (Fibrocol), subproduto da moagem do trigo, é
preparado sob a forma de comprimidos provocando o efeito laxativo em doses elevadas.
O farelo de aveia, também rico em fibras, incluído na dieta, tem sido utilizado com bons resultados.
Mucilóide hidrofílico de psílio (Metamucil) – Consiste no colóide refinado, rico em hemicelulose
que também aumenta a massa fecal por absorção de água, sendo indigerível e não absorvível.
Pode ser associado com sene, com ou sem óleo mineral. Entretanto, é contraindicado em pacientes
com dores abdominais, náuseas e/ou vômitos de causa desconhecida, e, em suspeitos de megacolo.
Laxantes de contato ou estimulantes
Provavelmente estes laxantes agem por irritação da musculatura lisa intestinal levando ao aumento
da peristalse, provocando a eliminação das fezes, geralmente em 6 a 8 horas devido ao acúmulo de
fluidos e eletrólitos intestinais.
São indicados para a profilaxia, e, tratamento da constipação intestinal, limpeza intestinal prévia nos
exames radiológicos, nas intervenções cirúrgicas, e, no trabalho de parto.
Estes fármacos podem provocar a tolerância, ou seja, a dose tende a ser aumentada gradualmente
para produzir os efeitos.
Os laxantes de contato mais utilizados são:
Óleo de rícino (age mais rapidamente, em 2 a 6 horas, e, pode provocar cólicas, náuseas e vômitos)
Cáscara sagrada – sene - bisacodil (Dulcolax®) (Dislax®), picossulfato sódico (Guttalax®)
(Diltin®), ácido desidrocólico (Decholin®),docusato sódico + bisacodil (Humectol D®).
Além de gosto desagradável, provoca freqüentemente náuseas e vômitos.
Salinos
Promovem o acúmulo de grande volume de fluido no intestino, aumentando o peristaltismo, devido
à pressão osmótica dos seus componentes , como o fosfato, magnésio, sódio e/ou carboidratos,
como o sorbitol.
São indicados para auxiliar a evacuação intestinal antes de ato cirúrgico e radiografia; para acelerar
a excreção de parasitos como nematódeos, e, para apressar a excreção de substâncias tóxicas com
exceção de substâncias ácidas ou alcalinas.
Estes laxativos podem provocar interações medicamentosas, principalmente os que contêm
magnésio, o que deve observado quando o paciente usa outros fármacos.
Escola Info Jardins 19
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Deste grupos, os laxantes mais utilizados são: Compostos de magnésio (carbonato, sulfato, citrato e
hidróxido) – sais de sódio (fosfato monobásico, fosfato dibásico, laurilsulfato, sulfato) – álcoois
poliídricos (sorbitol, por via oral ou retal)
Lubrificantes
Consiste na mistura de hidrocarbonetos líquidos obtidos do petróleo, que formam o óleo mineral
(Nujol®) (Purol®), aumentam a retenção de água nas fezes revestindo as superfícies do bolo fecal,
e, dos intestinos com um filme imescível com água.
O efeito lubrificante facilita a defecação, sendo utilizados em pacientes que sofrem de hemorróidas
ou fissuras anais, e, como estes laxativos não levam à tolerância, são mais seguros do que os
laxantes estimulantes.
Entretanto, o óleo mineral não é recomendado em menores de 6 anos, e, idosos devido ao risco de
aspiração, e, o uso crônico na gravidez pode provocar a doença hemorrágica do recém-nascido.
O uso abusivo do óleo mineral também pode inibir a absorção de vitaminas lipossolúveis, e, de
outros nutrientes.
Fisiologia do metabolismo energético
O pâncreas é uma glândula mista ou anfícrina – apresenta determinadas regiões endócrinas e
determinadas regiões exócrinas (da porção secretora partem dutos que lançam as secreções para o
interior da cavidade intestinal) ao mesmo tempo. As chamadas ilhotas de Langerhans é a porção
endócrina, onde estão as células que secretam os dois hormônios: insulina e glucagon, que atuam no
metabolismo da glicose.
Metabolismo
A insulina é o hormônio responsável pela redução da glicemia (taxa de glicose no sangue), ao
promover o ingresso de glicose nas células. Ela também é essencial no consumo de carboidratos, na
síntese de proteínas e no armazenamento de lipídios (gorduras).
É produzida nas ilhotas de Langerhans, células do pâncreas endócrino.
Ela age em uma grande parte das células do organismo, como as células presentes em músculos e
no tecido adiposo, apesar de não agir em células particulares como as células nervosas.
Escola Info Jardins 20
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Quando a produção de insulina é deficiente, a glicose acumula-se no sangue e na urina, destruindo
as células de fome: é a diabetes mellitus.
Para pacientes nessa condição, a insulina é provida por meio de injeções, ou bombas de insulina.
Recentemente foi aprovado o uso de insulina inalada.
A insulina é sintetizada nos humanos e em outros mamíferos dentro das células-beta das ilhotas de
Langerhans, no pâncreas.
Um a três milhões de ilhotas de Langerhans formam a parte endócrina do pâncreas, que é
principalmente uma glândula exócrina.
A parte endócrina totaliza apenas 2% da massa total do órgão. Dentro das ilhotas de Langerhans, as
células-beta constituem 60-80% do todo.
As ações da insulina no metabolismo humano como um todo incluem: controle da quantidade de
certas substâncias que entra nas células, principalmente glicose nos tecidos muscular e adiposo (que
são aproximadamente 2/3 das células do organismo); aumento da replicação de DNA e de síntese de
proteínas via controle de fornecimento de aminoácidos; e modificação da atividade de inúmeras
enzimas.
O Glucagon é um hormônio produzido nas células alfa das ilhotas de Langerhans do pâncreas e
também em células espalhadas pelo trato gastrointestinal.
A palavra glucagon deriva de gluco, glucose (glicose) e agon, agonista, ou agonista para a glicose.
Sua ação mais conhecida é aumentar a glicemia, contrapondo-se aos efeitos da insulina.
O glucagon age na conversão do ATP (trifosfato de adenosina) a AMP-cíclico, composto
importante na iniciação da glicogenólise, com imediata produção e liberação de glicose pelo
fígado.
Em condições normais, a ingestão de glicose suprime a secreção de glucagon.
Há aumento dos níveis séricos de glucagon durante o jejum.
Farmacologia do metabolismo energético
A doença Diabetes mellitus (ou melito) tem grande importância mundial. Sua evolução cursa
com variedades, e, heterogêneas manifestações clínicas, sendo caracterizado por alterações no
metabolismo glicídico, lipídico e protéico.
A equipe multidisciplinar que atende o paciente diabético, composta por diferentes profissionais de
saúde, como a equipe de Enfermagem , Biomédicos, e, Fisioterapeutas, tem papel fundamental no
controle da doença, proporcionando importantes orientações ou procedimentos quanto à prevenção
das complicações cardiovasculares, visando a promoção da saúde, e, da qualidade de vida, além de
acompanhar a adesão ao esquema terapêutico proposto farmacológico, e, não farmacológico.
A doença Diabetes mellitus também denominada Diabete melito (DM) é conceituada como doença
crônica degenerativa caracterizada por anormalidades no metabolismo dos hidratos de carbono,
proteínas e gorduras devido à absoluta deficiência na secreção de insulina e/ou redução do seu
efeito biológico.
Assim, pode resultar da incapacidade (absoluta ou relativa) do pâncreas em secretar insulina, assim
como da diminuição da ação insulina (em transportar glicose para o interior da célula) ou resistência
à insulina, tendo em vista que a insulina estimula a utilização da glicose periférica, levando a
hiperglicemia.
Escola Info Jardins 21
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Considerada a mais comum das doenças endócrinas caracteriza-se por anormalidades metabólicas e
por complicações em longo prazo que afetam os olhos, os rins, os nervos e os vasos sangüíneos.
Dados estatísticos têm revelado que possivelmente 80% das pessoas com a patologia poderão ter
óbito devido a uma doença cardiovascular.
Insulina
A insulina U100 contendo 100 unidades/ml é a concentração mais utilizada, embora existam outras
concentrações disponíveis.
Atualmente, temos três tipos de preparações de insulina:
1 – Preparações de insulina de ação curta ou rápida;
2 - Preparações de insulina de ação intermediária;
3 - Preparações de insulina de ação prolongada.
Insulina de ação curta ou rápida
Também chamada de insulina-regular ou insulina cristalina. Tem sido a insulina preferida no
diabetes descompensado em que esteja associado a situações como infecções, choque e trauma
cirúrgico.
A insulina, em qualquer forma de apresentação, não deve ser administrada por via oral devido
tratar-se de uma proteína, e, conseqüentemente, degradada pelas enzimas digestivas.
A via de administração de todas as preparações de insulina deve ser sempre a via subcutânea, com
exceção apenas em caso de emergência hiperglicêmica, em que pode ser usada a via venosa, neste
caso, utilizando a insulina tipo regular. Portanto, em caso de cirurgia e/ou cetoacidose, somente a
preparação de ação curta pode ser administrada por via intravenosa ou intramuscular.
Por via subcutânea, deve ser administrada 30 (trinta) minutos antes da refeição, pois, seu inicio de
ação se faz em 30 minutos, e, atinge o pico máximo em duas a quatro horas, e, termina seu efeito
em seis a oito horas.
A dosagem é individualizada e ajustada de acordo com a glicemia e/ou a glicosúria.
Insulina de ação intermediária
A abreviatura NPH corresponde às palavras N = pH neutro, P = protamina, e, H =
Hagedorn, nome do laboratório onde foi preparada esta formulação.
A protamina é uma proteína extraída do esperma do salmão, que tem a capacidade de retardar a
absorção da insulina pelo tecido subcutâneo.
A insulina NPH ou outra preparação de ação intermediaria pode ser misturada com a insulina
solúvel, entretanto, nunca deve ser administrada por via venosa.
A insulina NPH é muito utilizada para todas as formas de diabetes, com exceção do tratamento
inicial da cetoacidose diabética e outras emergências, sendo que o seu efeito hipoglicemiante inicia
uma a duas horas após a injeção, atinge o máximo em oito a doze horas, e, esgota-se após 22 a 28
horas.
Escola Info Jardins 22
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Insulina de ação prolongada ou insulina ultralenta
Esta preparação consiste na suspensão de cristais de insulina-zinco (suína ou humana) com mais
protamina e zinco , portanto, com partículas grandes, destinadas a lenta dissolução, o que retarda o
seu inicio de ação, porém, com efeito, hipoglicêmico de longa duração.
Esta preparação não deve ser administrada com na mesma seringa com a insulina de ação rápida,
tem uso limitado, inclusive o inicio de ação retardado pode predispor à hiperglicemia pela manhã.
Insulina glargina (Lantus)
Recentemente foi comercializada a insulina glargina que consiste em uma insulina humana análoga
produzida por tecnologia de DNA recombinante utilizando a Escherichia coli com duração de ação
prolongada que pode permitir a administração única diária, entretanto, como ocorre com as demais
insulinas, o tempo de ação da insulina glargina pode variar consideravelmente em diferentes
indivíduos ou no mesmo individuo segundo informações técnicas do próprio fabricante.
A hipoglicemia é o principal efeito adverso dos diversos tipos de insulina, relativamente comum, e,
pode causar
lesão cerebral.
Se o paciente estiver consciente, em caso de hipoglicemia, deve ser oferecida alguma bebida que
contenha glicose, mas, se estiver inconsciente, deve ser administrada a glicose intravenosa ou
glucagon (por via parenteral, pois, o glucagon pode ser administrado por via subcutânea,
intramuscular ou intravenosa).
Os locais da aplicação da injeção devem ser alternados.
Locais de aplicação de insulina
Bomba de insulina
A Bomba de insulina também conhecida como Bomba de Infusão em Insulina ou Sistema de
Infusão Contínua de Insulina, consiste em uma pequena bomba implantada no corpo para liberar
insulina de maneira contínua ao longo do dia.
A liberação de insulina é comandada pelo usuário da bomba através de um controle remoto.
Podem ser liberados bolus de insulina (várias unidades ao mesmo tempo) nas refeições ou quando
os níveis de glicose estão altos, baseados na programação feita pelo usuário.
O equipamento não pesa mais do que 100 gramas, e, está ligado ao corpo por um cateter que, em
sua extremidade, tem uma agulha flexível.
A bomba de insulina pode ter controle remoto ou não, ser colorida ou preta.
Escola Info Jardins 23
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
O principal objetivo da bomba de insulina é assegurar um controle eficiente da glicemia, e, evitar as
aplicações repetidas com agulhas. É importante lembrar que o aparelho requer uma série de
cuidados, e, acompanhamento de uma equipe multidisciplinar.
O custo do equipamento, e, da manutenção impedem o uso por pacientes com baixo poder
aquisitivo.
Esse método também tem contra-indicações, como em caso de pessoas que têm aversão às agulhas;
que não desejem fazer exames de pontas de dedo várias vezes ao dia; que não tenham interesse em
inserir a contagem de carboidratos em seu planejamento alimentar ou que não têm a menor
habilidade em manusear botões devem ser analisados, e, verificar outra alternativa.
Bomba de Insulina implantada
Hipoglicemiantes orais
Para o Diabético não-insulino-dependente (DMNID) ou Tipo 2, além de dieta e exercícios, podem
ser usados os antidiabéticos orais, principalmente, em pacientes que apresenta a doença após os 40
anos, e, com historia de diabetes inferior a cinco anos.
Podem ser necessárias as associações de agente hipoglicemiante oral com a insulina para os
pacientes com a patologia por longo período de tempo.
Os principais grupos de agentes hipoglicemiantes orais, são:
Sulfoniluréias – Meglitinidas – Biguanidas -
Os agentes hipoglicemiantes ou antihiperglicemiantes orais atuam por diferentes mecanismos de
ação: (1) aumento do suprimento insulínico, os chamados secretagogos de insulina (sulfoniluréias,
análogos da meglitinida); (2) aumento da ação insulínica, também conhecidos como
sensibilizadores da insulina (biguanidas) e (3) inibidores da absorção rápida de carboidratos, pois
atuam retardando a sua absorção .
Sulfoniluréias
As sulfoniluréias são derivadas das sulfonamidas, mas, não apresentam atividade antibacteriana.
Estimulam a liberação da insulina pelas células beta do pâncreas, reduzem os níveis sangüíneos do
glucagon, e, aumenta a ligação da insulina com os tecidos-alvos e os receptores.
As sulfoniluréias agem principalmente nos receptores da membrana plasmática das células beta do
pâncreas, aumentando a secreção da insulina. Portanto, são eficazes somente se as células beta
estiverem funcionantes.
Existem as sulfoniluréias de primeira geração como a clorpropamida (Diabinese), tolazamida
(Tolinase) e a tolbutamida (Rastinon).
Escola Info Jardins 24
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
As sulfoniluréias de segunda geração correspondem a glibenclamida (Daonil), glipizida (Minidiab),
gliclazida (Diamicron), glimepirida (Amaryl) (Glimepil), fenformina (Debei).
A glibenclamida é também chamada de gliburida, e, além de estimular a liberação da insulina pelas
células beta do pâncreas, aumenta a sensibilidade periférica à insulina, tem a duração do efeito
terapêutico variando de 12 a 14 horas.
As sulfoniluréias estão indicadas no Diabetes Mellitus tipo 2 sendo a primeira opção nos indivíduos
não obesos, que não alcançaram níveis glicêmicos desejáveis após a adoção das medidas dietéticas,
e, da prática regular de atividade física.
A hipoglicemia é um efeito colateral freqüente, sobretudo em idosos e renais crônicos.
A clorpropamida (Diabinese) deve ser evitada no idoso e/ou no paciente com insuficiência renal
porque a clorpropamida tem a meia-vida prolongada (32 horas, podendo a ação variar de um a três
dias), lentamente metabolizada, sendo excretada parcialmente inalterada pelo rim, assim existe o
risco nestes pacientes de ocorrer a hipoglicemia grave.
Biguanidas
Não estimulam a secreção da insulina, portanto, não necessitam de células beta funcionantes.
Aumentam a captação de glicose no músculo esquelético, aumentam a sensibilidade à insulina,
reduzem a absorção intestinal de glicose, diminuem a gliconeogênese, diminuindo a liberação
hepática de glicose, mas, a ação deste grupo de fármacos é considerada complexa, e, ainda não
totalmente esclarecida.
Consistem em derivados da guanidina, sendo inicialmente utilizadas a fenformina, buformina e a
metformina.
A biguanida mais segura, atualmente, é a metformina (Dimefor) (Glifage) que, sendo rara a acidose
láctica, pode diminuir o apetite, reduzindo o peso, reduz a hiperlipidemia, pois, diminui a
concentração das lipoproteínas LDL e VLDL, além de aumentar o HDL, tendo sido considerado um
dos fármacos de primeira escolha, e, inclusive pode ser combinado com as sulfoniluréias.
As biguanidas não devem administradas a pacientes com nefropatia, pneumopatia grave e/ou
cardiopatia, nem a gestantes, pois, nestes casos a diminuição da eliminação do fármaco, aumenta o
nível sangüíneo, e, o metabolismo anaeróbico, e, conseqüentemente, o nível do acido láctico.
A metformina é eliminada por via renal.
Aspectos gerais em Oncologia
Câncer é o nome dado a um conjunto de mais de 100 doenças que têm em comum o crescimento
desordenado (maligno) de células que invadem os tecidos e órgãos, podendo espalhar-se
(metástase) para outras regiões do corpo.
Metástase (do grego metastatis – mudanças de lugar, transferência) é a formação de uma nova
lesão tumoral a partir de outra, mas sem continuidade entre as duas. Isto implica que as células
neoplásicas se desprendem dotumor primário, caminhando através do interstício - ganham assim
uma via de disseminação - sendo levadas para um local distante onde formam uma
nova colônia neoplásica.
A Cancerologia, também chamada de Oncologia, é a especialidade médicaque estuda
os cancros (tumores malignos) e a forma de como essas doençasdesenvolvem-se no organismo,
buscando seu tratamento.
Escola Info Jardins 25
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Genes: arquivos que guardam e fornecem instruções para a organização das estruturas, formas e
atividades das células no organismo;
DNA: informação genética; passam informações para o funcionamento da célula;
Mutação genética: alterações no DNA dos genes;
Propriedades das células cancerosas
Multiplicam-se de maneira descontrolada;
Têm capacidade para formar novos vasos sanguíneos que as nutrirão e manterão as
atividades de crescimento descontrolado;
O acúmulo dessas células forma os tumores malignos;
Adquirem a capacidade de se desprender do tumor e de migrar;
Chegam ao interior de um vaso sangüíneo ou linfático e, através desses, disseminam-se,
chegando a órgãos distantes do local onde o tumor se iniciou, formando as metástases;
Menos especializadas nas suas funções do que as suas correspondentes normais.
Farmacologia dos antineoplásicos
A quimioterapia é o método que utiliza compostos químicos, chamados quimioterápicos, no
tratamento de doenças causadas por agentes biológicos. Quando aplicada ao câncer, a quimioterapia
é chamada de quimioterapia antineoplásica ou quimioterapia antiblástica.
O objetivo do seu emprego é a destruição seletiva das células tumorais.Visam inibir ou prevenir o
desenvolvimento de neoplasias (crescimento desordenado de células).
Mecanismo geral de ação
afetam tanto as células normais como as neoplásicas;
maior dano às células malignas;
diferenças quantitativas entre os processos metabólicos dessas duas populações celulares;
crescimento das células malignas e os das células normais;
ação nas enzimas, que são responsáveis pela maioria das funções celulares;
afeta a função e a proliferação tanto das células normais como das neoplásicas.
Finalidades da quimioterapia
Curativa - quando é usada com o objetivo de se conseguir o controle completo do tumor
Adjuvante - quando se segue à cirurgia curativa, tendo o objetivo de esterilizar células residuais
locais ou circulantes, diminuindo a incidência de metástases à distância.
Neoadjuvante ou prévia - quando indicada para se obter a redução parcial do tumor, visando a
permitir uma complementação terapêutica com a cirurgia e/ou radioterapia.
Paliativa - não tem finalidade curativa. Usada com a finalidade de melhorar a qualidade da
sobrevida do paciente.
Classificação dos antineoplásicos
Agentes alquilantes
São os que interferem principalmente na replicação do DNA.
Escola Info Jardins 26
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Exemplos: Mostardas nitrogenadas (Ciclofosfamida, clorambucila, ifosfamida, melfalano); Alquil
sulfonatos (Bussulfano); Nitrosouréias (Carmustina, fotemustina, lomustina, semustina,
estreptozocina); Etileniminas (Tiotepa); Triazenos (Dacarbazina, temozolomida).
Antimetabólitos
Inibem a reprodução celular pela interferência na produção de Proteínas.
Exemplos: Antagonista do folato (Metotrexato, ralitrexato); Análogo das purinas (Cladribina,
fludarabina, mercaptopurina, tioguanina); Análogos das pirimidinas (Citarabina, capecitabina,
fluorouracila, gencitabina); Compostos de platina (Carboplatina, cisplatina, oxaliplatina).
Antibióticos
São os fármacos antineoplásicos obtidos pela fermentação microbiana.
Exemplos: doxorrubicina, daunorrubicina, dactinomicina, epirrubicina, idarrubicina, mitomicina.
Produtos vegetais
Apresentam a ação de inibir a divisão celular na metástase.
Exemplos: Vincristina, vimblastina, vinorelbina, etopósido, tenipósido
Hormônios e análogos
Influenciam nos processos ligados à síntese de RNA e proteínas.
Exemplos: Esteróides adrenocorticais, Androgênios, Antiandrogênios, Estrógenos, Antiestrógenos e
Progestinas.
Outros medicamentos antineoplásicos diversos
Exemplos: Hidroxiuréia, Procarbazina, Hexametilamina, BCG intravesical, Extrato metanólico de
BCG, Imatinib, Fármacos imunomoduladores, Fatores do crescimento celular.
Locais de aplicação dos quimioterápicos
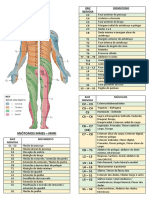
• Intramuscular: Injeção no músculo.
• Subcutânea: Injeção sob a pele.
• Intralesional: Injeção diretamente na área cancerosa.
• Intratecal: Injeção dentro do canal espinhal.
• Intravenosa: Injeção na veia.
• Uso tópico: Aplicada na pele.
• Via oral: Pílulas, cápsulas ou líquidos.
Escola Info Jardins 27
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Farmacologia dos antimicrobianos
Um antimicrobiano é uma substância que mata (microbicida) ou inibe o desenvolvimento
(microbiostáticos) demicro-organismos, como bactérias, fungos, vírus ou protozoários.
Constituem os bactericidas que interferem na síntese de peptidoglicanos que formam a parede
celular dos microrganismos, sendo que este grupo se subdivide em:
• Antibióticos beta-lactâmicos,
• Inibidores da beta-lactamase;
Penicilinas
As principais indicações da penicilina são: Infecções cutâneas, articulares, ósseas, vias urinárias;
sendo também freqüentemente utilizadas em casos de faringite, laringite, meningite, bronquite,
sífilis, gonorréia, endocardite.
São consideradas penicilinas naturais: Benzilpenicilina ou penicilina G; penicilina G procaína;
penicilina G benzatina; penicilina V .
A benzilpenicilina é usada nas formas livres de sais sódicos ou potássio.
A ampicilina e a amoxicilina são eficazes contra bactérias gram-negativas, sendo denominadas
penicilinas de espectro ampliado.
As reações alérgicas constituem os principais efeitos adversos do uso das penicilinas,
freqüentemente, a sensibilização é resultante do tratamento prévio com uma penicilina.
Cefalosporinas
As cefalosporinas apresentam maior atividade em geral contra bactérias gram-negativas em
comparação com os compostos do tipo da penicilina G, sendo consideradas como segunda escolha
para muitas infecções.
As principais indicações clínicas das cefalosporinas são: Pneumonia (causada por microrganismos
sensíveis; infecções das vias urinárias, principalmente na gravidez ou em pacientes que não
respondem a outros antibióticos); sinusite (como exemplo, o cefadroxil por via oral); infecção do
trato biliar; meningite, como a ceftriaxona (Rocefin) (Triaxin), e a cefotaxima (Claforan);
septicemia, por exemplo, a cefuroxima (Zinnat) (Zinacef).
Carbapanêmicos
Constituem os antibióticos beta-lactâmicos sintéticos que diferem das penicilinas na sua estrutura
química.
O antibiótico imipenem constitui o principal representante deste grupo, administrado por via
endovenosa, com atividade contra microrganismos gram-positivos e gram-negativos.
O imipenem são administrados unicamente por via parenteral, pois, não são completamente
absorvidos por via oral.
Os efeitos adversos do imipenem são: náuseas, vômitos, diarréia, e, em alta concentração, pode
provocar convulsões.
Outro exemplo de carbapanêmico comercializado é o meropenem (Meronem®).
Escola Info Jardins 28
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Inibidores da beta-lactamase
Alguns microrganismos provocam a destruição da atividade antibiótica, através da produção de
enzimas (beta-lactamases).
Os estafilococos são os principais produtores das enzimas beta-lactamases dentro do grupo das
bactérias gram-positivas (inativando principalmente as penicilinas).
Os principais representantes deste grupo de inibidores da beta-lactamase são: ácido clavulânico, o
sulbactam e o tazobactam.
Antibióticos que inibem a síntese da parede celular
Os principais antibióticos que inibem a síntese da parede celular são: a vancomicina (Vancocina®)
(Vancocid®); bacitracina (Nebacetin®) (Cicatrene®); polimixina B (Lidosporin®) (Otosynalar®)
(Elotin®); teicoplanina (Targocid®).
Antimicrobianos que interferem na síntese protéica
Aminoglicosídeos
Os principais aminoglicosídeos são: estreptomicina (o mais antigo do grupo); gentamicina,
amicacina, tobramicina, netilmicina, neomicina, espectinomicina.
Tetraciclinas
O mecanismo de ação das tetraciclinas, que são bacteriostáticas, consiste na ligação do fármaco
com estruturas do ribossoma inibindo a síntese de proteína pelo microorganismo.
Atualmente, as tetraciclinas são utilizadas no tratamento da Doença de Lyme, nas infecções por
clamídia e por riquétsias.
Os principais fármacos deste grupo são: tetraciclina, oxitetraciclina, doxiciclina, minociclina.
As tetraciclinas devem ser administradas antes das refeições, pois, a absorção é dificultada quando
administrada nas refeições, principalmente com a presença de leite e derivados, antiácidos,
preparações vitamínicas (contendo ferro), e catárticos.
Macrolídeos
Os principais macrolídeos são: Eritromicina, claritromicina, azitromicina, roxitromicina,
espiramicina, miocamicina, diritromicina.
Possuem espectro bacteriano semelhante aos das penicilinas, principalmente a eritromicina, sendo
freqüentemente o fármaco de escolha para pacientes alérgicos à penicilina.
Interações medicamentosas dos antibióticos com alimentos
Antibióticos que têm a absorção diminuída pela presença de alimentos
Exemplos: Azitromicina, penicilina V, estearato de eritromicina, fosfomicina, ampicilina,
norfloxacino, novobiocina, lincomicina, tetraciclina.
Antibióticos que não têm a absorção diminuída pela presença de alimentos
Exemplos: Amoxicilina, bacampicilina, cefalosporinas, estolato de eritromicina, clindamicina,
cloranfenicol, doxiciclina, minociclina, rifampicina.
Escola Info Jardins 29
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Vias de administração de drogas
O tempo de indução do efeito de uma dada substância caracteriza-se pelo período compreendido
entre a administração desta, por diferentes vias, e o surgimento de uma determinada alteração no
organismo. Os processos básicos responsáveis pela absorção, difusão, translocação, penetração em
membranas, distribuição e ligação a proteínas, influenciam o comportamento geral das moléculas
dos fármacos no organismo. Desta forma, exceto para a via endovenosa, a latência para o efeito de
uma substância administrada será sempre inversamente proporcional à sua absorção, que
compreende a passagem desta a partir de qualquer sistema corpóreo para a corrente circulatória,
seja esta sangüínea ou linfática.
Finalmente devemos lembrar que a escolha da via de administração não depende somente de
fatores farmacológicos e farmacocinéticos, mas também de fatores clínicos e tecnológicos, sendo
que a formulação medicamentosa condiciona muitas vezes a via de administração.
Os medicamentos injetáveis para administração por via parentérica chegam aos profissionais da
área de saúde nas mais diferentes formas farmacêuticas: soluções prontas, pós ou liofilizados
solúveis para reconstituir ou diluir com solventes, suspensões prontas, pós ou liofilizados
insolúveis para reconstituir ou diluir com um veículo, emulsões e líquidos concentrados para serem
diluídos antes da administração.
A sua preparação, reconstituição e diluição requerem o conhecimento das propriedades físico-
químicas das moléculas dos fármacos, dos excipientes, bem como dos veículos/solventes nos quais
vão ser diluídos, de forma a não comprometer a sua estabilidade.
Esses fatores são determinantes na segurança e na qualidade da administração do medicamento ao
paciente. Os medicamentos, de uma forma geral, são acompanhados de folhetos informativos sobre
apresentação, posologia e orientações particulares de administração, e estas instruções sempre
devem ser lidas antes de qualquer procedimento.
Principais vias de administração e eliminação de fármacos
Vias de administração: 1 = Oral ou retal; 2 = Endovenosa; 3 = Sub- cutânea ou intra-dermica; 4 = Intramuscular; 5 =
Inalação; 6 = Intratecal
Vias de eliminação: 7 = urina; 8 = Ar expirado; 9 = Leite, suor ; 10 = Fezes
Escola Info Jardins 30
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Via bucal, sublingual e translingual
Medicamentos administrados por meio da mucosa da boca exibem rapidamente seus efeitos,
porque entram diretamente na corrente sangüínea, ao mesmo tempo que não sofrem os efeitos
lesivos dos sucos gástricos e do metabolismo hepático.
A mucosa oral tem um epitélio fino e vasos sangüíneos abundantes, os quais promovem a rápida
absorção do medicamento, podendo aparecer no sangue do paciente dentro de 1 minuto, e alcançam
os níveis sangüíneos máximos entre 10 – 15 minutos, muito mais rápido que os medicamentos
ministrados pela via oral tradicional (engolidos).
É possível usar a mucosa oral para absorver medicamentos administrados pela via bucal (
medicamento entre a bochecha e os dentes), sublingual ( medicamento sob a língua, via muito
utilizada para medicamentos antianginosos como o dinitrato de isosorbida) ou translingual
(medicamento na superfície superior da língua).Essas vias também podem ser utilizadas caso o
paciente esteja incapacitado para ingerir, engolir ou esteja intubado. Além disso, os medicamentos
não sofrem o efeito da primeira passagem pelo fígado e não geram irritação no TGI. Por outro lado,
apenas os medicamentos que são altamente lipossolúveis podem ser administrados por essa via, e
as vezes podem irritar a mucosa oral.
Os medicamentos de sabor desagradável também são, obviamente, inadequados para a
administração por essa via.
Observações: É de fundamental importância alertar o paciente para não mastigar nem engolir esse
tipo de medicamento porque a deglutição pode diminuir a sua eficácia. A cada dose, devem ser
alternados os lados da boca para a absorção do medicamento, afim de evitar irritação da mucosa
oral, e se houver outros medicamentos a serem deglutidos ou ingeridos, deixar o uso desse para o
final.
Se o paciente for fumante deverá esperar o medicamento ser totalmente absorvido antes de fumar,
porque os efeitos vasoconstritores da nicotina diminuirão a velocidade de absorção do
medicamento.
Via oral e gástrica
A via de administração oral é um modo natural e familiar de introduzir os medicamentos no corpo
ao serem engolidos. É uma via segura, mais conveniente e menos dispendioso de administrar vários
medicamentos, sejam eles comprimidos, cápsulas ou líquidos. No caso de acidente por uma dose
excessiva, comumente pode ser feita uma diluição ou recuperação por lavagem ou vômito induzido.
Os pacientes que não conseguem deglutir, ou evidenciam nível alterado de consciência podem
receber os medicamentos diretamente dentro do estômago ou intestino delgado através de uma
sonda de alimentação. Nesse caso, esses medicamentos deverão estar sempre em forma líquida de
modo que possam passar facilmente pelo tubo, e quando for comprimido deverá ser esmagado e
diluído em água, da mesma forma que o conteúdo de cápsulas também deverão ser diluídos em
água.
Os medicamentos administrados por via oral ou gástrica são absorvidos pela corrente sangüínea
por meio da mucosa gástrica ou intestinal.
A via oral apresenta algumas desvantagens, tendo como exemplo a absorção variável da
substância, porque essa absorção está relacionada com alterações no pH do trato gastro-intestinal
(TGI).
Essa via também movimenta as substâncias através do fígado, onde um elaborado sistema
enzimático pode inativá-la antes que elas passem para a circulação sistêmica. Além disso, os
medicamentos orais não podem ser administrados na maioria das emergências por causa de sua
absorção imprevisível e relativamente lenta. Também podem irritar o TGI, descolorir os dentes ou
Escola Info Jardins 31
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
ter sabor desagradável, e podem ser acidentalmente aspirados quando o paciente exibe deglutição
problemática ou está agitado.
Observações: Alertar o paciente para não mastigar os comprimidos que não são destinados à
mastigação, especialmente aqueles que têm revestimento entérico.
Via retal e vaginal
Os medicamentos podem ser administrados no reto ou na vagina para produzir efeitos locais ou
sistêmicos. A administração retal desvia do TGI, e assim os medicamentos não são destruídos por
enzimas digestivas no estômago ou no intestino delgado. Essa via também desvia do sistema porta ,
evitando assim a biotransformação no fígado, e desta forma não irritam o TGI superior como pode
acontecer com alguns medicamentos orais.
Supositórios, pomadas e enemas medicamentosos são as formas mais comuns utilizadas pela via
retal .
Os medicamentos de uso vaginal estão disponíveis em muitas formas, como supositórios, cremes,
géis, pomadas e soluções. Essas preparações medicamentosas podem ser inseridas para tratar
infecções ( principalmente por Trichomonas vaginalis e candidíase) ou inflamações.
Essa via também é uma alternativa para evitar a concepção.
Os medicamentos destinados a serem utilizados por essa via podem ter como objetivo aliviar a dor
e a irritação local, controlar prurido local, reduzir a inflamação e a febre, aliviar cólicas e
flatulência, proporcionar broncodilatação, sedação, tranqüilidade e relaxamento, lubrificar, limpar
e estimular a defecação, matar bactérias, e aliviar náuseas e vômitos.
Observações: Evitar a absorção incompleta desses medicamentos atentando para que o paciente
fique por algum tempo deitado afim de não os expelir. Evitar o uso de absorventes internos nesta
ocasião. No caso de constipação intestinal é recomendável o uso de enema para que as fezes não
interfiram na absorção do medicamento.
Escola Info Jardins 32
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Vias parenterais
O termo parenteral provém do grego “para” (ao lado) e “enteros”(tubo digestivo), significando a
administração de medicamentos “ao lado do tubo digestivo” ou sem utilizar o trato
gastrointestinal. Esta via é indicada para administração de medicamentos a pacientes inconscientes,
com distúrbios gastrointestinais e nos pacientes impossibilitados de engolir. É indicada ainda
quando se espera uma ação mais rápida da droga, na administração de medicamentos que se tornam
ineficientes em contato com o suco digestivo.
A via parenteral consiste na administração de medicamentos injetáveis.
A via parentérica pode ser subdividida em diversas vias de administração, considerando-se como as
mais importantes, a subcutânea, intramuscular, endovenosa e intra-raquídea
Via intradérmica, subcutânea, intramuscular e endovenosa
A capacidade de injetar medicamentos na pele, no tecido subcutâneo, no músculo ou diretamente
na corrente circulatória é uma habilidade que deve ser exercitada com precisão e cuidado. Essas
vias de administração promovem o rápido início de ação do medicamento e níveis elevados de
concentração do mesmo no sangue do paciente, em parte porque eles desviam da clivagem que
pode acontecer no trato gastrointestinal (TGI) e no fígado.
Para preparar uma injeção, é preciso saber como escolher de maneira adequada a agulha, a seringa
apropriada para o medicamento a ser administrado, e a via de administração mais precisa. Para cada
via de administração existe um local adequado e técnicas compatíveis. Da mesma forma, a coleta
de material biológico destinado à análise bioquímica e patológica também deve obedecer alguns
parâmetros especiais para proporcionar a segurança do paciente e a qualidade da amostra.
Materiais e técnicas
Seringas
As seringas disponíveis no comércio são estéreis, atóxicas, livres de pirogenos e contém impresso
na embalagem a data de validade, o volume e as medidas da agulha. São produtos descartáveis e de
uso único.
Partes de uma seringa: êmbolo, corpo, manúbio e agulha. O espaço morto é o volume de líquido
que permanece na seringa e na agulha após o êmbolo ser totalmente pressionado.
Escola Info Jardins 33
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Tipos de seringa
Seringa padrão:Este tipo de seringa está disponível no comércio em diversas marcas e nos
tamanhos de 1, 3, 5, 10, 20, 25, 30, 35 e 50 mL, e podem vir ou não vir com as respectivas agulhas.
Apresentam algumas diversificações de modelo quanto ao êmbolo, que pode apresentar-se com a
extremidade reta ou côncava, e a extremidade de conecção (manúbio) da agulha que pode ser em
forma pontiaguda ou de rosca ( luer-lok = marca registrada)
Bico (luer-lok) de rosca
impede que a agulha se
desconecte
acidentalmente da
seringa
Êmbolo não se
desprende do cilindro
devido ao especial anel
de retenção.
Extremidade de conexão da
agulha em forma pontiaguda
Extremidade de conexão da
agulha centralizada
Extremidade de conexão da
agulha lateral ( este modelo é
de mais fácil manejo para
Seringa de insulina: Esta seringa apresenta uma injeções endovenosas
agulha 25 fixa e )não tem espaço morto. É
calibrada em unidades ( 100 unidades) em vez de mililitros, e só deve ser usada para a
administração de insulina. Atualmente, a seringa usada para administração de insulina pode ser a
seringa padrão de 1 ml, desde que seja observada a relação de volume e unidades.
Escola Info Jardins 34
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Seringa de Teste tuberculínico: É uma seringa com capacidade para 1 mL, apresentado agulha
removível que pode variar de medidas conforme a finalidade de uso, normalmente sendo de 13X3.8
ou 13X4.5 (26G 1/2) . Para injeção subcutânea escolher uma agulha com 1,5 a 2 cm de
comprimento e 23 a 25 G de diâmetro com bisel médio, e para injeções intradérmicas escolher uma
agulha com 1 a 1,5 cm de comprimento e 25 G de diâmetro, com bisel curto. Esta seringa também
pode ser utilizada para administração de pequenas doses em unidades de terapia intensiva de adulto
ou pediátrica e em laboratórios para administrações intra-peritoniais em animais de pequeno porte,
desde que a agulha seja maior, por exemplo 25X7; 25X8; 30X8 (21G 1/4).
Agulhas hipodérmicas: O tipo e tamanho de agulha também variam de acordo com o tipo de
administração. Existem diversos tamanhos de agulhas quanto ao comprimento, diâmetro ou calibre
e estilos de bisel .
Identificação de agulhas
Bisel
Bisel da agulha é esta extremidade “tipo fatiada” em angulo de 30 para facilitar a penetração,
confeccionada em aço cirúrgico inoxidável temperado.
Garrote e luvas: O garrote é um acessório auxiliar de látex que permite reter um volume maior de
sangue no vaso sangüíneo, ao laçar o braço, o pulso, ou perna, conforme a necessidade. O vaso fica
mais firme, não deslizando lateralmente no momento da introdução da agulha.
As luvas cirúrgicas são indispensáveis para qualquer tipo de procedimento ambulatorial, prevenindo
possíveis contaminações quer para o profissional da área de saúde ou para o paciente.
Escola Info Jardins 35
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Álcool, algodão e micropore:Para anti-ssepsia prévia ao procedimento de administração ou
retirada de sangue e curativo do local lesionado.
Coletor de material – descarpack - »Caixa coletora para lixo contaminado, material descartável e
objetos cortantes e perfurantes, com capacidade variada ( 3, 7, 13 L).
É confeccionada em papelão incinerável e resistente à perfuração, revestida internamente com
produto impermeabilizante que evita umidade e vazamento, ou saco plástico interno. Apresenta
alças externas para transporte fixa ao coletor, e tampa também fixa ao coletor, bocal com abertura
que facilita o descarte de material, uma linha que marca o limite máximo de enchimento, e tampa de
segurança com trava dupla. O descarpack possui um sistema de abertura e fechamento prático e
segurança ao manuseio. As instruções de uso e montagem estão impressas externamente.
Descrição Técnica
Contentor de bolso para uso pessoal do
médico, enfermagem ou socorrista.
Para uso em ambulâncias, ou para
colocação junto à cama do paciente, com
tampa, de fácil abertura por pressão que o
mantém permanentemente fechado.
-Composição: polipropileno.
Cuidados no preparo e administração
- Os procedimentos preparatórios para qualquer atividade clínica ou experimental são em parte
semelhantes, fazendo-se indispensável inicialmente, providenciar todo o material necessário de
forma que fique acessível no momento da manipulação.
- Observar com cuidado a prescrição médica.
- Verificar a coloração, clareza e a data de validade do medicamento.
- Uso obrigatório de luvas cirúrgicas.
- Todo o procedimento, incluindo técnica e equipamento devem estar estéreis.
- Após escolha da seringa apropriada, puxar o êmbolo, porque as vezes pode estar aderido ao
corpo da seringa e dificultar a aspiração do medicamento.
- A agulha adequada deverá ser adaptada na seringa com o bisel voltado para cima, no mesmo
sentido da graduação volumétrica da seringa, certificando-se que a mesma encontra-se
perfeitamente ajustada, para evitar que no momento da administração ou retirada do tecido
desconecte-se do corpo da seringa.
- Homogeneizar as soluções por inversões do frasco, sem bruscas agitações, evitando formação
de bolhas, e abrir de maneira adequada a ampola ou o frasco que contém o medicamento, não
esquecendo de fazer a assepsia no diafragma de borracha.
- Utilisar uma agulha só para retirada do medicamento do frasco, se for para múltiplas
administrações, evitando usar no paciente uma agulha romba que provoque o aumento da dor
no momento da administração. Injetar no frasco um volume de ar e após aspirar o medicamento
Escola Info Jardins 36
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
em quantidade levemente superior ao da dose a ser administrada, porque a solução deverá
ocupar o espaço morto da seringa e da agulha.
- Trocar a agulha se for o caso e posicionar a seringa no sentido vertical mantendo a agulha para
cima, promovendo leves pancadinhas na seringa com o dedo mediano ou indicador para
desalojar as bolhas de ar do líquido e das paredes da seringa, injetando-o para fora e ajustando
o volume da dose do medicamento.
- Encapsular a agulha com cuidado para não contaminar e descansar a seringa sobre a mesa
auxiliar enquanto o paciente é preparado.
- O paciente deverá estar confortavelmente sentado, levemente reclinado para trás e com as costas
apoiadas na cadeira, evitando que no caso de sentir vertigens com possível desmaio, venha a
cair durante a administração ou retirada de sangue.
- O braço deverá estar em posição horizontal e completamente estendido sobre o apoio da mesa
auxiliar. Ao garrotear o braço, o pulso ou perna, já ter ao lado o algodão embebido em álcool
para assepsia da pele, e a bandagem para curativo posterior.
- Não administrar injeções em locais inflamados, edemasiados ou irritados, ou em locais com
marcas ou manchas de nascença, tecido cicatricial ou outras lesões.
- Não administrar injeções dentro de um raio de 5 cm de cicatrizes, equimoses ou da região
umbilical.
- A antissepsia com compressa de álcool deverá ser iniciada no centro do local, fazendo um
movimento unidirecional para fora, e deixando secar livremente.
- No momento da introdução da agulha no local apropriado, observar a angulação sugerida
entre a agulha e o local da administração, conforme o caso.
- Não colocar o dedo sobre o êmbolo da seringa antes que a agulha já esteja introduzida no local
adequado, pois poderá haver perda de medicamento.
- Após administração ou retirada de sangue, fazer um curativo com micropore.
- Descartar a seringa usada juntamente com a agulha desencapada no DESCARPACK.
Observação: Jamais reencapar a agulha após o uso, evitando possíveis acidentes de
perfuração da luva e contaminações ocasionais.
Administração intradermica
Na administração intradérmica (ID) uma pequena quantidade de líquido (em geral 0,5 mL ou
menos) é injetada dentro das camadas externas da pele e nesse procedimento a substância sofre
pouca absorção sistêmica.
Essa via normalmente é utilizada para fornecer substâncias em testes de alergia e tuberculose.
Também poderá ser utilizada para ministrar um anestésico local, como a lidocaína, antes que o
paciente sofra um pequeno procedimento cirúrgico ambulatorial ou punção venosa.
O local mais apropriado para a injeção ID é a parte ventral do antebraço, por ser facilmente
acessada e relativamente sem pêlos. Para o teste alérgico extenso, poderá ser requerido a parte
superior das costas, parte superior do tórax e dos braços. Essas áreas são geralmente pouco
pigmentadas, exibem uma fina camada de queratina e são relativamente desprovidas de pêlos.
Escola Info Jardins 37
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
- Observar procedimentos gerais.
- Escolher o local da injeção.
- Para usar a parte ventral do antebraço, o paciente deve estar sentado, com o braço estendido e
apoiado.
- Usar uma compressa com álcool para fazer a assepsia do local em uma área dois ou três dedos
distal ao espaço antecubital. Certifique-se que o espaço seja livre de pêlos e manchas . Deixe a
pele secar ao ar.
- Enquanto segura o antebraço do paciente com a sua mão não dominante, estique a pele.
- Com a mão dominante, segure a seringa de modo que a agulha faça um ângulo de 10 a 15 graus
com o braço do paciente, com o bisel da agulha voltado para cima. Segurar a seringa com o
dedo polegar e o indicador, mantendo os outros dedos por baixo da seringa e apoiados no braço
do paciente para obter maior estabilidade e firmeza.
- Introduzir a agulha por cerca de 3 mm abaixo da epiderme até a ponta do bisel estar toda sob a
pele.
- Injetar suavemente o antígeno ( soro fisiológico – nas aulas práticas) e perceber a formação de
uma pápula, conforme figura acima.
- Retire a agulha no mesmo ângulo em que foi inserida.
- Faça um círculo com caneta marcadora rotulando o local do teste, de maneira a rastear a
resposta posteriormente.
- Não friccione o local depois da administração de uma injeção ID, pode haver perda do antígeno
pelo orifício da pele provocado pela agulha .
- Descartar seringa com agulha desencapada no descarpack.
Administração subcutânea
Na administração subcutânea ( SC) é injetada uma pequena quantidade de medicamento líquido
( em geral de 0,5 a 2 mL) no tecido subcutâneo abaixo da pele do paciente. A partir daí, o
medicamento é absorvido lentamente para dentro dos capilares próximos. Em conseqüência, uma
dose de medicamento concentrado pode ter uma duração de ação mais longa do que aquelas por
outras vias de injeção. Além disso, a injeção SC provoca pouco trauma tecidual e oferece pouco
risco de atingir vasos sangüíneos e nervos. Em geral, a heparina e a insulina são fornecidas por
injeção SC. Entretanto esse tipo de administração está contra-indicado nas áreas que estejam
inflamadas, edemaciadas, cicatrizadas ou cobertas por uma mancha, marca de nascença ou outra
lesão. Também pode estar contra-indicado nos pacientes com coagulação comprometida.
- Observar procedimentos gerais.
- Escolher um local apropriado para a injeção. No caso de insulina poderá ser os braços, o
abdome, as coxas ou as nádegas do paciente. Para heparina, utilizar a parte inferior do abdome.
- Com a mão não-dominante, segurar a pele ao redor do local da injeção e elevar firmemente o
tecido subcutâneo para formar uma dobra adiposa de 2,5 cm ( 1,25 para heparina).
- Com a mão dominante, introduzir a agulha de maneira rápida , firme mas suave, em um ângulo
de 45 a 90 graus com a superfície cutânea, dependendo do comprimento da agulha e da
quantidade de tecido subcutâneo presente.
Escola Info Jardins 38
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
- Quando o paciente tem peso médio, o tecido subcutâneo pode ser alcançado com uma agulha de
1,25 cm inserindo-a num ângulo de 90 . Quando o paciente é magro ou é uma criança, pode ser
usada uma agulha de 1,5 cm inserindo-a num ângulo de 45 .
- Quando houver a necessidade de injeções SC repetidas, como ocorre com a insulina, fazer um
rodízio dos locais de injeção.
- No momento da introdução da agulha, no caso da insulina, não há necessidade de arpirar sangue,
e no caso da heparina isso pode causar um hematoma, também fazendo-se desnecessário.
- Não massagear o local após administração SC.
- Descartar seringa com agulha desencapada no descarpack.
Administração intramuscular
Uma injeção intramuscular (IM) deposita o medicamento profundamente no tecido muscular, o
qual é ricamente irrigado pelo sangue. Em conseqüência disso, o medicamento injetado
movimenta-se rapidamente para dentro da circulação sistêmica. Além disso, a injeção IM desvia-se
das enzimas digestivas degradantes, provoca relativamente pouca dor ( porque o tecido muscular
contém poucos nervos sensoriais) e permite o aporte de um volume relativamente grande de
medicamento. A dose usual é de 3 mL ou menos, mas pode ser administrado até 5 mL em um
músculo de grande porte. As crianças, os idosos e as pessoas magras podem tolerar menos de 2 mL.
- Observar procedimentos gerais.
- Escolher uma seringa de 3 a 5 mL, uma agulha de 20 a 25 ( calibre menor para um medicamento
mais viscoso) e cerca de 2,5 a 7,5 cm de comprimento, dependendo o lugar utilizado e da
quantidade de tecido adiposo presente.
- Quando o paciente é adulto ou criança acima de 3 anos de idade que pode caminhar, considerar o
uso dos músculos glúteos dorsal e ventral, vasto lateral ou deltóide. Para pessoas que tenham
mais adiposidade em torno do quadril, abdome e coxas, considerar o vasto lateral ou a área
ventro glútea ( glúteos médio e mínimo, mas não o glúteo máximo)
- Quando o paciente é latente ou criança com menos de 3 anos ( ou criança que não caminhou
pelo menos durante 1 ano), considerar o músculo vasto lateral ou reto femoral.
- Fazer o paciente relaxar o músculo que irá receber a injeção. Um músculo tenso aumenta a a dor
e o sangramento.
Escola Info Jardins 39
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
- Com o polegar e o dedo indicador da mão não-dominante, esticar delicadamente a pele no local
da injeção.
- Posicionar a seringa em um ângulo de 90 com a superfície cutânea, com a agulha afastada a
alguns centímetros da pele, introduzir rapidamente, com firmeza e segurança a agulha no
músculo.
- Segurar a seringa com a mão não-dominate enquanto utilizar a mão dominante para aspirar o
sangue. Quando aparecer sangue na seringa é porque a agulha está num vaso sangüíneo. Retirar,
descartar e preparar outra injeção com nova seringa e medicamento fresco.
- Injetar o medicamento lentamente e de forma contínua no músculo, sentindo pouca ou nenhuma
resistência.
- Quando o volume do medicamento for mais de 5ml, dividir entre dois locais diferentes.
- Com delicadeza retirar a agulha num ângulo de 90.
- Cobrir o local da injeção com compressa de álcool, aplicando leve pressão. Os pacientes mais
idosos apresentam risco mais elevado para formação de hematoma e podem precisar de pressão
direta sobre o local de punção durante um intervalo de tempo mais longo que o habitual.
- Cobrir o local com bandagem.
Injeção Dorsoglútea
Dividir a nádega em quadrantes e injetar no quadrante superior externo
Cerca 5 cm abaixo da crista ilíaca.
Escola Info Jardins 40
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Injeção Ventroglútea
– Coloque a palma da mão sobre o grande trocânter do fêmur. Afaste os dedos indicador e médio
da espinha ilíaca ântero-superior até o máximo possível ao longo da crista ilíaca.
Introduzir a agulha num ângulo de 90 com o músculo.
Para uma criança com mais de 3 anos de idade e que caminha há no mínimo 1 ano pode ser usado o
músculo dorsoglúteo ou o ventroglúteo.
Esses vasos são relativamente isentos de vasos sangüíneos e de nervos importantes.
Injeção no Deltóide
- Introduzir a agulha a 2,5 – 5 cm ou dois a três dedos abaixo do processo acromial, num ângulo
de 90 com o músculo, ou levemente angulado no sentido do processo.
Injeções no vasto lateral e no reto femoral
– Para uma criança com menos de 3 anos de idade, é comum utilizar o músculo vasto lateral ou o
reto femoral para injeções IM por constituirem a maior massa muscular nessa faixa etária e
possuindo poucos vasos sangüíneos e nervos.
Escola Info Jardins 41
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Administração intravenosa
A via venosa de administração de medicamento exige maior aptidão, conhecimento e prática
profissional, pelos riscos que podem oferecer ao paciente. Essa via oferece um início de ação
quase imediato, completa disponibilidade do medicamento, controle restrito sobre a quantidade
ministrada e o nível mantido no sangue do paciente. Favorece o uso de medicamentos que são
prejudicados pelo suco gástrico, que são mal absorvidos pelo TGI ou que são dolorosos ou
irritativos quando administrados por injeção IM ou SC.
A concentração máxima eficaz que chega aos tecidos depende fundamentalmente da rapidez da
injeção e as administrações por essa via evitam as incertezas da absorção por outras vias e locais. É
fundamentalmente indispensável compreender as indicações, os usos, as ações e os efeitos
adversos do medicamento prescrito.
A quantidade de solução a injetar pode ser muito variável, sendo correntes volumes de 1 a 1000 mL
ou mesmo superiores. A administração endovenosa de grandes volumes de soluções aquosas,
designa-se como venóclise, ou perfusão endovenosa. Por essa via apenas se administram
preparações aquosas, maioritariamente sob a forma de solução, e em menor grau, suspensões
aquosas ou emulsões de óleo em água.
Os medicamentos destinados a administração por via endovenosa devem ser isotônicos, isentos de
pirogênios e possuir um pH neutro ( 6,0 – 7,5) .
São administrados por essa via substâncias como sais orgânicos solúveis, eletrólitos e substâncias
com propriedades osmóticas (soluções hipertônicas, hipotônicas e isotônicas).
Isotônica= osmolaridade igual ao do sangue (Ex: SG 5% e SF 0,9%)
Hipertônica= osmolaridade maior que a do sangue (Ex: glicose a 50%)
Hipotônica= osmolaridade menor que a do sangue.
As mais freqüentemente prescritas são:
Solução glicosada ou soro glicosado (SG 5% e SG 10%) e ampolas de glicose a 50%.
Solução de cloreto de sódio ou soro fisiológico- SF 0,9%.
Solução de glicose e cloreto de sódio ou soro glicofisiológico (SGF).
Solução de manitol a 10% e 20%.
Solução de bicarbonato de sódio a 3% e 10%.
Solução de Ringer simples.
Solução de Ringer lactato.
Locais de Aplicação Usuais:
Veias do Braço
Veias do dorso da mão
Veia do Pé
Escola Info Jardins 42
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
- Monitorar cuidadosamente o local para a administração ou retirada de sangue, normalmente é
usada a veia basílica, por ser superficial, facilmente localizável e estar em ligação com outras
grandes veias do braço.
- Preparar o medicamento de acordo com a recomendação da prescrição ou do fabricante.
- Com o braço garroteado e apoiado sobre mesa auxiliar, sentir pelo tato das pontas dos dedos a
pulsação do vaso, de maneira a identificar a melhor veia para puncionar.
- Estender a pele do braço do paciente com os dedos da mão não-dominante, segurando a seringa
com os dedos polegar e indicador da mão dominante de maneira a ter os demais dedos sob a
seringa e apoiados no braço do paciente para dar firmeza e segurança no momento de puncionar.
- Com os dedos polegar e indicador movimentar a seringa posicionando num ângulo de 45 com
o braço e no sentido longitudinal da localização da veia., introduzindo a agulha com firmeza e
continuidade para perfurar o tecido até introduzir toda a ponta do bisel da agulha.
- Descer a seringa para 30 e penetrar mais profundamente na veia.
- Neste momento o sangue fluirá para a seringa, então com a mão não-dominante soltar o garrote
e puxar o êmbolo da seringa com a mão dominante até obter o volume de sangue necessário, ou
injetar o medicamento, quando for o caso.
- Retirar a seringa rápida e delicadamente, já tendo na mão não-dominante a compressa de álcool.
- Pressionar o vaso perfurado por alguns segundos e colocar uma bandagem.
- Descartar seringa com agulha desencapada no descarpack
Reações adversas e erros de medicação
Para a consecução de uma farmacoterapia eficaz e segura, a observação de algumas premissas é
essencial. Uma delas sem dúvida diz respeito à importância da utilização racional dos
medicamentos.
As múltiplas ações que facultam a utilização racional dos medicamentos devem ser exercidas pelos
profissionais de saúde, pelos pacientes e seus cuidadores, e pelos demais profissionais que de
alguma forma tenham contato com medicamentos e insumos farmacêuticos.
Dentro desta filosofia, encontramos meios de muitas vezes prever, evitar e manejar as reações
adversas e os erros de medicação.
As reações adversas, segundo a Organização Mundial de Saúde, são acontecimentos nocivos e não
intencionais que ocorrem com o uso de um medicamento em doses recomendadas normalmente
para a profilaxia, o diagnóstico e o tratamento de uma doença.
É certo que nem toda reação adversa pode ser previsível, tais são as intolerâncias, as alergias e as
idiossincrasias. Contudo, algumas características do pacientes (tais como a idade, sexo e raça), bem
como as características e o conhecimento do mecanismo farmacocinético e farmacodinâmico dos
medicamentos nos fornecem informações seguras que contribuem sobremaneira para a detecção e,
em algumas vezes, até mesmo para prevenção das reações adversas.
Escola Info Jardins 43
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Por outro lado, o erro de medicação pode ser definido como qualquer evento evitável que, de fato
ou potencialmente, pode levar ao uso inadequado do medicamento.
Neste contexto, pode-se citar como exemplo de erro de medicação a administração do fármaco em
horários incorretos; a falta de administração do fármaco; a administração de doses incorretas; a
administração de medicamentos não indicados para o tratamento da doença em questão; e o erro na
via de administração adotada.
Diferentemente da grande maioria das reações adversas, o erro de medicação é previsível e pode ser
evitado, pois é fruto do uso incorreto do medicamento.
Os erros decorrem de múltiplas causas, sendo as mais prevalentes a má qualidade das prescrições; a
comunicação ineficiente entre os profissionais de saúde, e entre estes e o paciente; a insuficiência na
disseminação das informações sobre os medicamentos; a falta de atenção pelos profissionais; o
excesso e as más condições de trabalho; e a falta ou o descumprimento de protocolos preconizados.
Desta maneira, seja para o manejo e prevenção de reações adversas as medicações (RAM) , seja
para a erradicação dos erros de medicação, é de suma importância a melhoria do sistema de
disseminação de conhecimentos sobre drogas, sua prescrição e sua administração. Para contribuir
com a redução de erros deve-se atentar as regras dos 9 certos para as boas práticas.
1) PACIENTE CERTO (Conferir nome e sobrenome do cliente solicitando ao mesmo que diga
seu nome e verificar o número de quarto e leito.)
2) MEDICAMENTO CERTO (Antes de preparar a medicação certificar-se mediante a prescrição
qual é o medicamento, e conferir lendo, mais de uma vez, o rótulo do mesmo.)
3) DOSE CERTA (Antes de preparar de administrar a medicação certificar-se da dose na
prescrição, lendo mais de uma vez e comparando com o preparado.)
4) VIA CERTA (Antes de aplicar a medicação, certificar-se da via mediante prescrição, lendo mais
de uma vez e só então aplicar.)
5) HORA CERTA (Aplicar no horário previsto na prescrição, e no espaço de tempo de terminado,
6/6h, 8/8h,..., atenção especial à administração de antibióticos.)
6) TEMPO CERTO (Na aplicação da medicação, respeitar o tempo previsto na prescrição, por
exemplo, se for em 30 minutos, ou em quatro horas, controlar adequadamente o gotejamento ou
programar corretamente as bombas de infusão contínua ou bombas de seringa, controlando, dessa
forma, a infusão conforme prescrição.)
7) VALIDADE CERTA (Antes de preparar a medicação sempre conferir a data de validade, nunca
aplicar medicação vencida. Estabelecer uma rotina de verificação e controle de validade nos setores,
em parceria com a farmácia.)
8) ABORDAGEM CERTA (Antes de administrar o medicamento deve-se esclarecer ao paciente
qualquer dúvida existente referente ao mesmo e deve-se levar em consideração o direito de recusa
do medicamento, pelo cliente. O primeiro passo sempre é dizer ao paciente qual medicação será
administrada, qual é a via, principal ação do medicamento e como será feita a administração,
sobretudo, medicações que hajam colaboração e ação do cliente como as sublinguais a explicação
deve ser dada. Fale sempre de maneira clara e objetiva e esclareça o cliente.)
9) REGISTRO CERTO (Após aplicar a medicação registrar no prontuário checando com rubrica e
ainda anotando queixas, suspensão ou não aceitação de medicação.)
Escola Info Jardins 44
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Cálculos e administração de drogas
INTRODUÇÃO
É fundamental que a equipe de Enfermagem tenham bom conhecimento dos princípios básicos de
matemática, uma vez que qualquer erro de cálculo pode ser extremamente prejudicial;
Um erro de cálculo da dose máxima (maior quantidade de medicamento capaz de produzir ação
terapêutica sem causar efeito tóxico) pode ser letal;
Saber as fórmulas a serem utilizadas no preparo das doses medicamentosas é condição prioritária
para que o cliente receba a dosagem certa e se produza o efeito esperado;
Durante a prática de administrar medicamentos, o pessoal de enfermagem deve estar atento ao
tempo de infusão, as dosagens adequadas e às reações esperadas.
Atualmente, qualquer programa de computador poderá calcular seguramente o que o cliente deve
receber de acordo com a prescrição médica. No entanto, nem todas as instituições são equipadas
com essa tecnologia, o que obriga a enfermagem a fazer as contas para ofertar corretamente a
dosagem que o cliente deve receber;
- Dose: quantidade de medicamento introduzido no organismo a fim de produzir efeito terapêutico.
-Dose máxima: maior quantidade de medicamento capaz de produzir ação terapêutica sem ser
acompanhada de sintomas tóxicos.
-Dose tóxica: quantidade que ultrapassa a dose máxima e pode causar conseqüências graves; a
morte é evitada se a pessoa for socorrida a tempo.
- Dose letal: quantidade de medicamento que causa morte.
-Dose de manutenção: quantidade que mantém o nível de concentração do medicamento no
sangue.
Conceitos
Devido à variedade de nomenclaturas utilizadas no estudo dos cálculos, preparo e administração de
fármacos, faz-se necessária o conhecimento de alguns conceitos básicos:
Solução: mistura homogênea composta de soluto e solvente, sendo o solvente a porção
líquida da solução e o soluto a porção sólida;
Concentração: é a relação entre a quantidade de soluto e solvente, ou seja, entre a massa do
soluto e o volume do solvente. Ex: g/l, g/cm³;
Segundo a sua concentração, isto é, sua osmolaridade (número de partículas do soluto dissolvidas
no solvente) as soluções podem ser classificadas em :
-Isotônica (250 a 375 mOsm/l): é uma solução com concentração igual ou mais próxima possível à
concentração do sangue. Ex: SF 0,9%, SG 5%, RL;
-Hipertônica (maior que 375 mOsm/l): é uma solução com concentração maior que a concentração
do sangue. Ex: SG 10%, Manitol 10%;
Escola Info Jardins 45
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
-Hipotônica (menor que 250 mOsm/l): é uma solução com concentração menor que a
concentração do sangue Ex: Nacl 0,45%;
Suspensão: formada por dois componentes, mas não é homogênea e sim heterogênea. Isso
quer dizer que após a centrifugação ou repouso é possível separar os componentes, o que
não ocorre com a solução;
Proporção: é uma forma de expressar a concentração, e consiste na relação entre soluto e
solvente expressa em “partes”. Ex: 1:40.000 – 1 g de soluto para 40000 ml de solvente;
Porcentagem: é uma outra forma de expressar a concentração. O termo por cento (%)
significa centésimos. Um percentual é uma fração cujo numerador é expresso e o
denominador é 100. Ex: 5%- 5g de soluto em 100 ml de solvente.
Compreendendo as medidas
O sistema métrico decimal é de muita importância para o cálculo e preparo das drogas e soluções.
Ao preparar a medicação é necessário confirmar a unidade de medida.
As unidades de medidas podem ser representadas de modos diferentes, de acordo com o fator de
mensuração: peso, volume ou comprimento;
Unidade básica de peso
-Kg (quilograma)
- Mg (miligrama)
-G(grama)
-Mcg (micrograma)
1 Kg = 1000 g= 1.000.000 mg
1g= 1000mg 1mg= 1000 mcg
Unidade básica de volume
L (litro) 1l= 1000ml
1ml= 20 gts 1gt=3mcgts
EXEMPLOS:
5g= 5000mg 1,5l= 1500ml 5000ml=5l
1500mg=1,5g 200ml=0,2l
Medidas caseiras
1 colher (café)- 3 ml
1 colher (chá)- 4 ml
1 colher (sobremesa)- 10 ml
1 colher (sopa)- 15 ml
1 xícara de chá- 180 ml
1 copo americano- 250 ml
Escola Info Jardins 46
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Cálculo de Gotejamento
Para calcular o ritmo do fluxo do soro a ser administrado em um determinado período de tempo,
deve-se considerar o tipo de equipo (macro ou microgotas), a quantidade soro, e o número de horas
ou minutos desejados para a administração da solução .
Não podemos esquecer que:
1 litro equivale a 1000 mililitros;
½ hora ou 30 minutos equivalem a 0,5 horas;
Se o tempo prescrito for dado em horas devemos usar as seguintes fórmulas:
Se for usado equipo de microgotas:
V
T
(o volume dividido pelo tempo, neste caso o número de horas).
Se for usado equipo de macrogotas:
V
Tx3
(o volume dividido pelo tempo multiplicado por três, multiplica-se primeiro o número de horas por
3 para depois dividir o volume por esse número que deu).
Exemplo: Foram prescritos 500 ml de SF 0,9% para correr em 6 horas. Vamos calcular em micro e
macrogotas o gotejamento deste soro. O resultado vai sempre ser gotas ou microgotas/ min
Microgotas
Qual é o meu volume? 500 ml
Qual é o tempo prescrito? 6 horas Escolher a fórmula Microgotas:
V 500 ~
= = 83,3333 83 microgotas/ min
T 6 =
500(volume)/6 (horas) = 83,3333, então foram prescritos: 83 microgotas/min
Macrogotas
Qual é o volume? 500 ml
Qual é o tempo prescrito? 6 horas Escolher a fórmula Macrogotas:
V 500 500 ~
= = 27,7777 28 gotas/ min
Tx3 6x3 18 =
500(volume)/6 (horas) x 3 = 500 (volume) / 18 = 27,7777, então foram prescrito: 28 gotas/ min.
Escola Info Jardins 47
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Se o tempo prescrito for dado em minutos devemos usar as seguintes fórmulas:
Se for usado equipo de microgotas:
V x 60
T
(o volume multiplicado por 60 e o resultado disto dividido pelo tempo, que neste caso foi dado em
minutos).
Se for usado equipo de macrogotas:
V x 20
T
(o volume multiplicado por 20 e o resultado disto dividido pelo tempo, que neste caso foi dado em
minutos).
Exemplo: Foram prescritos 500 ml de SF 0,9% para correr em 30 minutos. Vamos calcular em
micro e macrogotas o gotejamento deste soro. O resultado vai sempre ser gotas ou microgotas/ min
Microgotas
Qual é o meu volume? 500 ml
Qual é o tempo prescrito? 30 minutos Escolher a fórmula Microgotas:
Vx60 500x60 30000
= = = 1000 microgotas/ min
T 30 30
500(volume) x 60/ 30(minutos) = 1000, então foram prescritos: 1000 microgotas/min
Macrogotas
Qual é o volume? 500 ml
Qual é o tempo prescrito? 30 minutos Escolher a fórmula Macrogotas:
Vx20 500x20 10000 ~
= = 333,333 333 gotas/ min
T 30 30 =
500(volume) x 20/30 (minutos) = 10000 / 30 = 333,333, então foram prescrito: 333 gotas/ min.
Escola Info Jardins 48
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Cálculo de Diluição ( Regra de três)
Regra de três
O cálculo da medicação pode ser resolvido, na maioria das situações, através da utilização
da regra de 3. Essa regra nos ajuda a descobrir o valor de uma determinada grandeza que
está incógnita;
As grandezas proporcionais de termos devem ser alinhados e o raciocínio lógico deverá ser
encaminhado para se descobrir uma incógnita por vez;
A disposição dos elementos deve ser da seguinte forma:
1ª linha- colocar a informação
2ª linha- coloca a pergunta
Quando é prescrita uma medicação sólida, ou seja, em pó, é preciso que diluamos antes de
administrar.
Na clinica podemos ter várias medicações que estão em pó e teremos que diluir no próprio solvente
que vem junto com a medicação ou água destilada (AD), OU SF 0,9%, etc.
Foi prescrito 250 mg de cefalexina. Temos na clínica ampolas de 500 mg.
Inicialmente nós vamos diluir essa medicação em um solvente. Neste caso vou usar uma ampola de
10 ml de AD.
500 mg (é o que tem na minha ampola na clínica) em 10 ml de AD. = Quer dizer que nessa
solução que eu fiz tem 500 mg em 10 ml, certo? Mas foram prescritos somente 250 mg, então,
quanto dessa solução terei que utilizar?
500 mg 10 ml
Isso é uma regra de três: vou multiplicar em cruz. Ou
250 mg X
seja, 500 x X será igual a 250 x 10.
500 x X = 250 x 10 500X = 2500
X = 2500
X = 5 ml
500
Então: Terei que usar 5 ml da solução que foi preparada.
Se depois essa solução for correr em soro, é só acrescentar o volume achado no volume do soro e
fazer o cálculo de gotejamento. Ex: O volume que achamos (5 ml), mais o volume do soro prescrito,
por exemplo 500 ml de SF 0,9 % para correr em 4 horas com um equipo de microgotas, o volume
total vai ser 505 ml, depois é só aplicar uma das fórmulas de gotejamento.
V 505 ~
= = 126,25 126 microgotas/ min
T 4 =
Escola Info Jardins 49
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Cálculo de Rediluição
Quando é prescrita uma medicação que já está diluída, mas sua quantidade é muito pequena em
relação ao que o frasco apresenta. É preciso acrescentar mais solvente.
Na clinica podemos ter várias medicações que já estão diluídas, mas teremos que acrescentar mais
do próprio solvente que vem junto com a medicação ou água destilada (AD), OU SF 0,9%, etc.
Foi prescrito 20 mg de clindamicina. Temos na clínica ampolas de 300 mg/2ml.
Inicialmente nós vamos rediluir essa medicação em um solvente. Neste caso vou usar uma ampola
de 10 ml de AD.
300 mg em 2 ml de solvente (é o que tem na minha ampola na clínica) em 10 ml de AD. = Quer
dizer que nessa solução que eu fiz tem 300 mg em 12 ml, certo? Mas foram prescritos somente 20
mg, então, quanto dessa solução terei que utilizar?
2ml da solução + 10 ml de
Agora, em 12 ml da solução tem os mesmos 300 mg.
AD
300 mg 12 ml
Isso é uma regra de três: vou multiplicar em cruz. Ou
20 mg X
seja, 300 x X será igual a 20 x 12.
300 x X = 20 x 12 300X = 240
X = 240
X = 0,8 ml
300
Então: Terei que usar 0,8 ml da solução que foi preparada.
Escola Info Jardins 50
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Cálculo de Transformação de soro
Quando é prescrito um soro cuja concentração é diferente da que usualmente já tem preparada na
unidade precisamos acrescentar mais soluto no mesmo.
Na clinica podemos ter os soros mais usados, que são, a glicose a 5%, e o Nacl a 0,9% e ampolas
com maior concentração, como por exemplo a ampola a 50%, que tem 10 ml. Precisamos então
preparar a solução de maior concentração com essas ampolas.
Foi prescrito um soro de glicose à 10% de 500 ml. Temos na clínica um soro de 500 ml à 5% e
ampolas de 10 ml à 50%.
1º Passo: Saber quantas gramas de glicose tenho nesse soro de 500 ml à 5% que já tenho na minha
unidade. A porcentagem significa que a cada 100 ml tenho 5 gramas de glicose, por isso que é 5 por
cento, mas se meu soro tem 500 ml quantos gramas de glicose tenho então?
5 g 100 ml
Isso é uma regra de três: vou multiplicar em cruz. Ou
X g 500 ml
seja, 100 x X será igual a 500 x 5.
100 x X = 500 x 5 100X = 2500
X = 2500
X = 25 g
100
Então no soro de 500 ml à 5% eu tenho 25 g de glicose.
2º Passo: Saber quantas gramas de glicose tenho nesse soro de 500 ml à 10% que foi prescrito. A
porcentagem significa que a cada 100 ml tenho 10 gramas de glicose, por isso que é 10 por cento,
mas se meu soro tem 500 ml quantos gramas de glicose tenho então?
10 g 100 ml
Isso é uma regra de três: vou multiplicar em cruz. Ou
X g 500 ml
seja, 100 x X será igual a 500 x 10.
100 x X = 500 x 10 100X = 5000
X = 5000
X = 50 g
100
Então no soro de 500 ml à 10% eu tenho 50 g de glicose.
3º Passo: Saber quantas gramas de glicose eu vou precisar acrescentar no meu soro de glicose à 5%,
já que é este que eu tenho na minha unidade. E para isso é só saber quantos gramas de glicose foram
prescritos, no 2º passo eu descobri, certo? Foram prescritos 50g de glicose. Se no soro da minha
unidade já tem 25 gramas (descobri no 1º passo) quantos faltam para chegar no prescrito:
50 gramas (prescrito) – 25
gramas (porque eu já tenho
50 – 25 = 25 gramas de glicose
no meu soro da unidade)
Escola Info Jardins 51
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
4º Passo: Saber quantas gramas de glicose tenho em cada ampola de 10 ml à 50% que já tenho na
minha unidade. A porcentagem significa que a cada 100 ml tenho 50 gramas de glicose, por isso
que é 50 por cento, mas se minha ampola tem 10 ml quantos gramas de glicose tenho então?
50 g 100 ml
Isso é uma regra de três: vou multiplicar em cruz. Ou
X g 10 ml
seja, 100 x X será igual a 50 x 10.
100 x X = 50 x 10 100X = 500
X = 500
X=5g
100
Então na ampola de 10 ml à 50% eu tenho 5 g de glicose.
5º Passo: Saber quantas ampolas de glicose eu vou precisar acrescentar no meu soro de glicose à
5%, já que é este que eu tenho na minha unidade. E para isso é só saber de quantas ampolas eu vou
precisar para chegar no soro que foi prescrito. No 3º passo eu descobri que vou precisar de 25
gramas, certo? E em cada ampola eu descobri que tem 5 gramas, certo?
5 gramas 1 ampola
5 x X = 25 x 1
25 gramas X
5X = 25 X = 5 ampolas
E quantos ml tem em cada ampola? 10 ml, certo? Se foram necessários 5 ampolas, então o volume é
50 ml a mais, certo? Agora temos que desprezar 50 ml do soro à 5% para acrescentar essas 5
ampolas.
Reposição do volume desprezado
Calcular a quantidade de solução que se perdeu quando desprezado o soro (disponivel)
5 % = 5 g ---------------- 100 ml
x ----------------- 50 ml
100 . x = 50 . 5
100 x = 250
x = 250
100
x = 2,5 g
Perdemos 2,5g de glicose com a retirada dos 50 ml .
6º passo: calcular a quantidade necessária para repor o que se perdeu (utilizando o resultado do 5º
passo).
50 % = 50 g ---------------- 100 ml
2,5 g --------------- x ml
50 . x = 2,5 . 100
50 x = 250,0
x = 250,0
100
x = 5 ml
R: devemos acrescentar 55 ml de glicose a 50% no frasco de SG 5% 450 ml para transformar em
SG 10%.
Escola Info Jardins 52
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Cálculos de dosagem de insulina
Para termos condições de desenvolver os cálculos relativos a dosagem de insulina, devemos
considerar a seguinte relação:
F S
P X
Sendo:
F = frasco disponível em Unidades;
P = prescrição médica em Unidades;
S = seringa utilizada em Unidades;
X = quantidade de Unidades necessárias.
Ou seja:
A quantidade de Unidades necessárias (X) está para o frasco (F), assim como a prescrição (P) está
para a seringa (S). O que define uma regra de três simples.
Fazendo então, o produto dos meios pelos extremos, teremos a seguinte fórmula:
SP
X
F
Não devemos esquecer nunca, que todos os elementos dados na fórmula acima, devem ser
representados em UNIDADES.
Exemplo:
Calcular quantas Unidades devem ser retiradas de um frasco de insulina, sendo a prescrição médica
de 10 Unidades de insulina regular, frasco disponível de 40 Unidades e seringa de 80 Unidades.
Frasco = 40 Unidades;
Prescrição = 10 Unidades;
Seringa = 80 Unidades.
Resolução:
80 10 800
X 20 Unidades
40 40
Observação : Nos casos em que a Seringa disponível não é graduada em Unidades, devemos fazer
a seguinte correlação:
Frasco de 80 Unidades significa que em cada 1 mililitro obtemos 80 Unidades.
Escola Info Jardins 53
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Exemplo:
Calcular quantos mililitros devemos retirar do frasco de insulina, sendo a prescrição médica de 10
Unidades de insulina NPH, frasco disponível de 80 Unidades e seringa de 3 mililitros.
Frasco = 80 Unidades;
Prescrição = 10 Unidades;
Seringa = 3 mililitros.
Resolução:
Como o grau de pureza da insulina é de 80 Unidades por mililitro, significa que se retirarmos 1
mililitro de insulina do frasco, teremos 80 Unidades.
Sendo assim, usamos a seguinte relação:
F S 80 1
P X 10 X
Logo:
1 10 10
X 0,125 ml
80 80
Repare que para cada décimo de mililitro (0,1 ml) teremos 8 Unidades de insulina. Para que
tenhamos as 10 Unidades prescritas serão necessários 0,125 mililitros.
Escola Info Jardins 54
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Calculo de Penicilina Cristalina
Antibiótico de largo espectro largamente utilizado em unidades hospitalares tem frasco-ampola em
apresentações mais comuns com 5.000.000 UI e 10.000.000 UI.
Diferente da maioria das medicações, no solvente da penicilina cristalina, deve-se considerar o
volume do soluto, que no frasco-ampola de 5.000.000 UI equivale a 2 ml e no frasco de 10.000.000
UI equivale a 4 ml.
Quando coloca-se 8ml de Água Destilada em 1 Frasco-Ampola de de 5.000.000 UI, obtém-se como
resultado uma solução contendo 10ml.
Quando coloca-se 6 ml de Água Destilada em 1 Frasco-Ampola de 10.000.000 UI, obtém-se como
resultado uma solução contendo 10ml.
EXEMPLO
Ex. Medicamernto Prescrito 2.000.000 UI de Penicilina Cristalina EV 4/4 Hs
Diluida em 10ml de SF 0,9%. Temos Fraso ampola 5.000.000 UI.
5.000 UI___________10 ML (8ML de AD + 2ML DE PÓ)
2000UI____________X
5000.000 X = 10. 2.000.000
5.000.000X = 20.000.000
5.000.000
X= 20 X=4ML
Escola Info Jardins 55
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Exercícios
Gotejamento de soro
Calculem tanto em gotas/min, como microgotas/min:
Foi SF 0,9%: Em:
prescrito:
a) 500 ml 6 horas
b) 1000 ml 12 horas
c) 1000 ml 24 horas
d) 250 ml 8 horas
e) 300 ml 5 horas
f) 100 ml 3 horas
g) 250 ml 4 horas
h) 500 ml 9 horas
i) 1000 ml 20 horas
j) 500 ml 15 horas
l) 100 ml 15 minutos
m) 70 ml 30 minutos
n) 150 ml 45 minutos
o) 250 ml 50 minutos
p) 300 ml 70 minutos
q) 500 ml 120 minutos
r) 250 ml 150 minutos
s) 300 ml 140 minutos
t) 500 ml 360 minutos
u) 50 ml 20 minutos
Regra de três
1. Calcule as prescrições:
Foi Tenho na clínica: Depois vai Equipo: Em:
prescrito: correr em
SF 0,9%:
a) 300 mg de Ampola de 500 mg 500 ml Microgotas 12 horas
cefalexina Ampola de 10 ml de AD.
b) 400 mg de Ampola de 1 g 1000 ml Macrogotas 24 horas
cefoxitina Ampola de 10 ml de AD.
c) 800 mg de Ampola de 1 g 250 ml Microgotas 80
ceftriaxona Ampola de 10 ml de AD. minutos
d) 200 mg de Ampola de 500 mg 100 ml Macrogotas 30
cloranfenicol Ampola de 10 ml de AD. minutos
e) 10 mg de Ampola de 50 mg 500 ml Microgotas 6 horas
anfotericina Ampola de 10 ml de AD.
B
f) 400 mg de Ampola de 500 mg 1000 ml Microgotas 8 horas
Escola Info Jardins 56
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
cefalexina Ampola de 10 ml de AD.
g) 700 mg de Ampola de 1 g 250 ml Macrogotas 120
cefoxitina Ampola de 10 ml de AD. minutos
h) 900 mg de Ampola de 1 g 500 ml Microgotas 360
ceftriaxona Ampola de 10 ml de AD. minutos
i) 350 mg de Ampola de 500 mg 100 ml Macrogotas 50
cloranfenicol Ampola de 10 ml de AD. minutos
j) 45 mg de Ampola de 50 mg 500 ml Microgotas 9 horas
anfotericina Ampola de 10 ml de AD.
B
Transformação de soluções
1. Transforme o soro faça o cálculo de medicação:
Soro prescrito: Tenho na unidade: Equipo Tempo prescrito
SG 10% - 100 ml SG 5% - 100 ml Microgotas 30 minutos
Ampolas de SG - 10 ml à 50%
SG 15% - 100 ml SG 5% - 100 ml Macrogotas 40 minutos
Ampolas de SG - 10 ml à 50%
SG 10% - 250 ml SG 5% - 250 ml Macrogotas 60 minutos
Ampolas de SG - 10 ml à 50%
SG 15% - 250 ml SG 5% - 250 ml Microgotas 2 horas
Ampolas de SG - 10 ml à 50%
SG 10% - 500 ml SG 5% - 500 ml Macrogotas 4 horas
Ampolas de SG - 10 ml à 50%
SG 15% - 500 ml SG 5% - 500 ml Microgotas 360 minutos
Ampolas de SG - 10 ml à 50%
SG 10% - 1000 ml SG 5% - 1000 ml Macrogotas 12 horas
Ampolas de SG - 10 ml à 50%
SG 15% - 1000 ml SG 5% - 1000 ml Microgotas 24 horas
Ampolas de SG - 10 ml à 50%
Escola Info Jardins 57
TÉCNICO EM ENFERMAGEM
Fund. de Enf. II
Bibliografia
RANG, HD; DALE, MM. Farmacologia. 5. ed. Rio de Janeiro: Guanabara Koogan, 2013
SILVA, Penildon. Farmacologia. 6. ed. Rio de Janeiro: Guanabara Koogan, 2012.
GOODMAN & GILMAN, Goodman & Gilman. As bases farmacológicas da terapêutica.
14. ed. Rio de Janeiro: Guanabara Koogan, 2012.
KATZUNG, B. G. Farmacologia: Básica & Clinica. 11 edição. Rio de Janeiro: Guanabara Koogan,
2012;
CRAIG, C. R.; STITZEL, R. E. Farmacologia Moderna. 8 edição. Rio de Janeiro: Guanabara
Koogan, 2011;
GOLAN, D. E. et al. Princípios de Farmacologia: A Base Fisiopatológica da Farmacoterapia. 4
edição. Rio de Janeiro: Guanabara Koogan, 2012;
FUCHS, F. D.; WANNMACHER, L.; FERREIRA, M. B. C. Farmacologia Clínica. 5 edição. Rio
de Janeiro: Guanabara Koogan, 2012.
CONSTANZO, L. S. Fisiologia. 8 edição. Rio de Janeiro: Elsevier, 2014.
PORTH, C. M. Fisiopatologia. 9 edição. Rio de Janeiro: Ganabara Koogan, 2014.
Referências Eletrônicas
http://farmacologiauefs.wordpress.com/introducao-a-farmacologia/
http://www.easo.com.br/Downloads/Conceitos%20e%20definicoes%20em%20Farmacologia.pdf
http://blogelseviersaude.elsevier.com.br/wp-content/uploads/2012/09/e-sample-Clayton.pdf
http://www.portaleducacao.com.br/farmacia/artigos/10041/sistema-renal
http://www.portaleducacao.com.br/farmacia/artigos/19857/fisiologia-geral-o-
pancreas#ixzz2uFUbBZhq
http://www.anvisa.gov.br/datavisa/fila_bula/frmResultado.asp#
http://www.merck.com.br/pt/bulario/bulario.html
http://www.inca.gov.br/enfermagem/
Escola Info Jardins 58
You might also like
- Nervos cranianos e suas funçõesDocument15 pagesNervos cranianos e suas funçõesWil Vieira100% (8)
- Apostila de Feitura de YaoDocument24 pagesApostila de Feitura de YaoJuremeiro Babalorisa Ty Sango100% (2)
- Estruturas e funções da pele humanaDocument35 pagesEstruturas e funções da pele humanaNatasha Milliole100% (4)
- 4 MicrobiologiaDocument56 pages4 Microbiologialucianoraimundo100% (1)
- FISIOLOGIA DO SONO - Ciclo Sono-VigiliaDocument44 pagesFISIOLOGIA DO SONO - Ciclo Sono-Vigiliaclaclajujuba100% (2)
- Auriculoterapia Na ObesidadeDocument9 pagesAuriculoterapia Na Obesidadezmercedez100% (2)
- EstriasDocument32 pagesEstriaswidyNo ratings yet
- Semiologia Do Sistema NervosoiiiDocument18 pagesSemiologia Do Sistema NervosoiiidanielmyeggsNo ratings yet
- 05 - Microbiologia PDFDocument27 pages05 - Microbiologia PDFlucianoraimundo100% (1)
- Elaboração e análise de projetos agropecuáriosDocument197 pagesElaboração e análise de projetos agropecuárioslucianoraimundo0% (1)
- EM3-04 Sistema CirculatórioDocument3 pagesEM3-04 Sistema CirculatórioLuis Veiga100% (1)
- Apostila de Dimensionamento de Pessoal de Enfermagem - Maio 2012Document55 pagesApostila de Dimensionamento de Pessoal de Enfermagem - Maio 2012lucianoraimundo100% (1)
- Apostila de Zoologia-ADocument54 pagesApostila de Zoologia-Ascaaaa50% (2)
- 3 Materno InfantilDocument106 pages3 Materno Infantillucianoraimundo100% (1)
- Ferida Cirurgicas e DrenosDocument47 pagesFerida Cirurgicas e Drenoslucianoraimundo100% (1)
- Pelvic Organ Prolapse Treatment OptionsDocument41 pagesPelvic Organ Prolapse Treatment OptionsYuri SoaresNo ratings yet
- A Classe Dos Nomes e As Suas SubclassesDocument4 pagesA Classe Dos Nomes e As Suas Subclassessiasg74100% (2)
- Tui Na Facial PDFDocument20 pagesTui Na Facial PDFEderson Gilio100% (5)
- Administração da EnfermagemDocument49 pagesAdministração da EnfermagemDeylane Melo100% (1)
- Traumatismo Raquimedular: Lesão, Síndromes e TratamentoDocument40 pagesTraumatismo Raquimedular: Lesão, Síndromes e TratamentoJosé Eudes NeriNo ratings yet
- Nutrição Na Lactação m4Document14 pagesNutrição Na Lactação m4lucianoraimundoNo ratings yet
- PLANO DE AULA ANUAl CMC 2010Document4 pagesPLANO DE AULA ANUAl CMC 2010lucianoraimundoNo ratings yet
- Registros de substituição de diretores em RCPJ-RJDocument1 pageRegistros de substituição de diretores em RCPJ-RJlucianoraimundoNo ratings yet
- Apostila de AnatomiaDocument49 pagesApostila de AnatomialucianoraimundoNo ratings yet
- Modelo de EstatutoDocument7 pagesModelo de Estatutojoao_f_31No ratings yet
- Liderança em Enfermagem e SupervisãoDocument4 pagesLiderança em Enfermagem e SupervisãolucianoraimundoNo ratings yet
- Modelo de Procuracao PDFDocument1 pageModelo de Procuracao PDFlucianoraimundoNo ratings yet
- Reforma de Estatuto PDFDocument2 pagesReforma de Estatuto PDFlucianoraimundoNo ratings yet
- Modelo de DeclaracaoDocument1 pageModelo de DeclaracaolucianoraimundoNo ratings yet
- 03 - Clínica Cirúrgica II PDFDocument91 pages03 - Clínica Cirúrgica II PDFlucianoraimundoNo ratings yet
- Hipertensao ArterialDocument104 pagesHipertensao ArterialIgor JianNo ratings yet
- A Neurociência e A AprendizagemDocument147 pagesA Neurociência e A AprendizagemJessica Lemos NunesNo ratings yet
- Tenia e Ascaris (Aula 5)Document29 pagesTenia e Ascaris (Aula 5)lucianoraimundo100% (1)
- Segurança Paciente SPDocument32 pagesSegurança Paciente SPRachel Emmerich100% (2)
- 04 - Nutrição PDFDocument29 pages04 - Nutrição PDFlucianoraimundo100% (1)
- 01 - AdminstraçãoDocument18 pages01 - AdminstraçãolucianoraimundoNo ratings yet
- 04 - UtiDocument10 pages04 - UtilucianoraimundoNo ratings yet
- Introdução à MicrobiologiaDocument68 pagesIntrodução à MicrobiologiaLeilianemaranhao100% (1)
- 02 - ÉticaDocument36 pages02 - Éticalucianoraimundo100% (1)
- Leishmaniose (Aula 4)Document42 pagesLeishmaniose (Aula 4)lucianoraimundoNo ratings yet
- 1 Saúde Coletiva IDocument38 pages1 Saúde Coletiva IlucianoraimundoNo ratings yet
- Trichomonas (Aula 2)Document14 pagesTrichomonas (Aula 2)lucianoraimundoNo ratings yet
- Membro InferiorDocument6 pagesMembro InferiorValenthin GomesNo ratings yet
- Investigar surtos DTA menosDocument56 pagesInvestigar surtos DTA menosSoraia N FelixNo ratings yet
- Eletrocardiograma e análise do coraçãoDocument1 pageEletrocardiograma e análise do coraçãoMurilo BonetNo ratings yet
- Equ - Exame Qualitativo de UrinaDocument3 pagesEqu - Exame Qualitativo de UrinaElizabete Farias de CastroNo ratings yet
- Exames Abdome NormaisDocument6 pagesExames Abdome NormaisHelena CoelhoNo ratings yet
- NEFROLITÍASEDocument24 pagesNEFROLITÍASELuelma SoaresNo ratings yet
- Manual de Boas Práticas de Vacinação e Imunizaçao de Bovinos PDFDocument10 pagesManual de Boas Práticas de Vacinação e Imunizaçao de Bovinos PDFJoão Marcos SantosNo ratings yet
- Relatorio de Supervisao e Apoio e Tecnico Do Centro de Saude Mavzissanga e Chinzine 2023Document12 pagesRelatorio de Supervisao e Apoio e Tecnico Do Centro de Saude Mavzissanga e Chinzine 2023nsombreiroNo ratings yet
- Biologia PPT - Botânica - Paródias para o Ensino de CiênciasDocument16 pagesBiologia PPT - Botânica - Paródias para o Ensino de CiênciasBiologia ppt100% (4)
- Anatomia Modulo 3 RespiratorioDocument5 pagesAnatomia Modulo 3 Respiratoriorebecca.medicina.andradeNo ratings yet
- CNPC 2023 Recomendacoes para o Controle IntegradoDocument24 pagesCNPC 2023 Recomendacoes para o Controle IntegradoGenilson Francisco Souza dos SantosNo ratings yet
- Vademecum 150820204253 Lva1 App6892Document12 pagesVademecum 150820204253 Lva1 App6892Claudia QuiñonezNo ratings yet
- Ficha de Trabalho 4 Sistema ImunitarioDocument3 pagesFicha de Trabalho 4 Sistema ImunitarioAnonymous 1WDNJYzp4pNo ratings yet
- Diagnóstico precoce DRC cães e gatosDocument13 pagesDiagnóstico precoce DRC cães e gatosLunna KarellineNo ratings yet
- Guia de saúde com aplicações dos produtos naturais para mais de 100 problemas de saúdeDocument228 pagesGuia de saúde com aplicações dos produtos naturais para mais de 100 problemas de saúdeMarta Constantino83% (6)
- 3574 10915 1 PBDocument71 pages3574 10915 1 PBCatarina RafaelaNo ratings yet
- Anamnese 3ºanoDocument8 pagesAnamnese 3ºanoAndreia RibeiroNo ratings yet
- Link LivrosDocument15 pagesLink LivrosMaria Eduarda Miranda Fonseca Gonçalves de SouzaNo ratings yet