Professional Documents
Culture Documents
Síndrome de Piwkwick
Uploaded by
Nelly Estefany PechoCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Síndrome de Piwkwick
Uploaded by
Nelly Estefany PechoCopyright:
Available Formats
Síndrome de hipoventilación por obesidad.
(Síndrome de Pickwick)
El SHO es una enfermedad respiratoria de las personas obesas que causa niveles bajos
de oxígeno y demasiado dióxido de carbono en la sangre. El nivel de oxígeno es bajo y
el de dióxido de carbono es alto a causa de una afección llamada hipoventilación durante
el día (hipoventilación diurna). Esto significa que no está inhalando y exhalando el aire
de los pulmones muy bien. Con el SHO, también puede tener dificultades para respirar
a causa del síndrome de apnea obstructiva del sueño. Las tres características
principales del SHO son: 1) la obesidad; 2) la hipoventilación diurna (la dificultad para
eliminar el dióxido de carbono); y 3) un trastorno respiratorio del sueño (como el
síndrome de apnea obstructiva del sueño). El SHO también se conoce como el síndrome
de Pickwick, porque las personas con SHO pueden tener síntomas como los que
describe Charles Dickens en su ensayo “Los papeles póstumos del club Pickwick”
Síntomas:
Algunos síntomas son somnolencia durante el día, falta de energía, dificultad
respiratoria, dolor de cabeza e incluso depresión. Algunos síntomas nocturnos son
ronquidos fuertes y frecuentes mientras duerme y/o pausas en la respiración.
Fuente: Sociedad Americana de Tórax
https://www.thoracic.org/patients/patient-resources/resources/spanish/obesity-
hypoventilation-syndrome.pdf
Diagnóstico de diabetes según ADA
La HbA1c (= 6,5%), la glucemia basal en ayunas (GB) (= 126 mg/dl), como con la
glucemia a las 2 horas de una prueba de tolerancia oral a la glucosa con 75 gr de
glucosa (SOG) (= 200 mg/dl), dejando claro (2017) que no existe una prueba superior
a otra. Y que cada una de ellas no detecta la DM en los mismos individuos. Todas ellas
deben ser repetidas en dos ocasiones (no en el cribado), salvo cuando existan signos
inequívocos de DM2 en cuyo caso una glucemia al azar = 200 mg/dl, es suficiente.
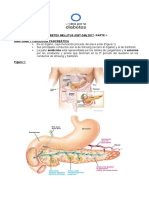
Diabetes de tipo 1
Etiología
Por lo común, aunque no siempre, es consecuencia de la destrucción de las células beta
del páncreas por un fenómeno autoinmunitario que se acompaña de la presencia de
ciertos anticuerpos en la sangre.
Es un trastorno complejo causado por mutaciones de varios genes, y también por
factores ambientales.
Cuadro clínico
Aumento de la frecuencia urinaria (poliuria), sed (polidipsia), hambre (polifagia) y baja
de peso inexplicable.
Entumecimiento de las extremidades, dolores (disestesias) de los pies, fatiga y visión
borrosa.
Infecciones recurrentes o graves.
Pérdida de la conciencia o náuseas y vómitos intensos (causantes de cetoacidosis) o
estado de coma. La cetoacidosis es más común en la diabetes de tipo 1 que en la de
tipo 2.
Diagnóstico
Se establece por la presencia de los signos clásicos de hiperglucemia y una prueba
sanguínea anormal: una concentración plasmática de glucosa ≥7 mmol/L (o 126 mg/dL)
o bien ≥11,1 mmol/L (o 200 mg/dL) 2 horas después de haber bebido una solución con
75 g de glucosa.
Si no aparecen las manifestaciones clínicas clásicas, el diagnóstico se puede efectuar
cuando hay sendas pruebas sanguíneas anormales en dos días distintos.
Aunque no siempre se puede efectuar en los países de pocos recursos, la prueba de la
hemoglobina glucosilada (HbA1C) se practica para conocer aproximadamente el control
metabólico del azúcar sanguíneo en los 2 o 3 meses precedentes, a fin de orientar las
decisiones de tratamiento.
Diabetes Tipo 2
Etiología
Está asociada con la obesidad, la poca actividad física y la alimentación malsana;
además, casi siempre incluye resistencia a la insulina.
Afecta con mayor frecuencia a las personas que padecen hipertensión arterial,
dislipidemias (colesterol sanguíneo anormal) y obesidad de la parte media del cuerpo;
incluye un componente de «síndrome metabólico».
Tiene una tendencia a presentarse en familias, pero es un trastorno complejo causado
por mutaciones de varios genes, y también por factores ambientales.
Cuadro clínico
Los pacientes a veces no presentan manifestaciones clínicas o estas son mínimas
durante varios años antes del diagnóstico.
Pueden presentar aumento de la frecuencia urinaria (poliuria), sed (polidipsia), hambre
(polifagia) y baja de peso inexplicable.
También pueden padecer entumecimiento de las extremidades, dolores (disestesias) de
los pies y visión borrosa.
Pueden sufrir infecciones recurrentes o graves.
A veces la enfermedad se manifiesta por pérdida de la conciencia o coma; pero esto es
menos frecuente que en la diabetes de tipo 1.
Diagnóstico
Se establece mediante la presencia de los signos clásicos de hiperglucemia y una
prueba sanguínea anormal: una concentración plasmática de glucosa ≥7 mmol/L (o 126
mg/dL) o bien ≥11,1 mmol/L (o 200 mg/dL) 2 horas después de beber una solución con
75 g de glucosa.
Si no aparecen las manifestaciones clínicas clásicas, el diagnóstico se puede efectuar
cuando hay sendas pruebas sanguíneas anormales en dos días diferentes.
Aunque no siempre se puede efectuar en los países de pocos recursos, la prueba de la
hemoglobina glucosilada (HbA1C) se practica para conocer aproximadamente el control
metabólico del azúcar sanguíneo en los 2 o 3 meses precedentes, a fin de orientar las
decisiones de tratamiento. Esta prueba se puede usar también para diagnosticar la
diabetes de tipo 2.
En algunos pacientes asintomáticos el diagnóstico se establece mediante el «tamizaje
oportunista» de grupos de riesgo elevado; es decir, en una visita ordinaria al médico,
este puede reconocer que el paciente tiene un riesgo elevado de contraer la diabetes y
recomendar que se le haga una prueba de tamizaje.
Por ejemplo, tener 45 años o más de edad, presentar un índice de masa corporal de
>25 kg/m2, pertenecer a determinado grupo étnico o la presencia de hipertensión arterial
pueden llevar a recomendar la prueba de tamizaje; a veces, es el propio individuo quien
solicita la prueba.
http://www.who.int/diabetes/action_online/basics/es/index1.html OMS
You might also like
- Diabetes EscritoDocument9 pagesDiabetes EscritoAriadne Dhamar García RamirezNo ratings yet
- Diabetes - NutricionDocument9 pagesDiabetes - NutricionJessicaSilveroNo ratings yet
- Julia Amado - TemasDocument44 pagesJulia Amado - TemasAnycary Fiorella Tuesta GonzalesNo ratings yet
- Compendio Bioquimica YesnerDocument210 pagesCompendio Bioquimica YesnerJulio BarrantesNo ratings yet
- DiabetesDocument9 pagesDiabetesfortino castroNo ratings yet
- Clinical Presentation, Diagnosis, and Initial Evaluation of Diabetes Mellitus in Adults - UpToDateDocument22 pagesClinical Presentation, Diagnosis, and Initial Evaluation of Diabetes Mellitus in Adults - UpToDateMoixex Lopex RamirexNo ratings yet
- Variable Independiente: Afectaciones en La SaludDocument15 pagesVariable Independiente: Afectaciones en La SaludGerald Moreira RamírezNo ratings yet
- Presentación Clínica, Diagnóstico y Evaluación Inicial de La Diabetes Mellitus en AdultosDocument24 pagesPresentación Clínica, Diagnóstico y Evaluación Inicial de La Diabetes Mellitus en AdultosHospital Nanegalito BasicoNo ratings yet
- Fisiopatologia DiabetesDocument9 pagesFisiopatologia DiabetesJUDITH CAAMAÑONo ratings yet
- Lab GlicemiaDocument12 pagesLab GlicemiaRabah GuitarNo ratings yet
- Complicaciones de Cetoacidosis Diabética y Coma HiperosmolarDocument4 pagesComplicaciones de Cetoacidosis Diabética y Coma HiperosmolarjlNo ratings yet
- Tema11 1Document71 pagesTema11 1José Antonio Herranz YagüeNo ratings yet
- Diabetes MellitusDocument7 pagesDiabetes MellitusandyNo ratings yet
- Eb DiabetesMellitusDocument19 pagesEb DiabetesMellitusWilliam WanderleyNo ratings yet
- Aplicación Médica 1 DiabetesDocument9 pagesAplicación Médica 1 DiabetespauNo ratings yet
- Diagnóstico y Monitorización de La Diabetes MellitusDocument7 pagesDiagnóstico y Monitorización de La Diabetes MellitusJesús Yair Rodríguez GadeaNo ratings yet
- Diabetes MellitusDocument7 pagesDiabetes MellitusandyNo ratings yet
- Diabetes MellitusDocument6 pagesDiabetes MellitusKaren Yireth Vela AlvaradoNo ratings yet
- Descompensación DiabéticaDocument5 pagesDescompensación DiabéticaJanet GonzalesNo ratings yet
- Metabolismo de Los Hidratos de CarbonoDocument7 pagesMetabolismo de Los Hidratos de Carbonobrigitte rojas semoNo ratings yet
- 3 Glucosa Post PrandialDocument6 pages3 Glucosa Post PrandialAlecsander RomeroNo ratings yet
- Clase 1Document9 pagesClase 1Diego Fernando Chaparro ArceNo ratings yet
- Diabetes MellitusDocument5 pagesDiabetes Mellitusingrid.calderonNo ratings yet
- Diabetes MellitusDocument5 pagesDiabetes MellitusWilyelis BohorquezNo ratings yet
- Enfermeria Critica Exposición 1Document7 pagesEnfermeria Critica Exposición 1angelo loorNo ratings yet
- Diabetes DR SantosDocument52 pagesDiabetes DR SantosAlex MarinNo ratings yet
- Diabetes Mellitus (2021)Document14 pagesDiabetes Mellitus (2021)Andrés UrquiolaNo ratings yet
- 2.clasificación de La Diabetes MellitusDocument14 pages2.clasificación de La Diabetes MellitusJuan Diego Acosta BaezNo ratings yet
- Clase 4 ExamenesDocument14 pagesClase 4 Examenesfrancisca salinas pobleteNo ratings yet
- Determinación de Glucosa en SangreDocument4 pagesDeterminación de Glucosa en SangreAlan SalasNo ratings yet
- Bioquimica de La Diabetes 2Document16 pagesBioquimica de La Diabetes 2AdonayDecoraciones50% (2)
- Diagnostico y Complicaciones de DiabetesDocument8 pagesDiagnostico y Complicaciones de DiabetesMarlen GilNo ratings yet
- Diabetes 2022Document110 pagesDiabetes 2022fabian rodriguezNo ratings yet
- Diabetes Mellitus CORREGIDOODocument45 pagesDiabetes Mellitus CORREGIDOOGenesis RiveroNo ratings yet
- Universidad Latina-Sede Veraguas Carrera de Tecnología Médica Curso de Química Clínica IDocument52 pagesUniversidad Latina-Sede Veraguas Carrera de Tecnología Médica Curso de Química Clínica IUniversidad Latina TMNo ratings yet
- Diabetes Tipo 2Document64 pagesDiabetes Tipo 2Martin CjNo ratings yet
- Hipoglucemia en El Paciente DiabéticoDocument8 pagesHipoglucemia en El Paciente DiabéticoCRISTIAN HAROLDO BARRIOS NOWELLNo ratings yet
- Continuacion Unidad 2Document2 pagesContinuacion Unidad 2ricardo ormenoNo ratings yet
- Trabajo Grupal Hiperglucemia, Coma DiabeticoDocument6 pagesTrabajo Grupal Hiperglucemia, Coma DiabeticoBryan PachecoNo ratings yet
- Diabetes Mellitus BIOQUIMICADocument6 pagesDiabetes Mellitus BIOQUIMICAmarcosNo ratings yet
- Parametros Quimicos de La DiabetesDocument3 pagesParametros Quimicos de La Diabetesdavid anton pazosNo ratings yet
- Ficha Técnicas de PAN DMT1 HGDocument5 pagesFicha Técnicas de PAN DMT1 HGRafael Antonio Veytia VelardeNo ratings yet
- Glucosa Sérica - PDF Bien Resumido y ExplicadoDocument42 pagesGlucosa Sérica - PDF Bien Resumido y ExplicadoAlexanderVegaNo ratings yet
- Síndrome MetabólicoDocument62 pagesSíndrome MetabólicoRaúl Dario Guerrero CamposNo ratings yet
- Informe PracticoDocument8 pagesInforme PracticoMarcelo SamanezNo ratings yet
- Tema DiabetesDocument12 pagesTema DiabetesOMAR FERNANDEZ ANAVINo ratings yet
- Juan Esteban MejíaDocument54 pagesJuan Esteban MejíaGERALDINE RINCON CALLENo ratings yet
- DIABETESDocument18 pagesDIABETESPedro Tarrillo CiezaNo ratings yet
- Tema 2 GlúcidosDocument5 pagesTema 2 Glúcidospaulichula273No ratings yet
- DBT 2017 ClinicaDocument15 pagesDBT 2017 ClinicaDietoterapia AdultoNo ratings yet
- Hemoglobina Glicosilada o GlucosiladaDocument2 pagesHemoglobina Glicosilada o GlucosiladaAlexander GutierrezNo ratings yet
- Diabetes MellitusDocument21 pagesDiabetes MellitusAdriNo ratings yet
- Unidad II-GUIA N°4-Test Tolerancia A La Glucosa1Document5 pagesUnidad II-GUIA N°4-Test Tolerancia A La Glucosa1Carlos Erpel SandovalNo ratings yet
- Pie DiabéticoDocument95 pagesPie Diabéticoariadna_maciasNo ratings yet
- FisioDocument3 pagesFisioSoto Sánchez María JoséNo ratings yet
- Caso Clinico - DM2Document16 pagesCaso Clinico - DM2Joana GuzmanNo ratings yet
- Diabetes Milletus y Diabetes InsipidaDocument7 pagesDiabetes Milletus y Diabetes InsipidaFranco CáceresNo ratings yet
- Insulina y Diabetes-3Document15 pagesInsulina y Diabetes-3Yhandira RaquelNo ratings yet
- Soluciones para la Diabetes y la Hipoglucemia (Traducido): Cómo prevenirla y deshacerse de ella de forma natural, sin medicamentos pero adoptando un estilo de vida saludableFrom EverandSoluciones para la Diabetes y la Hipoglucemia (Traducido): Cómo prevenirla y deshacerse de ella de forma natural, sin medicamentos pero adoptando un estilo de vida saludableNo ratings yet
- NT Cancer en Niños y Adolescentes 2020Document48 pagesNT Cancer en Niños y Adolescentes 2020Nelly Estefany PechoNo ratings yet
- Ponencia 7aDocument37 pagesPonencia 7aNelly Estefany PechoNo ratings yet
- Anca + 2018Document7 pagesAnca + 2018Nelly Estefany PechoNo ratings yet
- Anca+ 2015Document5 pagesAnca+ 2015Nelly Estefany PechoNo ratings yet
- Norma Cred 121 Pag. (1) Nueva 2018 PDFDocument121 pagesNorma Cred 121 Pag. (1) Nueva 2018 PDFAngel Cristopher100% (1)
- Glicemia Enzimatica Aa Liquida SPDocument3 pagesGlicemia Enzimatica Aa Liquida SPNelly Estefany PechoNo ratings yet
- Conectando Salud y TrabajoDocument7 pagesConectando Salud y Trabajokarla garciaNo ratings yet
- Norma Técnica de Salud para La Atención Integral de Salud de Las Personas Adultas Mayores 2010Document40 pagesNorma Técnica de Salud para La Atención Integral de Salud de Las Personas Adultas Mayores 2010Charly Grados100% (1)
- Tablas Peruanas de Composición de Alimentos 2017Document146 pagesTablas Peruanas de Composición de Alimentos 2017Alex Rivas Villalva80% (10)
- Acceso Universal y Uso Racional de Los Medicamentos.Document68 pagesAcceso Universal y Uso Racional de Los Medicamentos.Nelly Estefany PechoNo ratings yet
- Cartera Servicios Ene 2014Document34 pagesCartera Servicios Ene 2014persegNo ratings yet
- Historia y Examen FísicoDocument7 pagesHistoria y Examen FísicoNelly Estefany PechoNo ratings yet
- Guía Técnica VNA Adulto MayorDocument50 pagesGuía Técnica VNA Adulto MayorInvestiga SaludNo ratings yet
- Fisiopato - Muerte Por SumersionDocument3 pagesFisiopato - Muerte Por SumersionNelly Estefany PechoNo ratings yet
- Boletin Junio 2018 PDFDocument11 pagesBoletin Junio 2018 PDFNelly Estefany PechoNo ratings yet
- Practica 7 Salud OcupacionalDocument4 pagesPractica 7 Salud OcupacionalNelly Estefany Pecho100% (1)
- Practica 9 Salud OcupacionalDocument6 pagesPractica 9 Salud OcupacionalNelly Estefany PechoNo ratings yet
- Practica 8 - Aps 2Document4 pagesPractica 8 - Aps 2Nelly Estefany PechoNo ratings yet
- Fisiología de AudiciónDocument1 pageFisiología de AudiciónNelly Estefany PechoNo ratings yet
- PRACTICA 3 SALUD OCUPACIONalDocument10 pagesPRACTICA 3 SALUD OCUPACIONalNelly Estefany PechoNo ratings yet
- TRATAMIENTODocument5 pagesTRATAMIENTONelly Estefany PechoNo ratings yet
- Sindrome FacetarioDocument12 pagesSindrome FacetarioNelly Estefany PechoNo ratings yet
- Exploracion de CaderaDocument2 pagesExploracion de CaderaNelly Estefany PechoNo ratings yet
- Practica 5 Salud OcupacionalDocument9 pagesPractica 5 Salud OcupacionalNelly Estefany PechoNo ratings yet
- Practica 2 Salud OcupacionalDocument4 pagesPractica 2 Salud OcupacionalNelly Estefany PechoNo ratings yet
- Pràctica N°4 Neurovegetativo en ConejoDocument15 pagesPràctica N°4 Neurovegetativo en ConejoNelly Estefany PechoNo ratings yet
- Pràctica N°4 Neurovegetativo en ConejoDocument15 pagesPràctica N°4 Neurovegetativo en ConejoNelly Estefany PechoNo ratings yet
- Caso Clinico DiureticosDocument7 pagesCaso Clinico DiureticosNelly Estefany PechoNo ratings yet
- Procedimento para La Determinacion de Calcio en SueroDocument2 pagesProcedimento para La Determinacion de Calcio en SueroLaura Saavedra OlmosNo ratings yet
- Derechos de Libertad e IgualdadDocument11 pagesDerechos de Libertad e IgualdadNelly Estefany PechoNo ratings yet
- CLASE 1 Salud AmbientalDocument19 pagesCLASE 1 Salud AmbientalRegy LopezNo ratings yet
- Nitratos y Nitritos Word LhbbistoDocument25 pagesNitratos y Nitritos Word LhbbistoCarlosZapataAtaramaNo ratings yet
- Caepo Extracto WebDocument15 pagesCaepo Extracto WebPaola ReeNo ratings yet
- Manual de Diagnostico y Terapeutica en Endocrinologia - Ramon y CajalDocument288 pagesManual de Diagnostico y Terapeutica en Endocrinologia - Ramon y CajalDaniel PanchoNo ratings yet
- 6 ° Personal Social Primaria ELIMDocument18 pages6 ° Personal Social Primaria ELIMJulie SacaricNo ratings yet
- Equipos Radiologicos FerDocument2 pagesEquipos Radiologicos Ferfernanda andrade18No ratings yet
- Silabo Endodoncia 2012-IDocument6 pagesSilabo Endodoncia 2012-IHerbert Cosio DueñasNo ratings yet
- Farmacos AntineoplasicosDocument12 pagesFarmacos AntineoplasicosTacite Emmanuel ManigatNo ratings yet
- Ensayo EtnologiaDocument20 pagesEnsayo EtnologiaYEISON ALEXANDER SUAREZ BELTRANNo ratings yet
- Caso ClínicoDocument26 pagesCaso ClínicoZulle Natali Quispe CarbajalNo ratings yet
- Memoria de Calculo Unidades EducativasDocument51 pagesMemoria de Calculo Unidades EducativasJimmy VinoNo ratings yet
- Examen MicrobioDocument8 pagesExamen MicrobioJose Ignacio Lopez Garcia100% (1)
- Maíz Morado ExportDocument231 pagesMaíz Morado ExportDanyer Arteaga OrozcoNo ratings yet
- Alteracion y Perturbacion de La Contractilidad UterinaDocument6 pagesAlteracion y Perturbacion de La Contractilidad UterinaHuberth R. CosiNo ratings yet
- Anomalias y Enfermedades de La VisionDocument2 pagesAnomalias y Enfermedades de La VisionPatricia GuevaraNo ratings yet
- Articulaciones Del Cuerpo HumanoDocument2 pagesArticulaciones Del Cuerpo HumanoApaza ElisaNo ratings yet
- CancerDocument24 pagesCancerKleverxithoDiazCieza0% (1)
- FLEXIBILIDADDocument13 pagesFLEXIBILIDADMassy Caceres FelizNo ratings yet
- Cefalea Tensional Crónica - Su Asociación Con Experiencias Adversas de La Infancia y Factores AsociadosDocument2 pagesCefalea Tensional Crónica - Su Asociación Con Experiencias Adversas de La Infancia y Factores AsociadosJoelNo ratings yet
- Etimologia 2Document6 pagesEtimologia 2Cassie LamarNo ratings yet
- Melanoma Nasomaxilar 2016Document6 pagesMelanoma Nasomaxilar 2016Sergio PerezNo ratings yet
- Procedimiento Contra Propagación (PTS COVID-19)Document6 pagesProcedimiento Contra Propagación (PTS COVID-19)ChristianNo ratings yet
- Cáncer de PróstataDocument21 pagesCáncer de PróstataKarolay SolisNo ratings yet
- Cuestionario de Conocimientos Sobre Hipertensión ArterialDocument2 pagesCuestionario de Conocimientos Sobre Hipertensión ArterialYesi Cch100% (4)
- Tema 6 (2) Cintura Escapular y Articulaciones y Músculos Del BrazoDocument56 pagesTema 6 (2) Cintura Escapular y Articulaciones y Músculos Del BrazoAinhoaNo ratings yet
- EsporotricosisDocument18 pagesEsporotricosisAnonymous TN4XtXvNo ratings yet
- Lista de ChequeoDocument8 pagesLista de ChequeoJohana PinedaNo ratings yet
- Nutrición en SIDADocument83 pagesNutrición en SIDAKat HerreraNo ratings yet
- Caso Clícico 3 y 4 Enfermedades Metabólicas AdquiridasDocument2 pagesCaso Clícico 3 y 4 Enfermedades Metabólicas AdquiridasjuliaNo ratings yet
- Formación Ginecología NaturalDocument15 pagesFormación Ginecología NaturalXimena RodriguezNo ratings yet