Professional Documents
Culture Documents
Anafilaxis
Uploaded by
Doris Haydee Rosero SalazarOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Anafilaxis
Uploaded by
Doris Haydee Rosero SalazarCopyright:
Available Formats
Parte 10.
6: ANAFILAXIS
La anafilaxis se define como una reacción alérgica severa, caracterizada por compromiso multisistémico
incluyendo piel, vía aérea, sistema vascular y tracto gastrointestinal. Los casos severos pueden resultar en
obstrucción de la vía aérea, colapso cardiovascular y muerte.
El término clásico de anafilaxis se refiere a una reacción de hipersensibilidad mediada por una subclase de
anticuerpos tipo inmunoglobulinas IgE e IgM. Ocurre una sensibilización previa a un alergeno produciendo
inmunoglobulinas específicas contra este antígeno; una exposición posterior a dicho alergeno, provocaría la
reacción anafiláctica. Muchas reacciones anafilácticas sin embargo, ocurren sin documentación de
exposición previa.
Las reacciones seudo-anafilácticas o anafilactoides representan síndromes clínicos similares, pero estas no
son mediadas inmunológicamente. El tratamiento para estas dos condiciones es similar.
FISIOPATOLOGIA
El alergeno incitador, se une al antígeno específico, tipo IgE el cual se ha acumulado en mastocitos y los
basófilos previamente sensibilizados. Estas células liberan casi de inmediato una serie de mediadores
incluyendo histamina, leucotrienos, prostaglandinas, troboxanos y bradiquininas.
Cuando estos mediadores son liberados sistémicamente, causan aumento de las secreciones mucosas de
membranas, aumento de la permeabilidad capilar y reducen marcadamente el tono del músculo liso en los
vasos sanguíneos (vasodilatación) y de los bronquíolos.
ETIOLOGIA
Cualquier antígeno capaz de activar la IgE puede ser un disparador de anafilaxis. Etiologicamente las
siguientes son las causas más comunes: agentes farmacológicos, látex, insecticidas y alimentos. En casi el
5% de los casos el agente antigénico no puede ser identificado.
Agentes farmacológicos: los antibióticos (especialmente Penicilinas y otros B-lactámicos parenterales),
aspirina, antiinflamatorios no esteroideos y medios de contraste venosos, son los medicamentos que más
frecuentemente, causan reacciones anafilácticas que amenazan la vida.
Látex: Se ha prestado mucha atención a la reacción de anafilaxis producida por látex, pero esta en la
actualidad es bastante rara. Una década de registro de muertes anafilácticas en Inglaterra, no ha registrado
ninguna muerte asociada al látex.
Insecticidas: la Anafilaxis fatal ha sido por mucho tiempo, asociada con insecticidas para utilizados para la
clase himenóptera, incluyendo hormigas, abejas, avispas, entre otros.
La reacción fatal puede desarrollarse cuando una persona con anticuerpos IgE inducidos por fumigaciones
previas, fumiga nuevamente. Esta reacción, ocurre dentro de los primeros 10 a 15 minutos y el colapso
cardiovascular es su mecanismo más común.
Alimentos: las nueces, la comida de mar y el trigo, son las comidas más frecuentemente asociadas, con
reacciones que amenazan la vida. Los mecanismos más frecuentes son el broncoespasmo y la asfixia.
Parte 10.6: ANAFILAXIS -1-
SIGNOS Y SINTOMAS
Se considera anafilaxis, cuando se identifican manifestaciones clínicas de 2 o más sistemas (cutáneo,
respiratorio, cardiovascular, neurológico o gastrointestinal); lo sistemas cardiovascular y respiratorio, pueden
no estar comprometidos. Entre menor sea el intervalo de tiempo entre la exposición y la reacción, mayor
será la severidad de esta.
Entre los signos y síntomas se incluyen los siguientes:
• Edema importante en la vía aérea superior (laríngeo), inferior (asma) o en ambas, causando
estridor y sibilancias.
• La rinitis es un signo temprano de compromiso respiratorio.
• El colapso cardiovascular es la manifestación más común preparo:
La vasodilatación produce una hipovolemia relativa. El aumento de la permeabilidad capilar,
contribuye a mayor pérdida de volumen. El paciente puede encontrarse agitado o ansioso, y puede
verse con enrojecimiento o palidez. La disfunción cardiaca adicional, puede resultar debido a una
causa de base o a el desarrollo de isquemia miocárdica por administración de adrenalina.
• Dolor abdominal, vómito y diarrea.
DIAGNOSTICOS DIFERENCIALES
Un buen número de enfermedades pueden producir signos y síntomas similares a la anafilaxis; pero estas
deben considerarse después de descartar este diagnóstico porque la falla en la identificación y en el
apropiado manejo de la anafilaxis podría ser fatal.
• Envenenamiento por comida vencida: generalmente se desarrolla a los 30 minutos de la
ingesta. Este envenenamiento típicamente produce urticaria, náuseas, vómito, diarrea y cefalea.
Su manejo es con antihistamínicos.
• Angioedema: el angioedema observado en familias, se denomina angioedema hereditario.
Esta forma es indistinguible del angioedema inicial causado por una reacción anafiláctica o por
el relacionado con medicamentos. Sin embargo, en el angioedema hereditario no se observa
urticaria. El tratamiento es con concentrados de reemplazo del inhibidor de la estearasa C1, si
se encuentra disponible; puede utilizarse también plasma fresco congelado.
• Inhibidores de la enzima concertadora de angiotensina (IECAS): asociados con un
angioedema reactivo, principalmente de la vía aérea superior. Esta reacción se puede
desarrollar días o años después del inicio de la terapia. El mejor tratamiento para este
angioedema no está claro, pero el manejo agresivo de la vía aérea es crítico.
• Las crisis asmáticas letales, pueden presentarse con estridor y broncoespasmo. En general
en esta no se presenta urticaria, ni angioedema. Su manejo es muy diferente al de la anafilaxis
aunque el mecanismo de hipersensibilidad inmunológica puede ser común en ambos.
• En algunas formas de transtorno de pánico, se puede desarrollar estridor funcional como
resultado de la adducción forzada de las cuerdas vocales. En una crisis de pánico, sin embargo,
no se observa urticaria, hipoxia, angioedema ni hipotensión.
• Considerar las reacciones vasovagales; estas no se presentan con urticaria, angioedema ni
broncoespasmo.
INTERVENCIONES PARA PREVENIR PARO CARDIORESPIRATORIO
La recomendaciones para la prevención del paro cardiorespiratorio son muy difíciles de estandarizar,
debido a la variedad de etiologías, presentación clínica (incluyendo severidad y curso), y compromiso
orgánico. Pocos estudios aleatorizados sobre su tratamiento han sido reportados. Los proveedores, sin
embargo, deben de estar alerta, pues el deterioro de los pacientes puede ser rápido, y el soporte
urgente de la vía aérea, respiración y circulación es crítico.
Parte 10.6: ANAFILAXIS -2-
Las siguientes terapias son comúnmente usadas y ampliamente aceptadas pero basadas más en
consensos que en evidencia:
• OXIGENO: administrar oxígenos a altos flujos.
• ADRENALINA:
-- La absorción y el alcance de las concentraciones máximas en plasma después de su
administración subcutánea es más lento, y puede ser significativamente retrasado en presencia
de shock.
Por esto la administración intramuscular (IM) es preferida:
- Administrar adrenalina IM tempranamente a los pacientes con signos y síntomas de
reacción sistémica, especialmente hipotensión edema en la vía aérea y dificultad
respiratoria severa.
- Usar dosis IM: 0.3 a 0.5 mg (1:1000), se puede repetir cada 10 a 15 minutos, si no se
presenta mejoría clínica.
-- Administrar adrenalina IV si hay anafilaxis severa, con manifestaciones clínicas que amenazan
la vida:
- Usar adrenalina (1:10.000) 0.1 mg IV lentamente, durante 5 minutos. La adrenalina puede
diluirse en una solución 1:10.000 antes de la infusión.
- Una infusión continua de 1 a 4 ug/min. puede prevenir la necesidad de repetir
frecuentemente inyecciones IM.
-- La monitoria permanente es crítica, para evitar sobredosis fatales de adrenalina.
-- Los pacientes que toman B-bloqueadores tienen aumento en la incidencia y en la severidad de
la anafilaxis y pueden desarrollar respuesta paradójica a la adrenalina. Considerar glucagón así
como bromuro de ipatropio para estos pacientes (ver más abajo)
• REANIMACIÓN AGRESIVA CON LÍQUIDOS:
Administrar cristaloides isotónicos si se presenta hipotensión y no responde rápidamente a
adrenalina. Una infusión rápida de 1 o 2 Lt o incluso de 4 Lt puede necesitarse inicialmente.
• ANTIHISTAMÍNICOS:
Administrar antihistamínicos lentamente IV o IM (eg 25 a 50mg de difenhidramina)
• BLOQUEADORES H2:
Administrar bloqueadores H2 como cimetidina (300mg VO, IM o IV)
• AGENTES B-ADRENÉRGICOS INHALADOS:
Administrar albuterol inhalado si el broncoespasmo es la principal característica. Ipatropio inhalado
puede ser especialmente útil en pacientes que están tomando B-bloqueadores. Es de anotar que
algunos pacientes con asma casi fatal actualmente presentan anafilaxis. Ellos reciben dosis
repetidas de broncodilatadores comunes, mas que adrenalina.
• ESTEROIDES:
Administrar infusiones a altas dosis en el curso temprano de la terapia. Los efectos benéficos
pueden mantenerse por lo menos por 4 a 6 horas.
• REMOCIÓN DEL SACO DE VENENO:
El envenenamiento con abejas puede dejar sacos de veneno en la piel de los pacientes. Durante la
evaluación inicial se debe observar los sitios de picadura y extraer el punzón o cualquier parte de
Parte 10.6: ANAFILAXIS -3-
insecto, utilizando la punta roma de un cuchillo o el bisturí. Evitar realizar compresiones de cualquier
parte de insecto cerca de la piel, porque esto puede aumentar en envenenamiento.
TERAPIAS FUTURAS
• Vasopresina: existen reportes de caso en los que la vasopresina puede ser muy benéfica, en
pacientes severamente hipotensos.
• Atropina: Reportes de caso sugieren que cuando existe bradicardia severa o relativa, podría
tener papel la administración de atropina.
• Glucagón: Para los pacientes que no responden a la adrenalina, especialmente los que
consumen B-bloqueadores, el glucagón podría tener efecto benéfico. Este fármaco es de corta
acción, se administra de 1 a 2 mg cada 5 minutos IM o IV. Efectos secundarios comunes son
náuseas, vómito e hiperglicemia
OBSERVACION
Los pacientes que responden a la terapia deben permanecer en observación pero no existe
evidencia que sugiera la necesidad de tiempos prolongados. Los síntomas pueden recurrir en
algunos pacientes (hasta el 20%), dentro de las primeras 8 horas (respuesta bifásica), a pesar de
permanecer algún periodo asintomático. Respuestas bifásicas han sido reportadas hasta 36 horas
después de la reacción inicial.
Un paciente que permanezca asintomático por más de 4 horas puede ser dado de alta; sin
embargo, la severidad de la reacción u otros problemas, podrían requerir largos periodos de
observación.
OBSTRUCCION DE LA VIA AEREA
La intubación electiva temprana es recomendada para pacientes que presentan edema lingual u
orofaríngeo y estridor; pues tienen un riesgo particular de compromiso respiratorio, así como de
deterioro clínico. La mayoría de los pacientes presentarán algún grado de edema labial o facial.
Los pacientes se pueden deteriorar en un corto periodo de tiempo (1/2 a 3 horas), con desarrollo
progresivo de estridor, disfonía o afonía, edema laríngeo, edema lingual masivo, edema facial y de
cuello e hipoxemia. Esto puede ocurrir cuando los pacientes se retrasan para consultar al hospital o
hay falla en la respuesta a la terapia.
En este punto el uso ya sea de combitubo o máscara laríngea será inefectivo, y la intubación
orotraqueal o la cricotirotomía podría ser difícil o imposible. Intentos por intubar solo podrían
aumentar el edema laríngeo o causar trauma en la vía aérea. El reconocimiento temprano de una
vía aérea potencialmente difícil permitiría la planeación para manejo alternativo de la vía aérea por
aquellos entrenados en estas técnicas como anestesiólogos u otorrinolaringólogo, si el proveedor no
esta capacitado para su realización.
PARO CARDIACO
Si se desarrolla paro cardíaco, las piedras angulares de la terapia son RCP, administración de
volumen y de drogas adrenérgicas. Las terapias críticas son las siguientes:
• EXPANSIÓN AGRESIVA DE VOLUMEN:
La anafilaxis casi fatal, produce una vasodilatación profunda, que aumenta significativamente la
capacidad intravascular. El reemplazo masivo de volumen es necesario; se debe usar mínimo 2
Parte 10.6: ANAFILAXIS -4-
catéteres grandes con bombas de presión para administrar los líquidos (generalmente entre 4 y 8
Litros) de cristaloides isotónicos lo más rápido posible.
• ALTAS DOSIS DE ADRENALINA IV:
Usar una rápida progresión a altas dosis sin dudar, en pacientes en paro cardíaco. Una secuencia
común es 1 a 3 mg IV (3 minutos), 3 a 5 mg IV (3 minutos), y luego infusión de 4 a 10 ug/kg/min.
• ANTIHISTAMÍNICO IV:
Existen pocos datos sobre el valor de los antihistamínicos en paro cardíaco anafiláctico, pero es
razonable asumir que de utilizarse, podrían causar poco daño.
• TERAPIA CON ESTEROIDES:
Los esteroides administrados durante el paro cardíaco tendrán poco efecto, pero podrían tener valor
en las horas tempranas del periodo de postreanimación.
• ALGORITMOS DE AESP Y ASISTOLIA:
Los ritmos más comunes de paro debido a anafilaxis son la AESP y la asistolia. Mirar algoritmos
ACLS en la parte 7.2 “manejo del paro cardiaco”
• REANIMACIÓN PROLONGADA:
Los pacientes con anafilaxis son generalmente jóvenes con corazones y sistemas cardiovasculares
sanos, y pueden responder a la corrección rápida de la vasodilatación y el bajo volumen
intravascular. La RCP efectiva, puede mantener suficiente liberación de oxígeno, hasta que los
efectos catastróficos de la reacción anafiláctica se resuelvan.
Parte 10.6: ANAFILAXIS -5-
You might also like
- Salud AmbiDocument155 pagesSalud AmbiAlex Cerdán NarvaNo ratings yet
- Un Medico Alemán en Los AndesDocument7 pagesUn Medico Alemán en Los AndesJosé PorrasNo ratings yet
- La Alternativa de Medicina en Bovinos Se Refiere A La Aplicación de Terapias No ConvencionalesDocument3 pagesLa Alternativa de Medicina en Bovinos Se Refiere A La Aplicación de Terapias No ConvencionalesDiojan CarrascalNo ratings yet
- Ovarios 2019Document38 pagesOvarios 2019Andres Soria RosasNo ratings yet
- Bacilos Gram PositivosDocument6 pagesBacilos Gram PositivoslinaNo ratings yet
- Cianosis MetahemoglobinaDocument6 pagesCianosis MetahemoglobinaMiguel BenNo ratings yet
- Proceso de Atencion de EnfermeriaDocument29 pagesProceso de Atencion de EnfermeriaGeidy Liz Tenazoa ChuquizutaNo ratings yet
- Informe MensualDocument2 pagesInforme MensualJASMIN AMARO TLATELPANo ratings yet
- Resumen Guia 13Document8 pagesResumen Guia 13Martha NarvaezNo ratings yet
- Enfermedad Broncopulmonar LargaDocument74 pagesEnfermedad Broncopulmonar LargaPaula CastilloNo ratings yet
- Cabello Pardo Jaime Israel - DoctoradoDocument72 pagesCabello Pardo Jaime Israel - DoctoradoCristian peña matosNo ratings yet
- Informe Epidemiologico de Disitrito de YamangoDocument44 pagesInforme Epidemiologico de Disitrito de YamangoLIZ MARIBEL VERGARAY BUSTAMANTENo ratings yet
- Belmonte Actualizaciones RelactacionDocument33 pagesBelmonte Actualizaciones RelactacionMiltón Miguel GhoulNo ratings yet
- La Pericia Medico LegalDocument6 pagesLa Pericia Medico LegalJersonOscoOchoaNo ratings yet
- Tipo Grado y Configuracion de La Perdida de AudicionDocument2 pagesTipo Grado y Configuracion de La Perdida de AudicionCamila Tapia BurgosNo ratings yet
- Indicaciones para MFDocument5 pagesIndicaciones para MFJesus Mateo JuarezNo ratings yet
- Microbilogia de Los Procesoso EndodónticosDocument11 pagesMicrobilogia de Los Procesoso EndodónticosServicios UreñaNo ratings yet
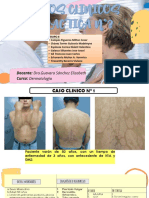
- Casos DermatoDocument32 pagesCasos DermatoViviana Tiravantty Becerra100% (1)
- 2.-Balotario Medico RadiologoDocument7 pages2.-Balotario Medico RadiologokarinNo ratings yet
- Taller 1Document2 pagesTaller 1Martinez Macias LauraNo ratings yet
- Administración de Drogas y Alimentos - FDA-USADocument5 pagesAdministración de Drogas y Alimentos - FDA-USAMarco Antonio Mugruza VassalloNo ratings yet
- Resistencia A La IsulinaDocument5 pagesResistencia A La IsulinaCamila Constanza Diaz MuñozNo ratings yet
- EscabiosisDocument17 pagesEscabiosisMaría Priscila ChacónNo ratings yet
- Diagnóstico y Tratamiento de La CoxartrosisDocument6 pagesDiagnóstico y Tratamiento de La CoxartrosisCesarNo ratings yet
- Sistema Nervioso AutónomoDocument87 pagesSistema Nervioso AutónomoMONTSERRAT ZAMBRANONo ratings yet
- Trastornos Del Ritmo y de La ConduccionDocument46 pagesTrastornos Del Ritmo y de La ConduccionMiguel MonasterioNo ratings yet
- ASPIRADORASDocument18 pagesASPIRADORASlucero escobarNo ratings yet
- 4 PaeDocument2 pages4 PaeVianca TorrezNo ratings yet
- Fisiopatologia Del Paciente Quemado.Document8 pagesFisiopatologia Del Paciente Quemado.alessandro3167% (3)
- Actividad 4 - Evidencia 2.Document1 pageActividad 4 - Evidencia 2.Ruben Rangel75% (4)